Les épendymomes sont généralement des tumeurs à croissance lente du système nerveux central. Ils peuvent survenir à tout âge, mais sont plus fréquents chez les enfants et les adolescents. Alors que certains épendymomes restent entièrement asymptomatiques, d'autres peuvent entraîner des problèmes neurologiques graves, notamment lorsqu'ils obstruent le flux de liquide céphalorachidien. Le traitement optimal implique une ablation chirurgicale complète, souvent complétée par une radiothérapie ou une chimiothérapie dans de nombreux cas pour réduire le risque de récidive.
Qui est affecté par les épendymomes ?
Les épendymomes peuvent survenir dans n'importe quel groupe d'âge et à travers toute la gamme du système ventriculaire et de la moelle épinière. La localisation de la tumeur et l'âge d'apparition varient en fonction du type d'épendymome.
En général :
- Les épendymomes sont plus fréquemment diagnostiqués dans l'enfance et l'adolescence, environ 25 % se produisant chez les enfants de moins de 3 ans.
- Les épendymomes représentent environ 10 % de tous les cancers cérébraux pédiatriques.
- Près des deux tiers des épendymomes situés dans le crâne surviennent chez les enfants, tandis que les tumeurs de la moelle épinière sont presque exclusivement diagnostiquées chez les adultes ou les adolescents.
- Outre leur fréquence chez les enfants, les épendymomes sont plus fréquemment observés chez les adultes âgés de 30 à 60 ans.
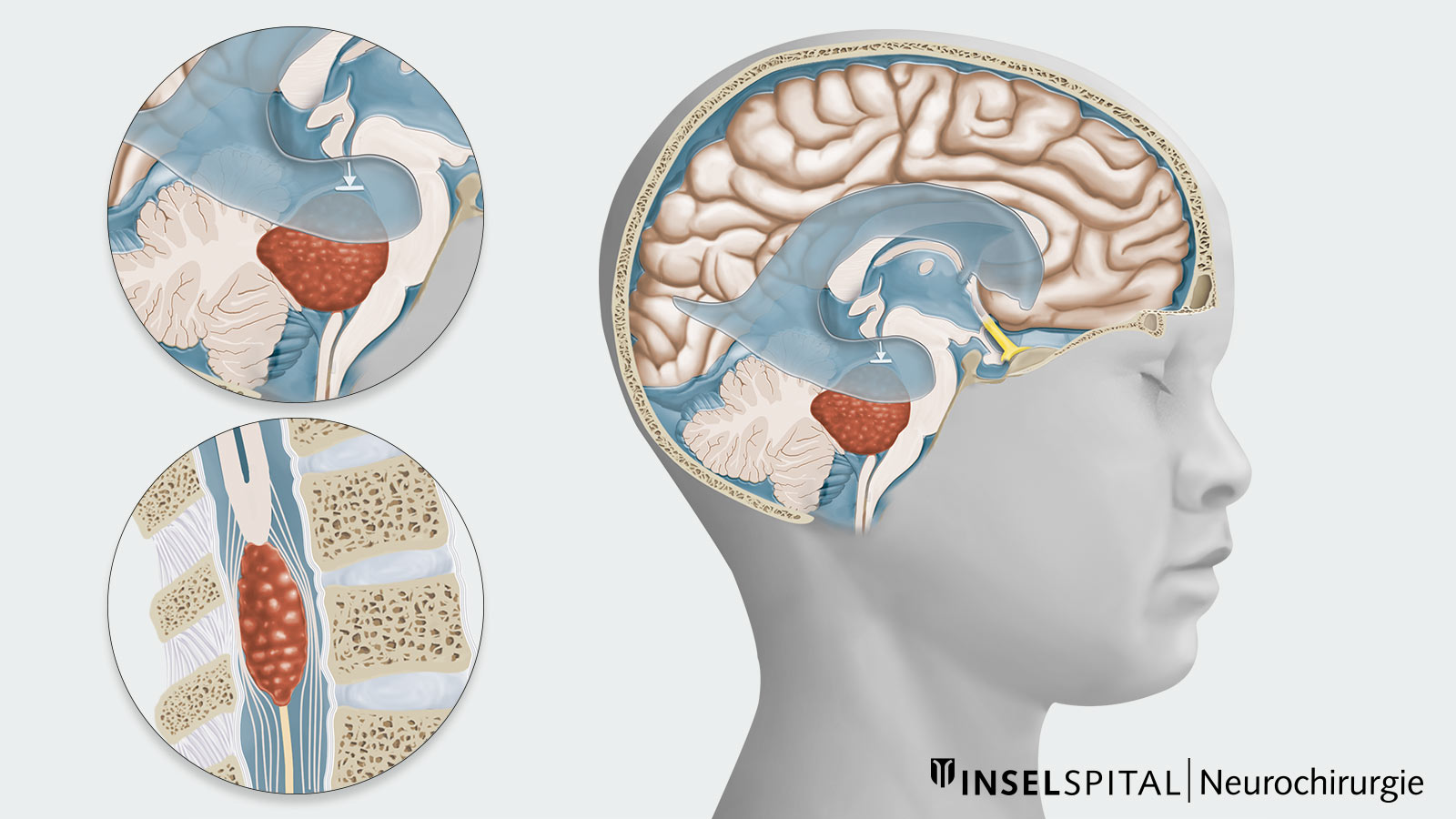
Quels sont les différents types d'épendymomes ?
Le groupe des épendymomes est très hétérogène et comprend à la fois des tumeurs bénignes à croissance lente et des tumeurs agressives à croissance rapide. De plus, il existe différentes sous-groupes moléculaires associés à des pronostics différents.
Traditionnellement, les épendymomes sont classés selon leur histologie en grades de l'OMS 1 à 3. Cependant, il a été démontré que l'évaluation du risque basée sur les sous-groupes moléculaires, la localisation de la tumeur et l'âge du patient est plus appropriée. Il existe encore des données insuffisantes pour attribuer les sous-groupes moléculaires individuels aux grades de l'OMS *.
Selon la nouvelle classification de l'OMS, les épendymomes sont désormais classés en * :
Épendymome supratentoriel
Localisation : cerveau, degré de l'OMS 2–3, typiquement chez les jeunes enfants
Sous-groupes moléculaires :
- épendymome ST avec fusion ZFTA (anciennement fusion RELA)
- épendymome ST avec fusion YAP1
- autres fusions rares
Épendymome infratentoriel
Localisation : fosse postérieure, degré de l'OMS 2–3, plus fréquents chez les enfants plus âgés et les adultes
Sous-groupes moléculaires :
- épendymome PFA (type PF A)
- épendymome PFB (type PF B)
Épendymome rachidien
Amplification MYCN, degré de l'OMS 2–3
Épendymome myxopapillaire
Anciennement degré de l'OMS 1, maintenant degré de l'OMS 2, type spécifique d'épendymomes spinocérébelleux, le plus souvent chez les enfants plus âgés et les jeunes adultes
Subépendymome
Degré de l'OMS 1
Quels sont les symptômes d'un épendymome ?
Les épendymomes qui se développent dans le cerveau peuvent, en fonction de leur vitesse de croissance, entraîner un blocage du liquide céphalorachidien dans le système ventriculaire et donc une hydrocéphalie occlusive. Il en résulte une augmentation de la pression dans le système ventriculaire, qui peut entraîner des maux de tête, des nausées, des vomissements, une démarche incertaine et une altération de la conscience pouvant aller jusqu'au coma.
Les épendymomes peuvent en outre entraîner des déficits de la musculature du visage, de la gorge et des yeux en raison de l'atteinte des nerfs crâniens.
Chez les nourrissons, un épendymome peut se manifester par une augmentation du périmètre crânien (macrocéphalie) et une fontanelle bombée et tendue en raison des sutures crâniennes non fermées. Cela se produit souvent avant que l'enfant ne présente d'autres symptômes tels que des retards de développement, des nausées ou des vomissements.
Dans le cas des épendymomes intramédullaires (situés dans la moelle épinière), les patients se plaignent en premier lieu de douleurs dorsales locales et non irradiantes. En outre, environ la moitié des patients présentent des déficits sensoriels et de force au moment du diagnostic.
En revanche, un trouble de la motricité spinale (ataxie) en cas de croissance tumorale dans la région du cou et de la nuque, ainsi qu'un dysfonctionnement de la vessie ou du rectum sont rarement observés.
Comment un épendymome est-il diagnostiqué ?
En imagerie diagnostique, les épendymomes se présentent généralement sous forme de masses hétérogènes avec des parties solides ou nécrotiques ou kystiques, et il n'est pas rare qu'ils saignent et se calcifient.
Le diagnostic par imagerie est réalisé par une imagerie par résonance magnétique (IRM ou MRI de l'anglais magnetic resonance imaging).
Pour exclure d'éventuelles métastases, il faut toujours procéder à l'examen par imagerie de l'ensemble du système nerveux central, y compris de la moelle épinière.
Jusqu'à 10 % des patients peuvent présenter un ensemencement de cellules tumorales dans le système du liquide céphalorachidien. On parle alors de "métastases d'égouttage". C'est pourquoi une ponction lombaire doit être effectuée en plus.
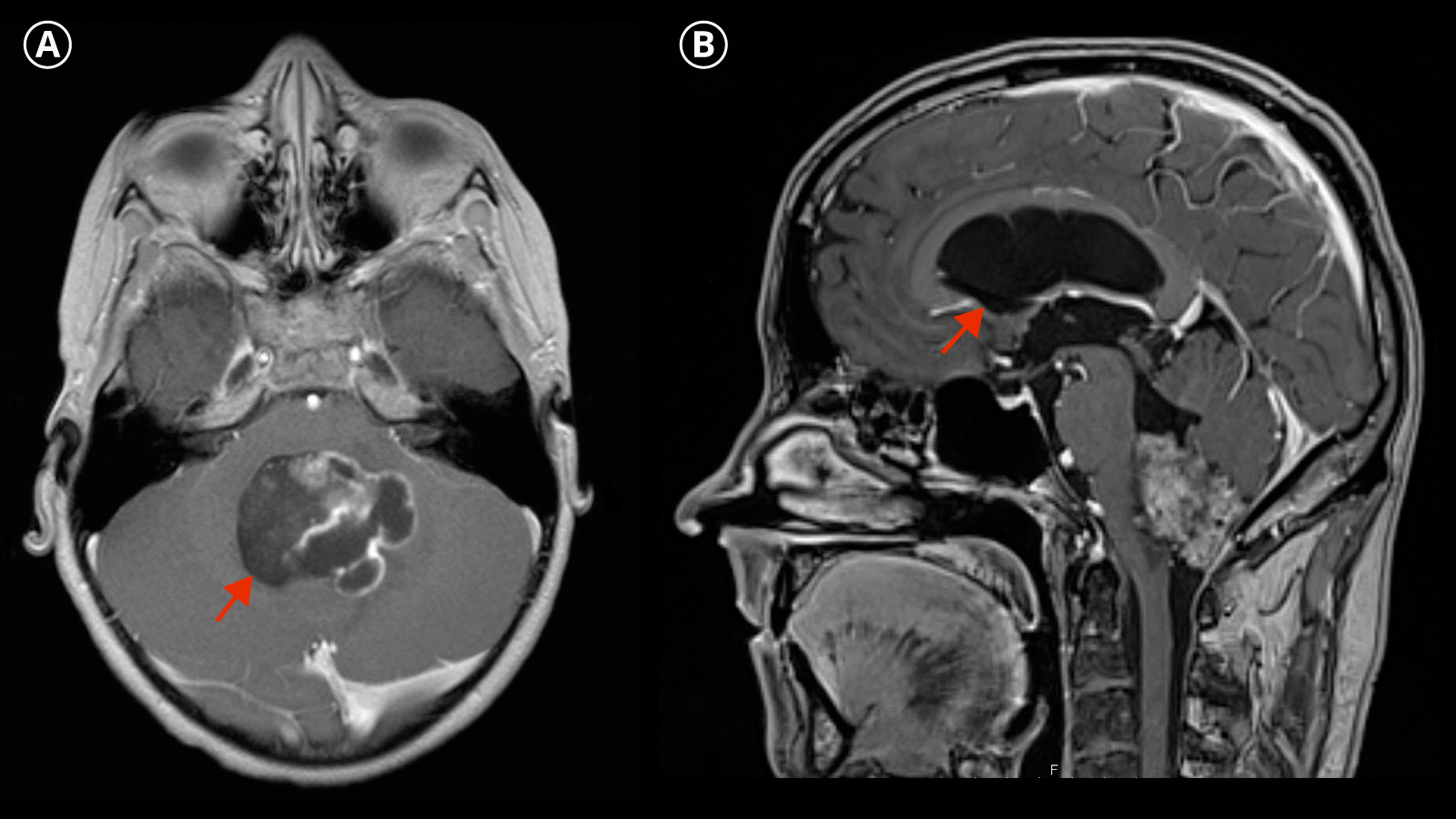
Comment traite-t-on un épendymome ?
Le traitement des épendymomes dépend de plusieurs facteurs, y compris l'âge du patient, la localisation de la tumeur, le grade de la tumeur et les caractéristiques moléculaires. En général, le traitement comprend les étapes suivantes *, * :
Résection chirurgicale
L'ablation chirurgicale de la tumeur avec un maximum de sécurité est l'objectif principal du traitement et a une forte influence sur le pronostic. Pour des sous-groupes spéciaux d'épendymomes (PFB et fusion YAP, épendymomes spinaux de grade 2 de l'OMS), une résection sans radiothérapie peut même être possible en raison du bon pronostic. En cas de récidive, une nouvelle résection doit être discutée.
Si une résection tumorale maximale et sûre ne permet pas de rétablir un écoulement parfait du liquide céphalorachidien, une opération supplémentaire est nécessaire pour une dérivation alternative du liquide céphalorachidien. Cela peut être réalisé par exemple par une ventriculostomie endoscopique du troisième ventricule ou un shunt ventriculo-péritonéal.
Radiothérapie
Pour la plupart des épendymomes, une radiothérapie adjuvante est nécessaire pour réduire le risque de récidive. Si la tumeur est déjà métastasée, une dose plus intensive de radiothérapie est nécessaire. Cependant, la radiothérapie n'est pas toujours possible en raison du jeune âge des patients. C'est pourquoi une chimiothérapie peut être utilisée comme alternative, en particulier chez les enfants de moins de 12 mois.
Chimiothérapie
Le rôle de la chimiothérapie dans les épendymomes est controversé. Dans certains cas, par exemple lorsque le patient est trop jeune pour subir une radiothérapie, elle peut être utilisée comme étape de retardement.
Suivi à long terme
En raison du risque de récidives tardives ainsi que des conséquences à long terme du traitement, un suivi à long terme est important afin de détecter et de traiter précocement une nouvelle croissance de la tumeur.
La stratégie de traitement spécifique est définie individuellement pour chaque patient et peut varier en fonction des caractéristiques individuelles de la tumeur et de la réponse au traitement. Pour un traitement optimal, une prise en charge interdisciplinaire est indispensable.
Quel est le taux de complications liées à la thérapie ?
En général, le taux de complications de la chirurgie tumorale et de la radiothérapie dépend de nombreux facteurs. La taille et l'emplacement de la tumeur, son accessibilité, ainsi que l'état clinique et l'âge du patient doivent être soulignés ici.
Selon la localisation de la tumeur, il existe un certain risque de dommages aux structures voisines pendant l'opération. Le syndrome de la fosse postérieure avec mutisme cérébelleux après une chirurgie infra-tentoriale chez l'enfant doit être mentionné ici en particulier. Ce syndrome est nettement plus fréquent chez les enfants et entraîne la perte du langage souvent en combinaison avec d'autres symptômes, tels que l'instabilité émotionnelle, la diminution de la tension musculaire et les troubles moteurs.
En outre, il existe un risque de dissémination des cellules tumorales pendant l'opération, ce qui peut entraîner la formation de métastases par écoulement.
Afin de pouvoir réséquer complètement la tumeur et de réduire au maximum le risque de complications, nous utilisons à l'Inselspital des procédés spéciaux et innovants tels que, entre autres, l'imagerie peropératoire avec IRM, la visualisation de la tumeur avec des colorants fluorescents, la neuronavigation ainsi qu'un neurosurveillance peropératoire.
Quel est le pronostic d'un épendymome ?
Le pronostic dépend de différents facteurs tels que la localisation de la tumeur, l'âge du patient, le sous-groupe de tumeurs et l'étendue de l'ablation de la tumeur.
Outre la gradation histologique selon la classification de l'OMS, l'ablation chirurgicale complète est le facteur pronostique le plus important.
Le sous-type moléculaire de la tumeur est également important. Le pronostic varie fortement au sein des différents sous-types. Par exemple, les épendymomes supratentoriels avec fusion ZFTA et fusion YAP présentent une bonne évolution. Parmi les épendymomes infratentoriels, les épendymomes PFA surviennent généralement chez les jeunes enfants et sont associés à un mauvais pronostic. Les épendymomes PFB sont plus fréquents chez les enfants plus âgés et les adultes et présentent un pronostic plus favorable avec une guérison par la seule ablation chirurgicale.
Le taux de survie à 5 ans chez les enfants varie donc entre 50 % et 75 %, avec une mortalité nettement plus élevée si la tumeur est déjà une récidive. Une radiothérapie de soutien permet de réduire le taux de récidive, surtout en cas d'ablation incomplète de la tumeur.
-
Lutz K, Jünger ST, Messing-Jünger M. Essential Management of Pediatric Brain Tumors. Children (Basel). 2022 Apr 2;9(4):498. doi: 10.3390/children9040498.
-
Central Nervous System Tumours, WHO Classification of Tumours, 5th Edition, Volume 6, 2021, ISBN-13-978-92-832-4508-7
-
Rudà R, Reifenberger G, Frappaz D, Pfister SM, Laprie A, Santarius T, Roth P, Tonn JC, Soffietti R, Weller M, Moyal EC. EANO guidelines for the diagnosis and treatment of ependymal tumors. Neuro Oncol. 2018 Mar 27;20(4):445-456. doi: 10.1093/neuonc/nox166.
Littérature complémentaire
- Berlit P. Basiswissen Neurologie. 6. Auflage. Berlin Heidelberg: Springer-Verlag; 2014.
- Chamberlain M. Intracranial ependymoma. In: International Neurology. 2nd Edition. Chichester: John Wiley & Sons, Ltd; 2016.
- Hacke W. Neurologie. 14. Auflage. Berlin Heidelberg: Springer-Verlag; 2016.
- Massimino M, Barretta F, Modena P, Witt H, Minasi S, Pfister SM, Pajtler KW, Antonelli M, Gandola L, Luisa Garrè M, Bertin D, Mastronuzzi A, Mascarin M, Quaglietta L, Viscardi E, Sardi I, Ruggiero A, Pollo B, Buccoliero A, Boschetti L, Schiavello E, Chiapparini L, Erbetta A, Morra I, Gessi M, Donofrio V, Patriarca C, Giangaspero F, Johann P, Buttarelli FR. Second series by the Italian Association of Pediatric Hematology and Oncology of children and adolescents with intracranial ependymoma: an integrated molecular and clinical characterization with a long-term follow-up. Neuro Oncol. 2021 May 5;23(5):848-857. doi: 10.1093/neuonc/noaa257.
- Merchant TE, Bendel AE, Sabin ND, Burger PC, Shaw DW, Chang E, Wu S, Zhou T, Eisenstat DD, Foreman NK, Fuller CE, Anderson ET, Hukin J, Lau CC, Pollack IF, Laningham FH, Lustig RH, Armstrong FD, Handler MH, Williams-Hughes C, Kessel S, Kocak M, Ellison DW, Ramaswamy V. Conformal Radiation Therapy for Pediatric Ependymoma, Chemotherapy for Incompletely Resected Ependymoma, and Observation for Completely Resected, Supratentorial Ependymoma. J Clin Oncol. 2019 Apr 20;37(12):974-983. doi: 10.1200/JCO.18.01765.
- Merchant TE, Li C, Xiong X, Kun LE, Boop FA, Sanford RA. Conformal radiotherapy after surgery for paediatric ependymoma: a prospective study. Lancet Oncol. 2009 Mar;10(3):258-66. doi: 10.1016/s1470-2045(08)70342-5
- Upadhyaya SA, Robinson GW, Onar-Thomas A, Orr BA, Billups CA, Bowers DC, Bendel AE, Hassall T, Crawford JR, Partap S, Fisher PG, Tatevossian RG, Seah T, Qaddoumi IA, Vinitsky A, Armstrong GT, Sabin ND, Tinkle CL, Klimo P, Indelicato DJ, Boop FA, Merchant TE, Ellison DW, Gajjar A. Molecular grouping and outcomes of young children with newly diagnosed ependymoma treated on the multi-institutional SJYC07 trial. Neuro Oncol. 2019 Oct 9;21(10):1319-1330. doi: 10.1093/neuonc/noz069.
- Pajtler KW, Witt H, Sill M, Jones DT, Hovestadt V, Kratochwil F, Wani K, Tatevossian R, Punchihewa C, Johann P, Reimand J, Warnatz HJ, Ryzhova M, Mack S, Ramaswamy V, Capper D, Schweizer L, Sieber L, Wittmann A, Huang Z, van Sluis P, Volckmann R, Koster J, Versteeg R, Fults D, Toledano H, Avigad S, Hoffman LM, Donson AM, Foreman N, Hewer E, Zitterbart K, Gilbert M, Armstrong TS, Gupta N, Allen JC, Karajannis MA, Zagzag D, Hasselblatt M, Kulozik AE, Witt O, Collins VP, von Hoff K, Rutkowski S, Pietsch T, Bader G, Yaspo ML, von Deimling A, Lichter P, Taylor MD, Gilbertson R, Ellison DW, Aldape K, Korshunov A, Kool M, Pfister SM. Molecular Classification of Ependymal Tumors across All CNS Compartments, Histopathological Grades, and Age Groups. Cancer Cell. 2015 May 11;27(5):728-43. doi: 10.1016/j.ccell.2015.04.002.
- Elsamadicy AA, Koo AB, David WB, Lee V, Zogg CK, Kundishora AJ, Hong CS, DeSpenza T, Reeves BC, Kahle KT, DiLuna M. Comparison of epidemiology, treatments, and outcomes in pediatric versus adult ependymoma. Neurooncol Adv. 2020 Feb 21;2(1):vdaa019. doi: 10.1093/noajnl/vdaa019.
- McGuire CS, Sainani KL, Fisher PG. Incidence patterns for ependymoma: a surveillance, epidemiology, and end results study. J Neurosurg. 2009 Apr;110(4):725-9. doi: 10.3171/2008.9.JNS08117.
- Gerstner ER, Pajtler KW. Ependymoma. Semin Neurol. 2018 Feb;38(1):104-111. doi: 10.1055/s-0038-1636503.
- Taylor MD, Poppleton H, Fuller C, Su X, Liu Y, Jensen P, Magdaleno S, Dalton J, Calabrese C, Board J, Macdonald T, Rutka J, Guha A, Gajjar A, Curran T, Gilbertson RJ. Radial glia cells are candidate stem cells of ependymoma. Cancer Cell. 2005 Oct;8(4):323-35. doi: 10.1016/j.ccr.2005.09.001.
