La stimulation de la moelle épinière est une méthode alternative de traitement des douleurs chroniques du dos et des jambes. Elle est utilisée lorsque les possibilités de traitement conservateur et chirurgical ont été épuisées et n'ont pas permis de soulager suffisamment les douleurs. La stimulation de la moelle épinière soulage les douleurs par une activation électrique des neurones inhibiteurs de la douleur dans le cerveau. La sensation de douleur des patients est superposée et la douleur chronique est réduite.
Quand recourir à la stimulation de la moelle épinière ?
Nous utilisons la stimulation de la moelle épinière à l'Inselspital pour les pathologies suivantes :
Les patients traités par la chirurgie, les traitements conservateurs et les médicaments, qui ont une qualité de vie limitée et qui souffrent beaucoup, peuvent bénéficier d'une stimulation de la moelle épinière. Ils sont d'abord évalués par une équipe interdisciplinaire composée de thérapeutes de la douleur, de psychiatres et de neurochirurgiens.
Comment fonctionne la stimulation de la moelle épinière?
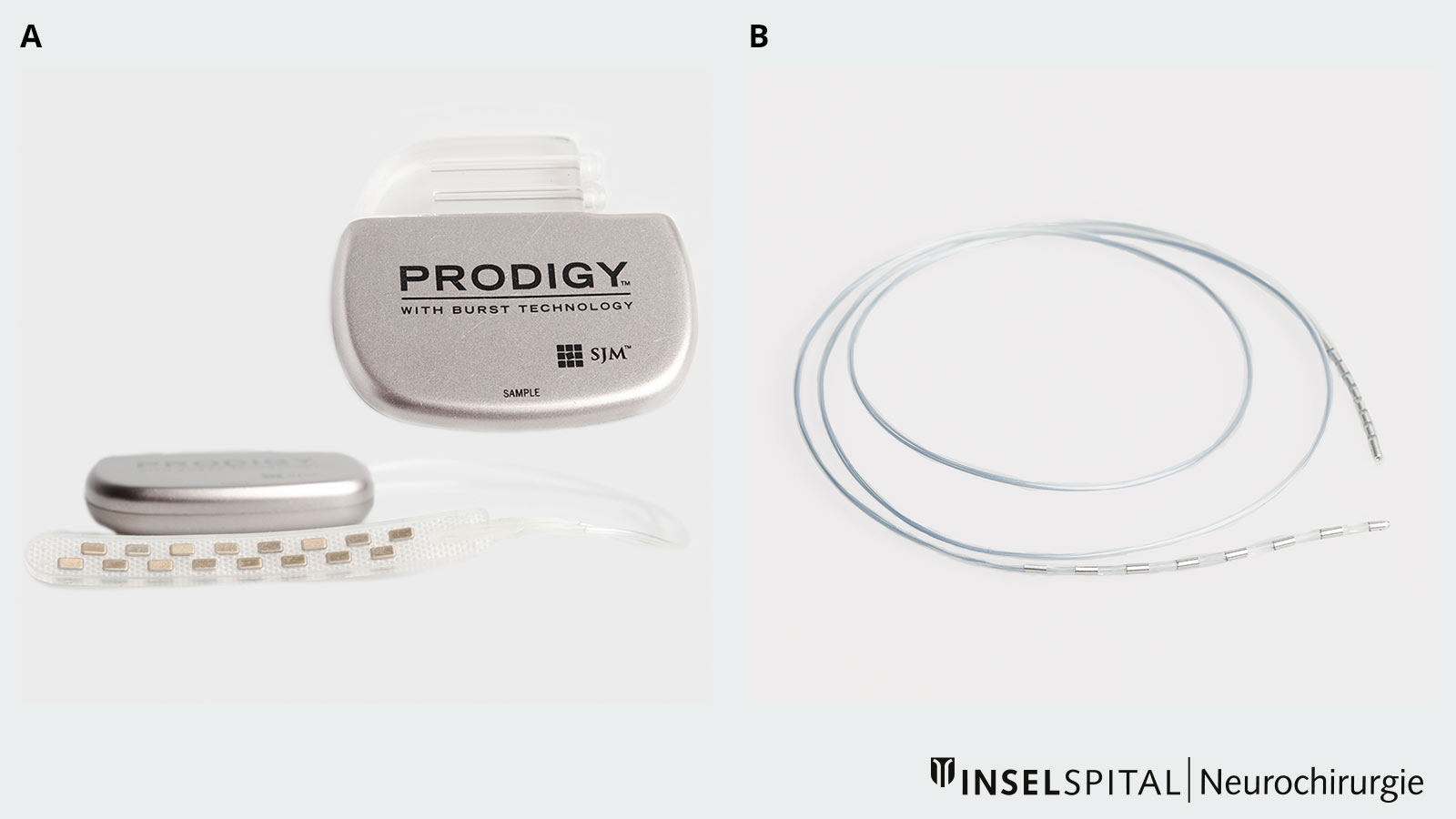
Un système de stimulation de la moelle épinière se compose de deux éléments : le neurostimulateur et les électrodes.
Le neurostimulateur sert à générer des impulsions électriques programmées. Il est relié sous la peau à des électrodes (électrodes à tige ou à plaque) que le neurochirurgien implante directement sur la moelle épinière au cours d'une intervention peu invasive. Le courant est dirigé sur la moelle épinière via ces électrodes, ce qui entraîne une modification de l'apparition et du traitement de la douleur et, par la suite, une réduction de la douleur. Le patient ressent le courant sous forme de picotements fins et agréables, que nous, médecins, appelons paresthésie.
Mais il existe désormais de nouvelles formes de stimulation, comme la stimulation à haute densité, la stimulation Burst ou la stimulation à 10 kHz, qui sont pratiquement exemptes de paresthésies.
Quel est l'objectif de la stimulation de la moelle épinière?
L'objectif primaire est d'améliorer la qualité de vie. Cela comprend :
- une réduction de la douleur de 50
- une réduction des analgésiques
- une amélioration de la qualité du sommeil
- augmentation de l'activité physique
- réinsertion dans le processus de travail
- amélioration générale du bien-être psychique.
Bien qu'il soit possible, dans de rares cas, d'obtenir l'absence de douleur, il ne s'agit pas d'un objectif réaliste. Il n'est pas non plus attendu de cette thérapie.
Avant l'opération
Avant l'intervention, une imagerie par résonance magnétique (IRM) de la colonne vertébrale thoracique et lombaire est réalisée.
En outre, une présentation à notre consultation d'anesthésie est nécessaire.
Il est également discuté avec le patient si un système compatible avec l'IRM doit être implanté et si le système utilisé sera rechargeable.
Nous demandons une garantie de prise en charge des coûts à la caisse d'assurance maladie.
Le jour de l'opération
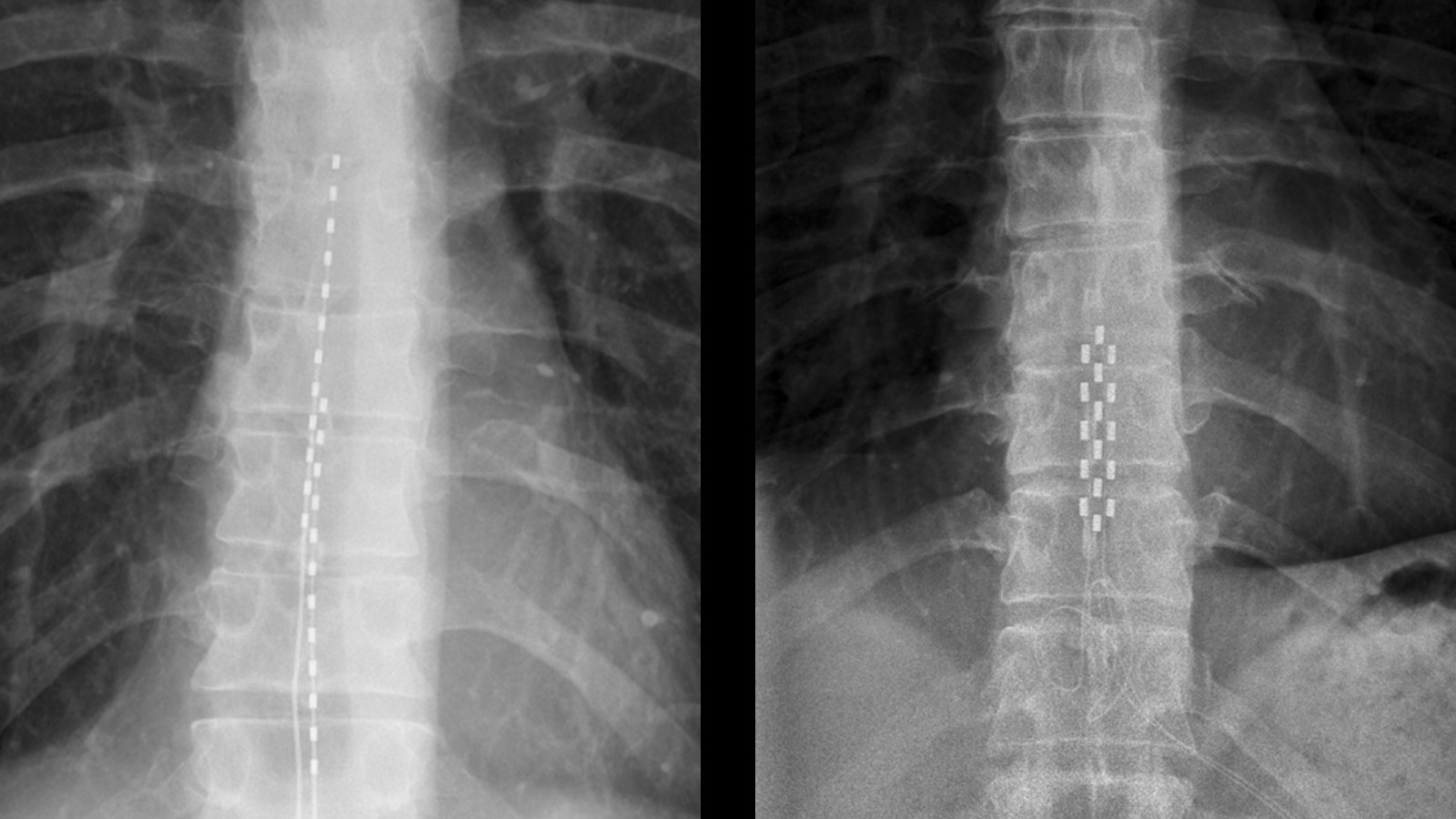
Le patient arrive le matin à jeun pour l'opération. Celle-ci se déroule généralement sous anesthésie locale, mais cela peut être adapté individuellement. En salle d'opération, les électrodes sont placées sur la moelle épinière sous contrôle radiographique. Pendant l'opération, le patient indique si la zone douloureuse est bien couverte par les paresthésies. Si la zone est couverte à au moins 80 %, les électrodes sont connectées sous la peau à une extension qui sort de la peau au niveau du tronc. Un stimulateur de test externe est connecté à cette extension. Le patient reste une nuit à l'hôpital pour être surveillé et peut rentrer chez lui le lendemain.
Les patients qui entrent en ligne de compte pour une stimulation de la moelle épinière passent d'abord par une phase de test avant que le neurostimulateur ne soit définitivement implanté. La phase de test dure une à deux semaines. Les douches et les bains sont interdits pendant cette période. Les soins à domicile sont organisés pour changer régulièrement les pansements et contrôler les plaies.
Si le patient tire profit de la stimulation, une implantation définitive du neurostimulateur, également appelé batterie, est réalisée en ambulatoire. Cela signifie que le patient vient le matin pour l'intervention et peut rentrer chez lui le soir. Avant que le patient ne rentre chez lui, une radiographie est effectuée pour contrôler la position des électrodes.
Si le patient ne réagit pas à la thérapie, les électrodes sont retirées.
Soins postopératoires
Le patient revient à la clinique après deux semaines pour le retrait des fils et le contrôle de la plaie. Le stimulateur est alors contrôlé et la stimulation est adaptée. Des contrôles réguliers ont lieu après 6 semaines, 3, 6 et 12 mois, puis à intervalles annuels. Lorsque la pile est vide, elle doit être remplacée par une petite intervention sous anesthésie locale.
Quelles sont les complications?
Le taux de complications est faible. Néanmoins, comme pour toute intervention, des complications peuvent survenir.
Dans la phase précoce
Hémorragies pouvant entraîner une paralysie temporaire ou, plus rarement, permanente, et nécessitant une intervention chirurgicale de décharge.
- Infections pendant la phase de test
- Déplacement des électrodes
- Problèmes de connexion des électrodes à la batterie
- Défaillances de la batterie
Dans la phase tardive
- Perte d'efficacité de la stimulation
- Infections
- Déplacement des électrodes
- Rupture des électrodes
- Rupture de câble
- Défaillance de la batterie
- Douleurs au niveau de la poche de la batterie
Quelles sont les chances de succès?
Selon la littérature, le taux de réussite à long terme est d'environ 70–80 %. Plus la stimulation de la moelle épinière est effectuée tôt, plus les chances de succès sont élevées.
Chez environ 20 à 30 % des patients, une perte d'efficacité peut survenir avec le temps, en raison d'un effet d'accoutumance. 60 % de ces patients peuvent à nouveau bénéficier de la stimulation de la moelle épinière en utilisant des formes de stimulation plus récentes telles que la stimulation à haute densité, la stimulation Burst ou la stimulation à 10 kHz.