Deux méthodes - un objectif
Nous combinons les technologies de pointe et les connaissances spécialisées afin d'augmenter durablement la sécurité des patients au Inselspital lors d'opérations du cerveau ou de la moelle épinière. En combinant les méthodes de surveillance (monitoring) et les méthodes de localisation (mapping), le risque de déficits postopératoires tels qu’une paralysie peut être considérablement réduit chez nos patients. Notre clinique de neurochirurgie est un centre spécialisé pour ce type de chirurgie.
Qu'est-ce que le monitoring ?
Lors du monitoring, un site fonctionnel connu est stimulé en continu afin de vérifier si le signal est transmis normalement tout au long de la voie motrice. Pour cela, une électrode de surveillance est placée directement sur le centre moteur. Un microcourant y génère en continu un Train-of-Five, une série de cinq impulsions, chacune déclenchant un mouvement unique. Ce mouvement est ensuite capté par une électrode aiguille spécifique placée dans le muscle cible. La génération du signal dans le cerveau et sa réception dans le muscle cible indiquent une voie motrice intacte et fonctionnelle.
Qu'est-ce que le mapping ?
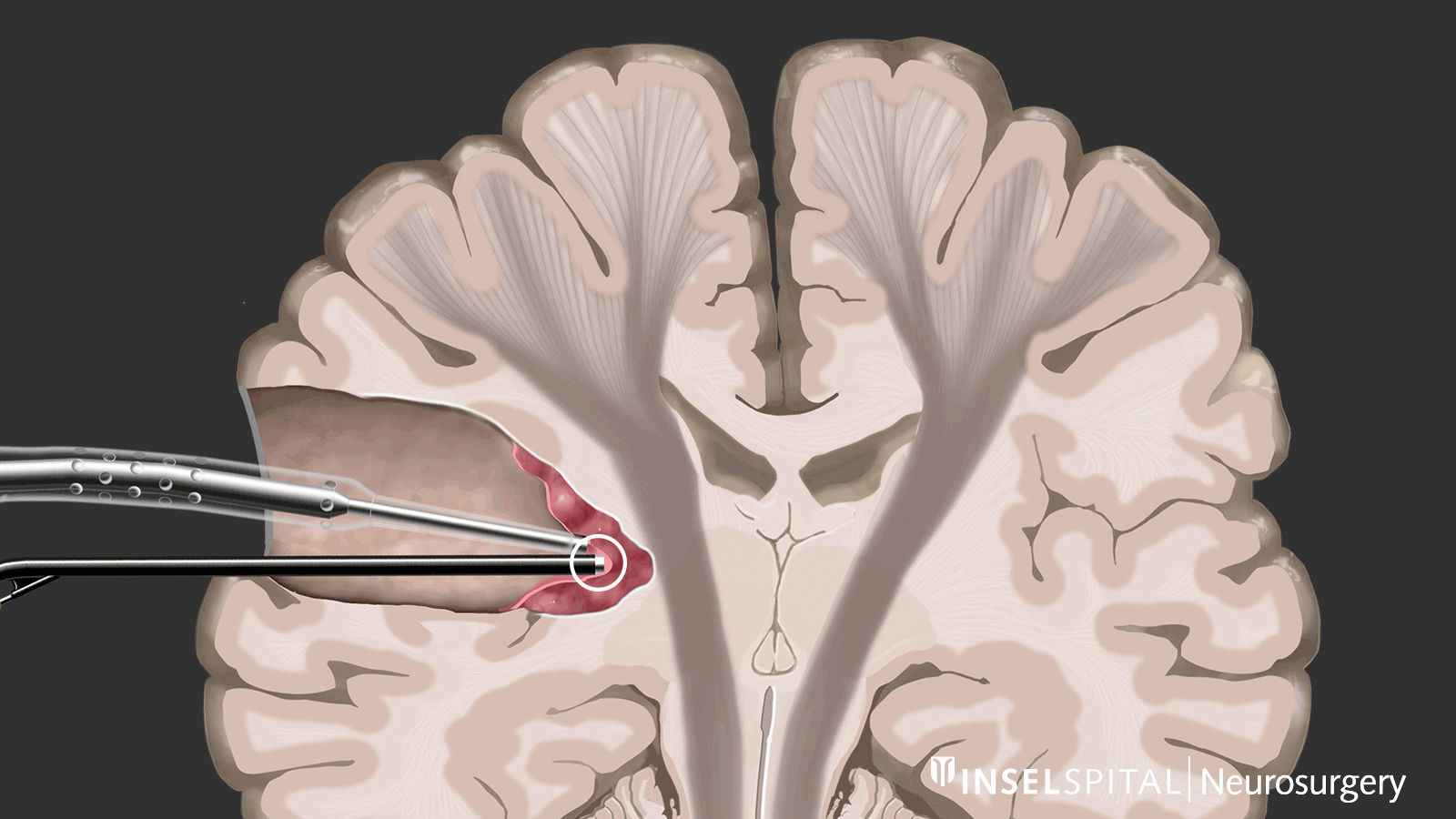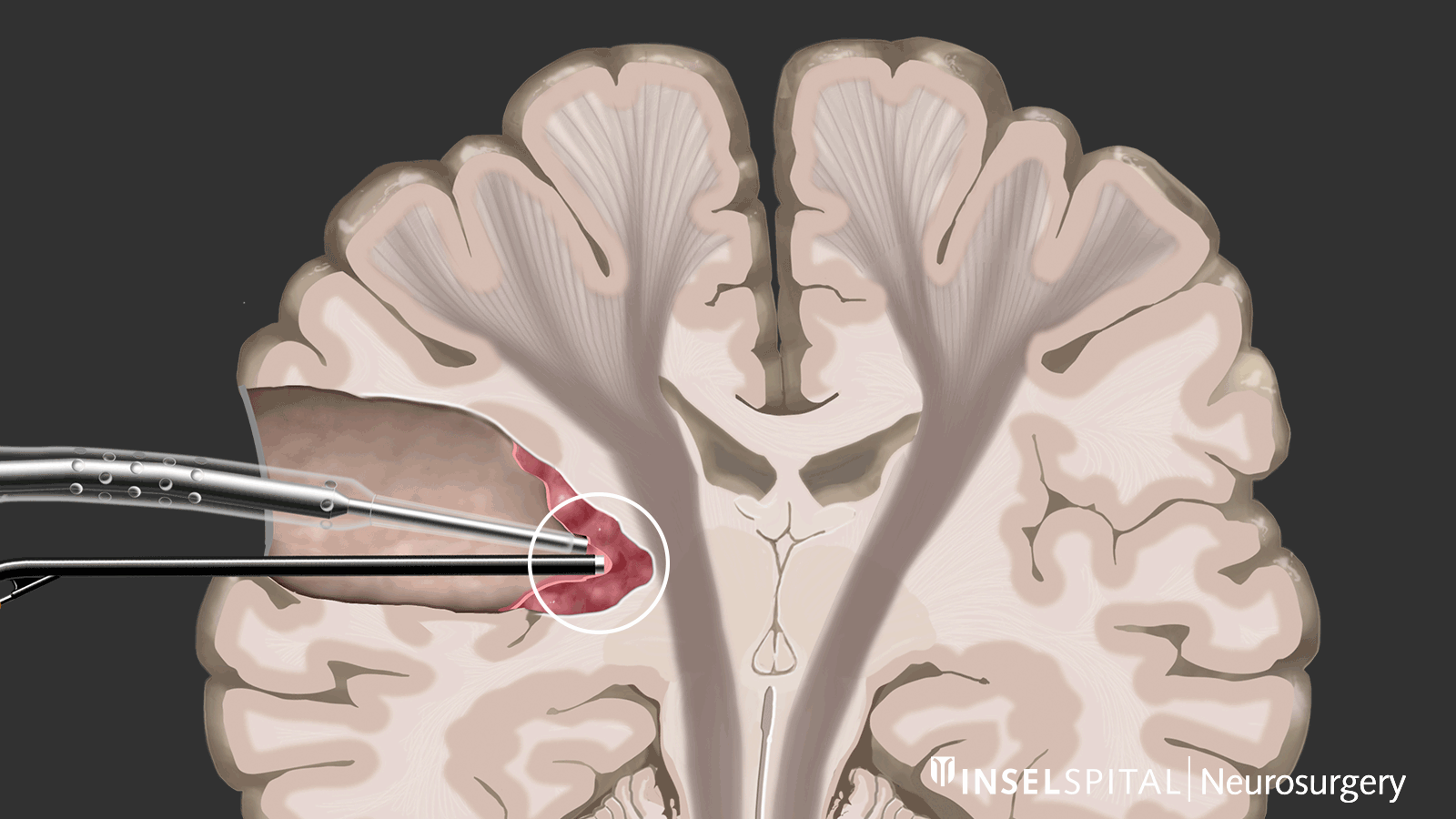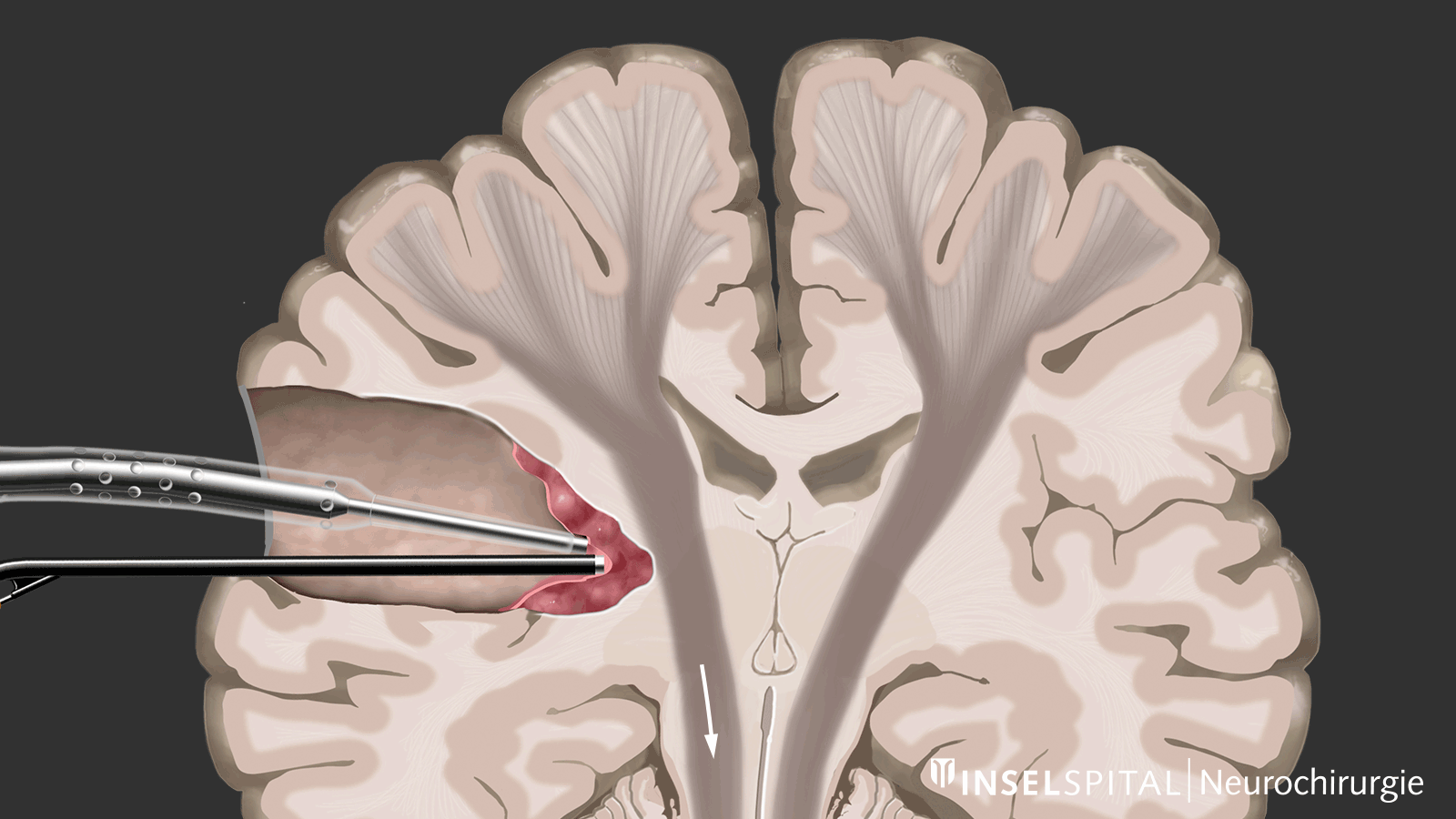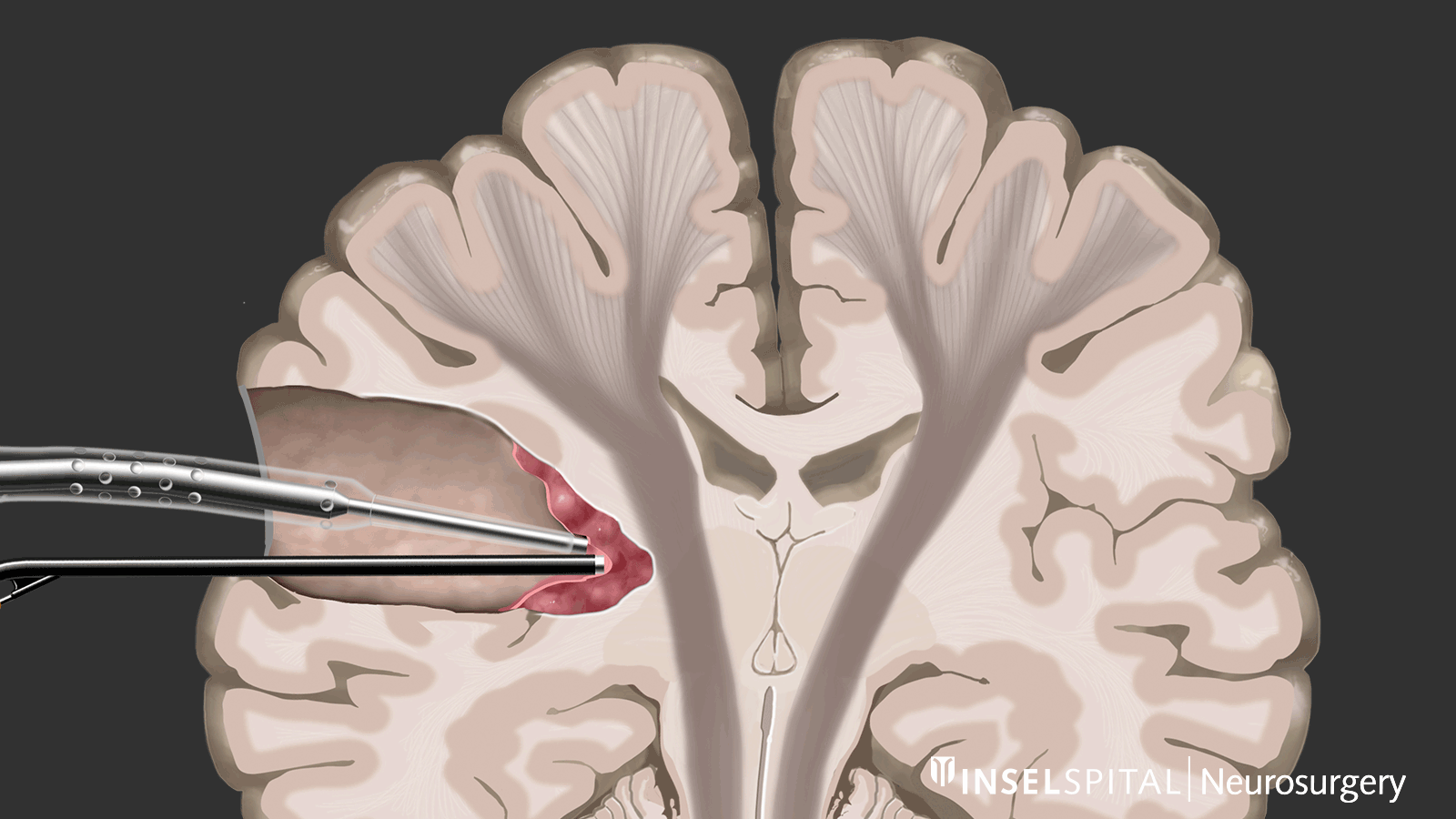
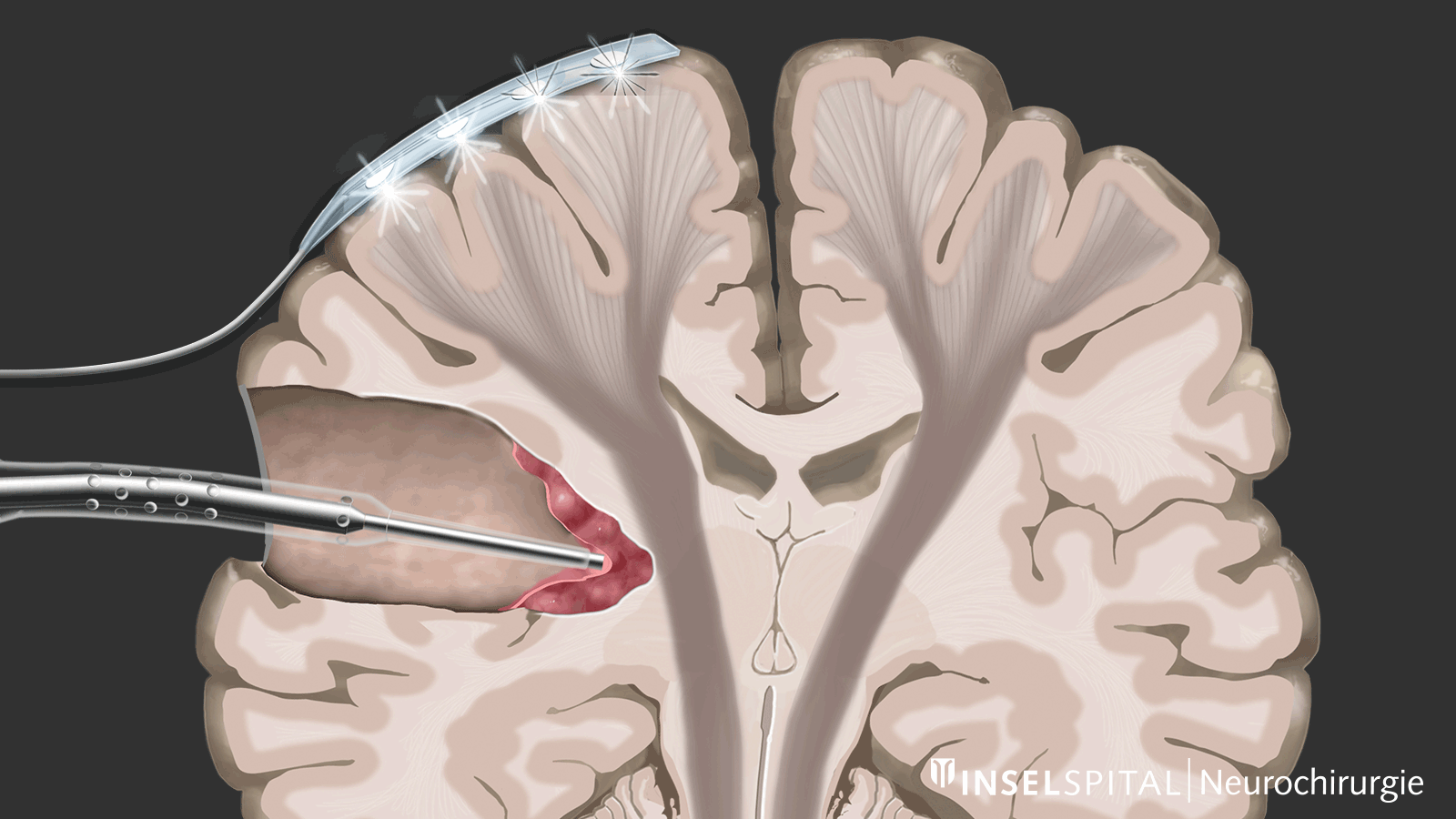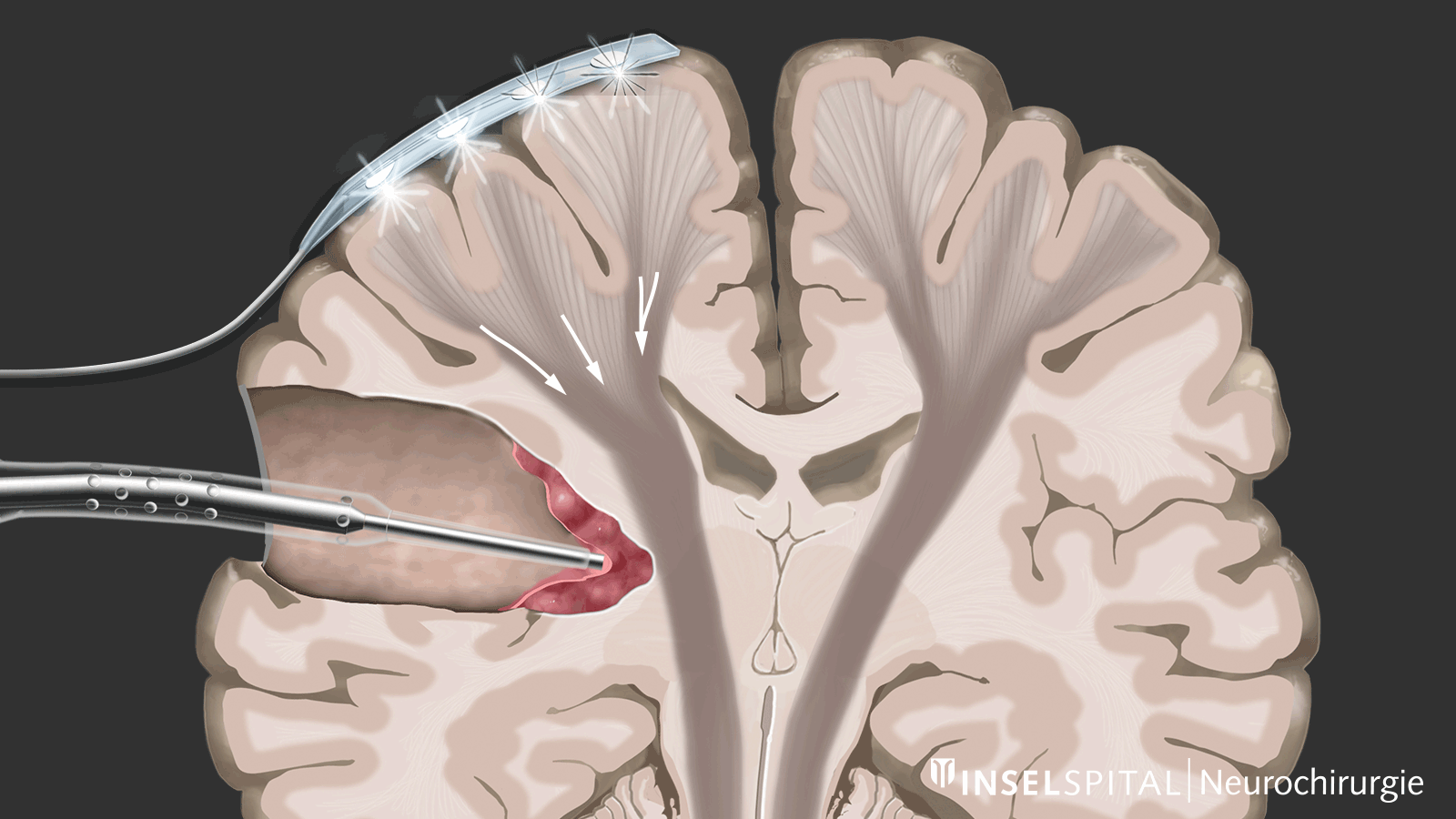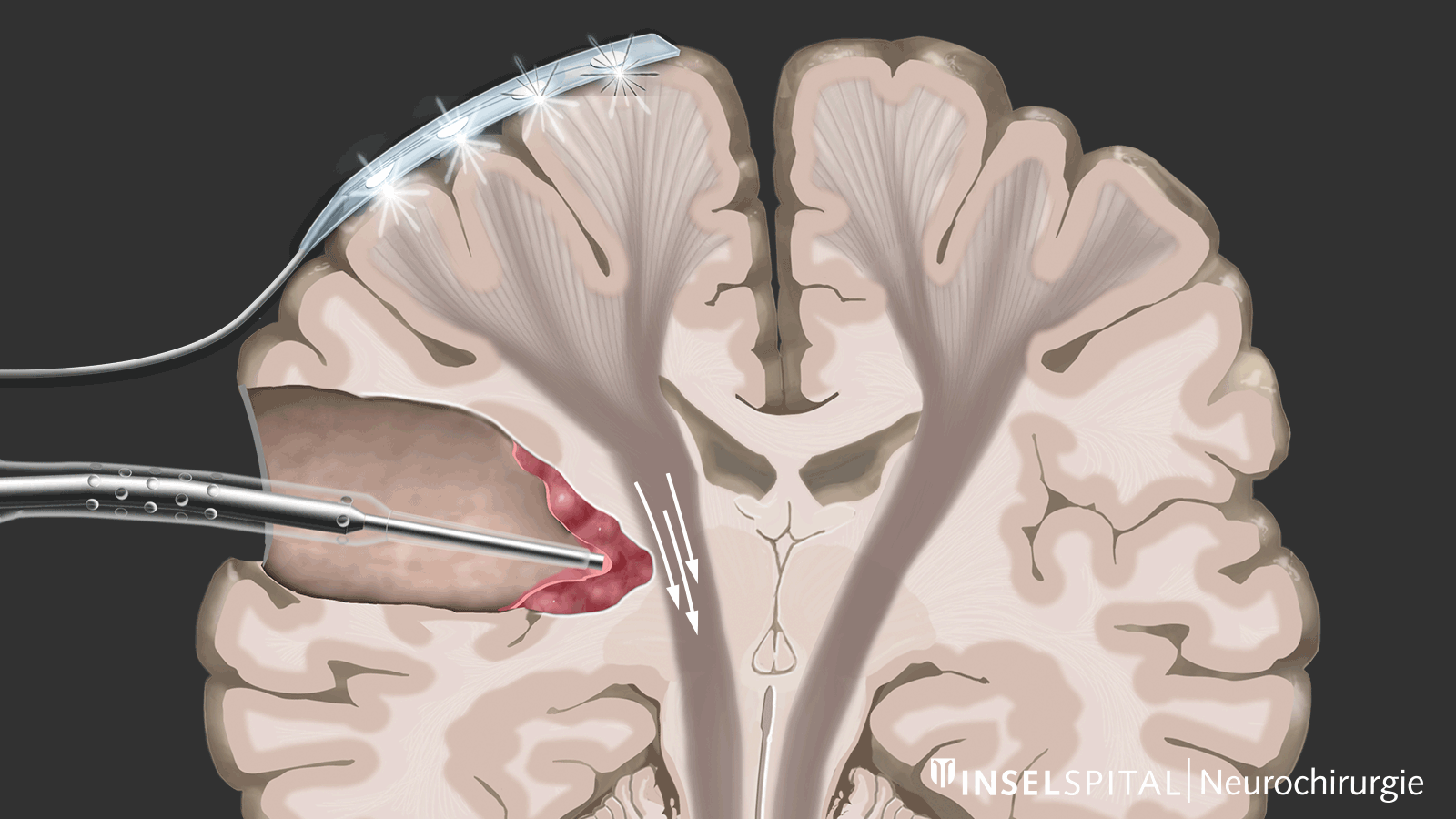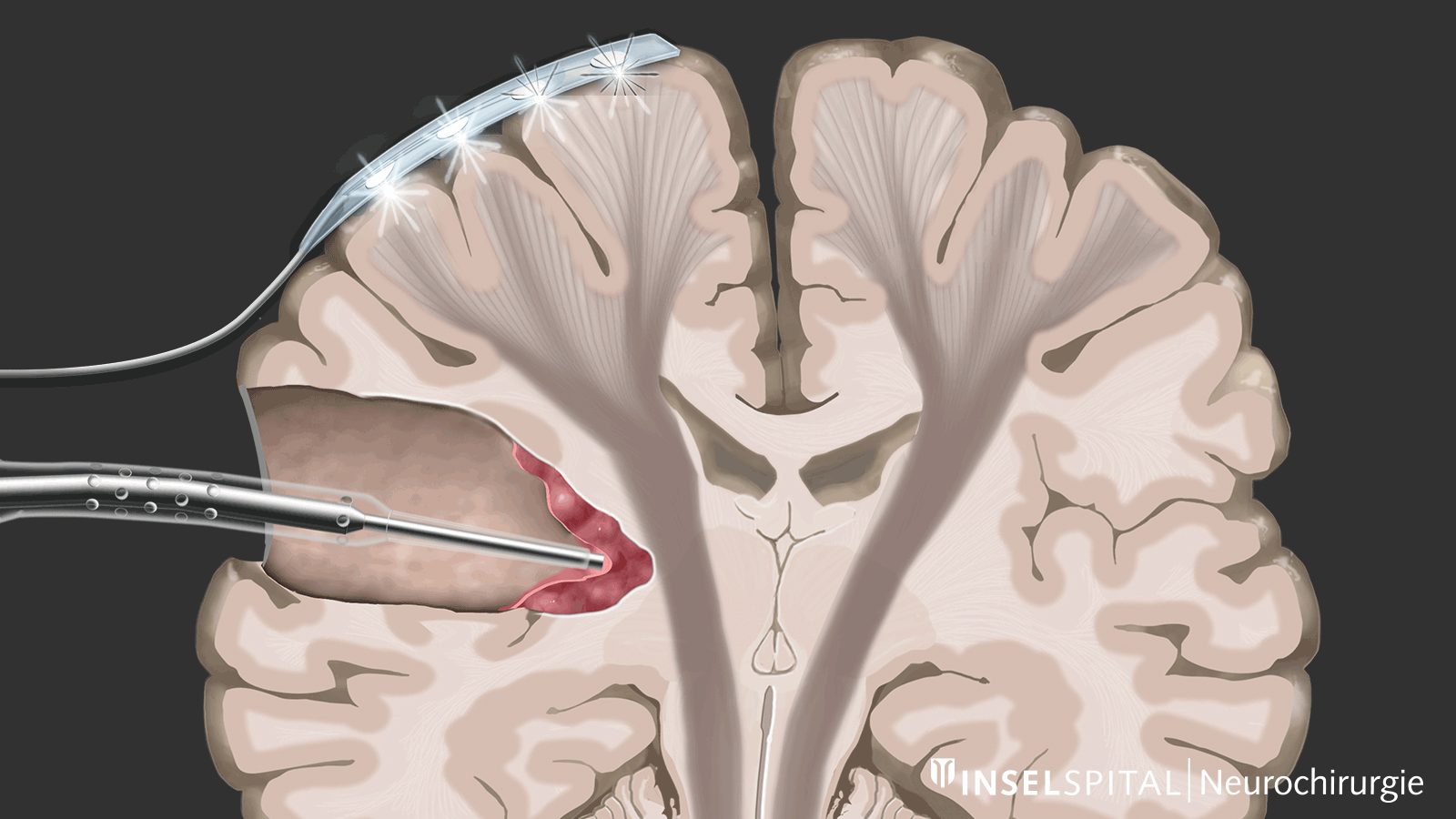
Contrairement au monitoring, le mapping est utilisé lorsque l’emplacement de la fonction est inconnu, ce qui est le cas dans la plupart des interventions sous-corticales. À l’aide d’une sonde spéciale, la zone opératoire est explorée de manière ciblée par stimulation avec un microcourant afin de détecter d’éventuelles fonctions invisibles. Si le chirurgien s’approche d’une zone fonctionnelle, un signal sonore l’avertit du risque d’y intervenir.
Cette méthode de mapping dynamique a été développée par notre groupe de recherche à l’Inselspital.
Monitoring continu lors d'opérations à proximité du centre du mouvement
Lors des opérations à proximité du cortex précentral, de la voie pyramidale et de la moelle épinière, des potentiels évoqués moteurs (PEM) sont utilisés pour surveiller les fonctions motrices et la force musculaire. L’activation des connexions nerveuses et la mesure des potentiels électriques se font soit à travers la peau à l’aide d’électrodes spéciales (stimulation électrique transcrânienne, SET), soit directement sur la surface cérébrale avec des électrodes de surface (stimulation corticale directe, SCD) *, *.
Les modifications de ces potentiels servent de signaux d'alerte importants pour le chirurgien et entraînent un ajustement de la procédure chirurgicale afin de réduire considérablement le risque de lésions des fonctions motrices. Cette méthode est solidement établie dans notre clinique neurochirurgicale au Inselspital et est particulièrement utilisée lors des opérations de tumeurs * et des interventions sur les anévrismes cérébraux *.
Notre équipe a déjà publié plusieurs articles scientifiques sur ce sujet dans des revues spécialisées internationales et les a présentés lors de congrès internationaux.
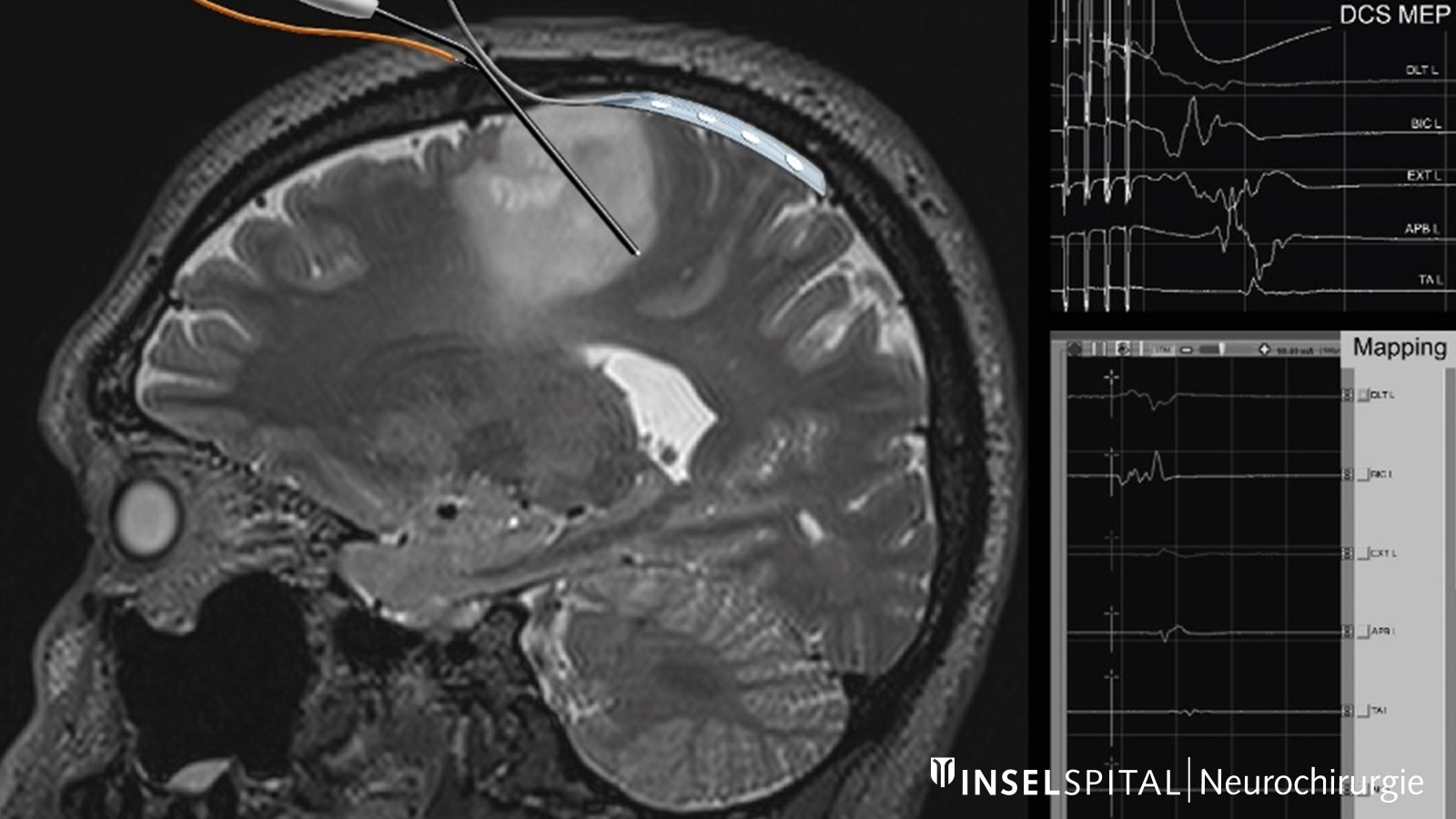
Mapping dynamique continu lors d'opérations à proximité du centre du mouvement
Le lieu exact du cerveau où se trouve une fonction importante, comme la motricité, est souvent déplacé par la tumeur et, de plus, invisible à l'œil nu. Ces facteurs entraînent une fréquence de paralysies postopératoires après une résection tumorale d'environ 10 % avec le mapping et le monitoring conventionnels. Grâce à notre développement et à l'introduction du mapping dynamique continu, nous avons pu réduire ce taux à 3–5 % *.
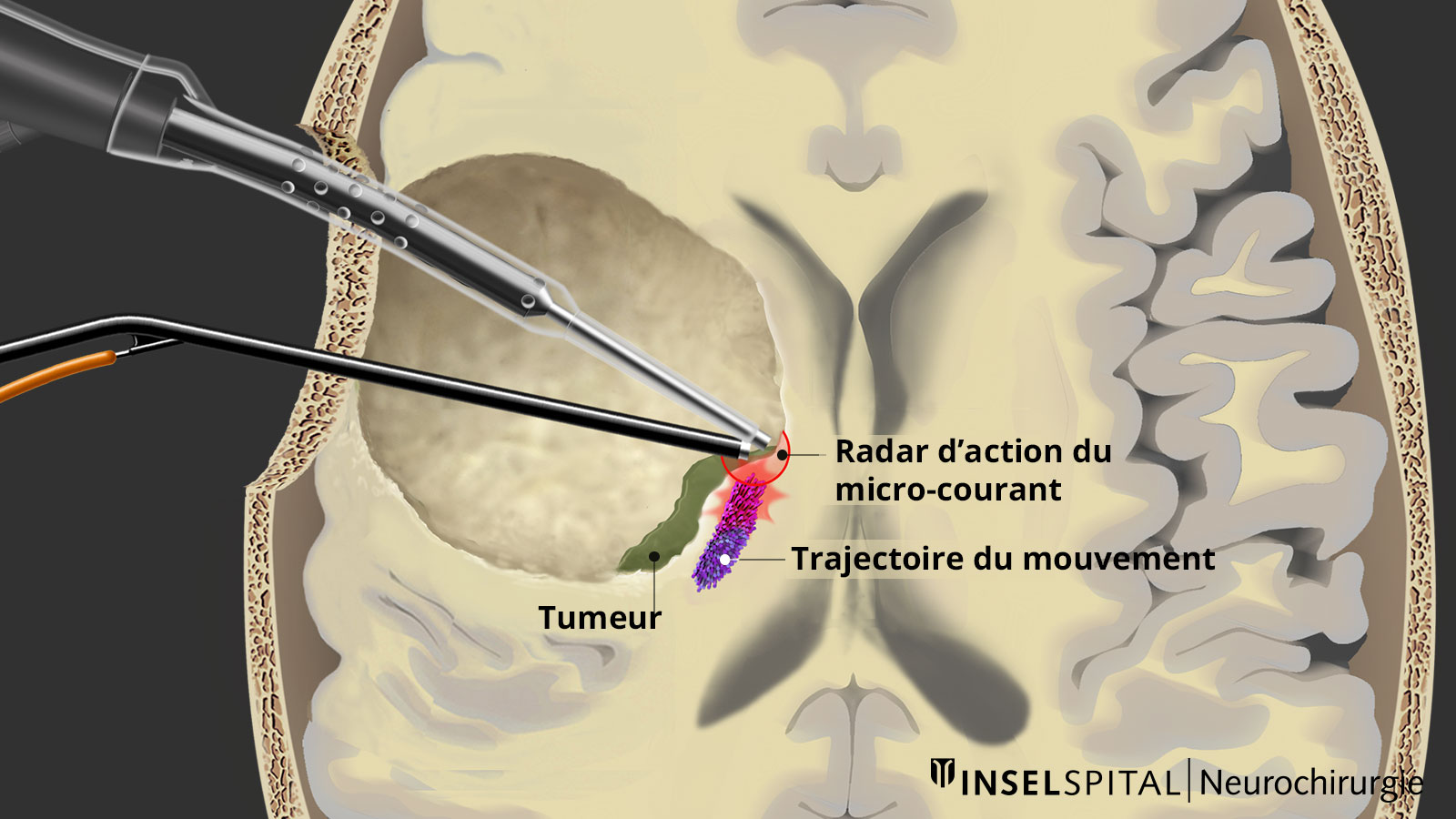
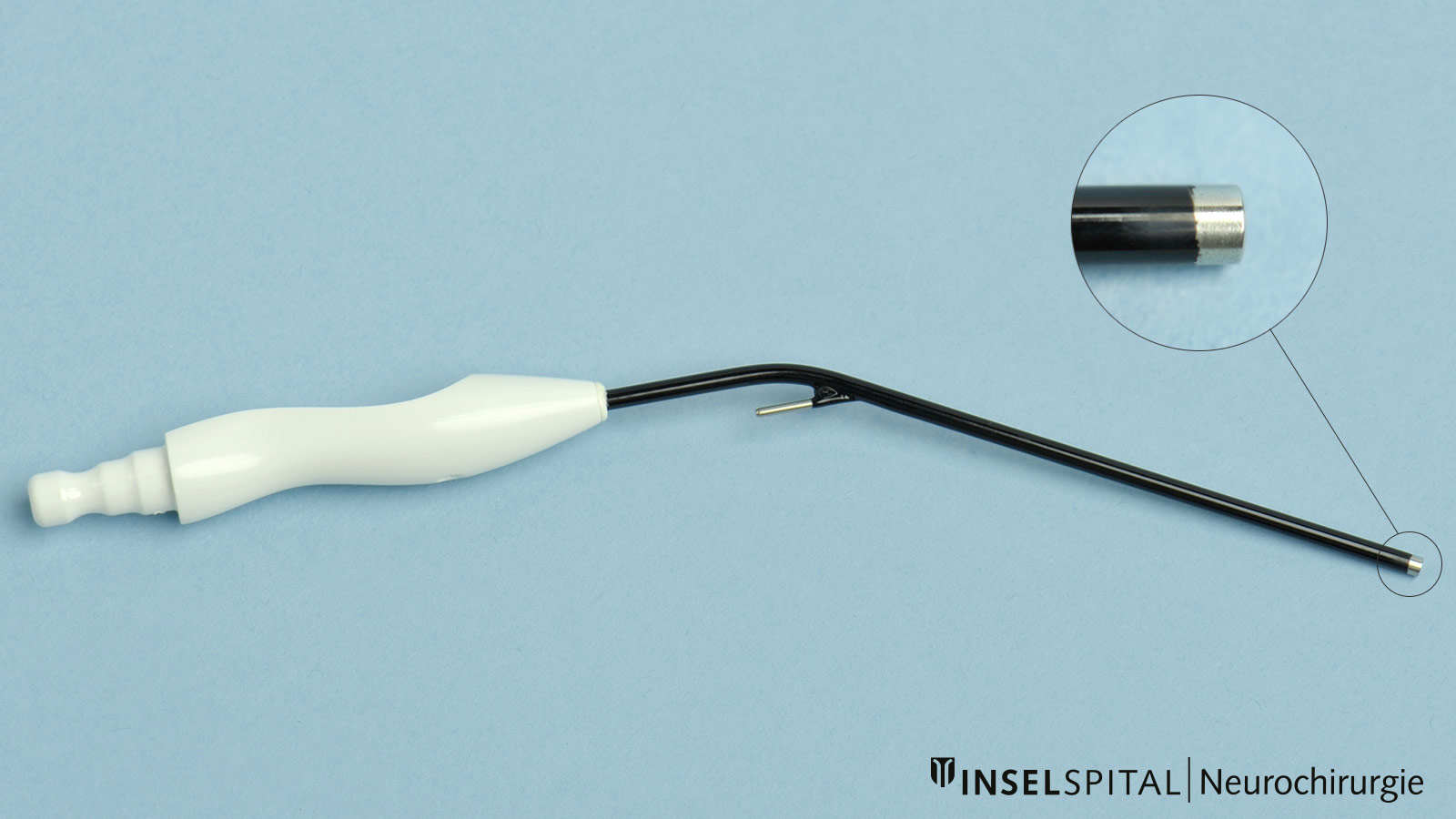
Pour y parvenir, nous avons développé un instrument qui permet une stimulation sous-corticale continue sans interrompre le processus chirurgical d'ablation de la tumeur. Pour ce faire, nous avons intégré une sonde de stimulation dans une ventouse chirurgicale classique. * L'aspirateur chirurgical classique peut être relié par sa tige à un câble de stimulation. Seule la pointe conduit le courant et devient ainsi une sonde de cartographie monopolaire. En cas de réponse PEM positive, une alarme sonore donne un feed-back en temps réel au chirurgien.
Résultats d'études sur la sécurité et la fiabilité du mapping dynamique continu
Dans une étude, nous avons pu démontrer la sécurité et la fiabilité de la méthode pour les tumeurs situées dans des régions cérébrales très sensibles. Le taux de déficits moteurs permanents n'était que de 3 %, en raison d'une lésion vasculaire et non mécanique de la voie pyramidale *.
Dans une autre étude sur le glioblastome, les résultats ont montré une résection complète de la partie de la tumeur prenant le contraste dans 69 % des cas et un taux de déficit permanent de 4 %, également dû à des lésions vasculaires, malgré la proximité de la tumeur avec la voie pyramidale *.
Grâce à l'intégration dans l'instrument chirurgical de la mini-aspiration, le mapping continu peut être utilisé pour toutes les étapes chirurgicales importantes, y compris la dissection sous-piale et l'hémostase *, *, *, *.
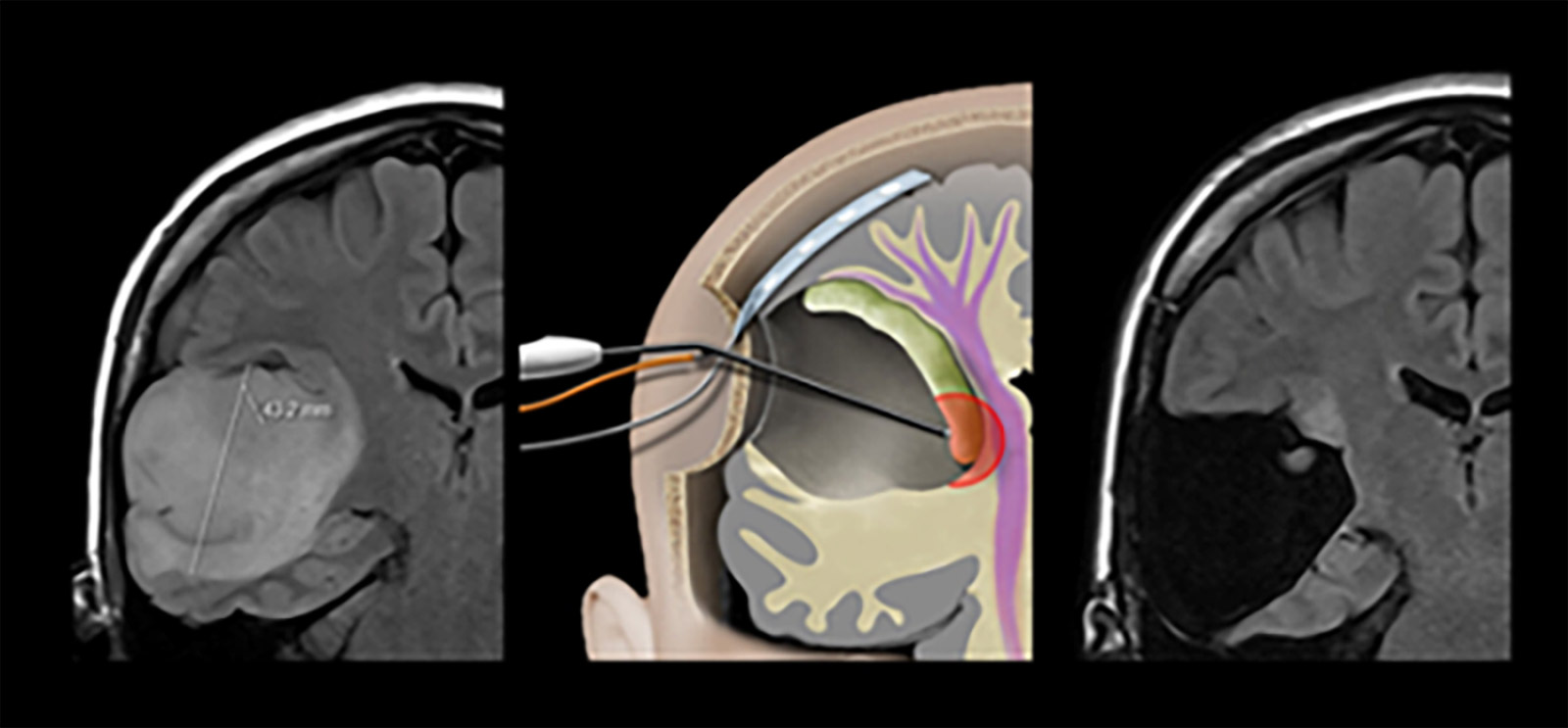
-
Seidel K, Beck J, Stieglitz L, Schucht P, Raabe A. The warning-sign hierarchy between quantitative subcortical motor mapping and continuous motor evoked potential monitoring during resection of supratentorial brain tumors. Journal of neurosurgery 2013;118:287-296.
-
Landazuri P, Eccher M. Simultaneous Direct Cortical Motor Evoked Potential Monitoring and Subcortical Mapping for Motor Pathway Preservation During Brain Tumor Surgery: Is it Useful? Journal of clinical neurophysiology : official publication of the American Electroencephalographic Society 2013;30:623-625.
-
Raabe A, Seidel K. Prevention of ischemic complications during aneurysm surgery. Journal of neurosurgical sciences 2016;60:95-103.
-
Raabe A, Beck J, Schucht P, Seidel K. Continuous dynamic mapping of the corticospinal tract during surgery of motor eloquent brain tumors: evaluation of a new method. Journal of neurosurgery 2014;120:1015-1024.
-
Schucht P, Seidel K, Beck J, et al. Intraoperative monopolar mapping during 5-ALA-guided resections of glioblastomas adjacent to motor eloquent areas: evaluation of resection rates and neurological outcome. Neurosurgical focus 2014;37:E16.
-
Schucht P, Beck J, Seidel K, Raabe A. Extending resection and preserving function: modern concepts of glioma surgery. Swiss medical weekly 2015;145:w14082.
-
Schucht P, Seidel K, Jilch A, Beck J, Raabe A. A review of monopolar motor mapping and a comprehensive guide to continuous dynamic motor mapping for resection of motor eloquent brain tumors. Neuro-Chirurgie 2017;63:175-180.