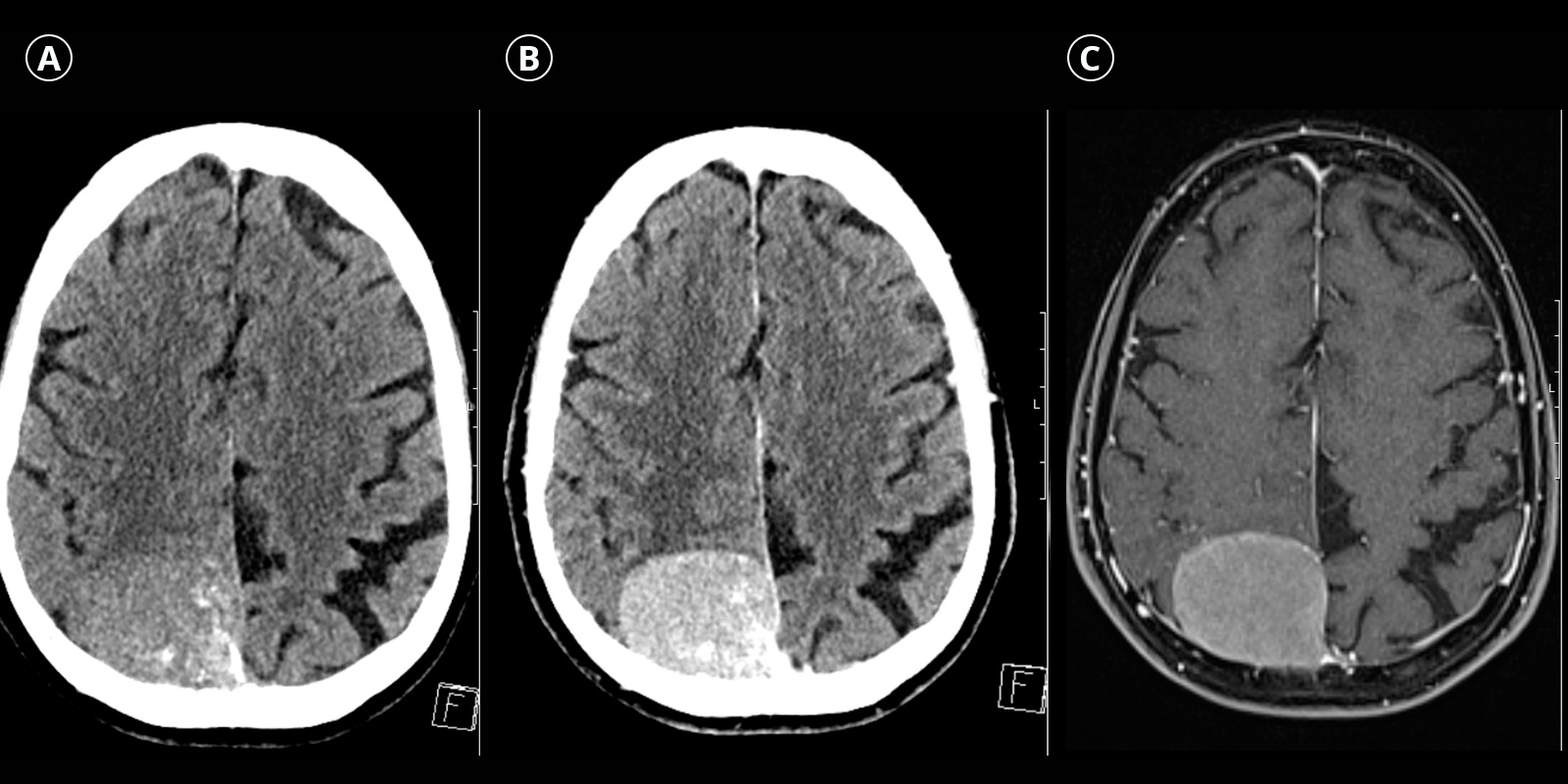
Les méningiomes sont des tumeurs à croissance lente qui ont pour origine les méninges. Elles font partie des tumeurs les plus courantes du système nerveux central (SNC), représentant environ 35 % de tous les cas, et elles surviennent plus fréquemment après l'âge de 50 ans. Plus de 90 % des méningiomes sont bénins. Si les méningiomes se développent de manière continue ou atteignent une taille qui comprime le cerveau et provoque des symptômes, ils doivent être traités.
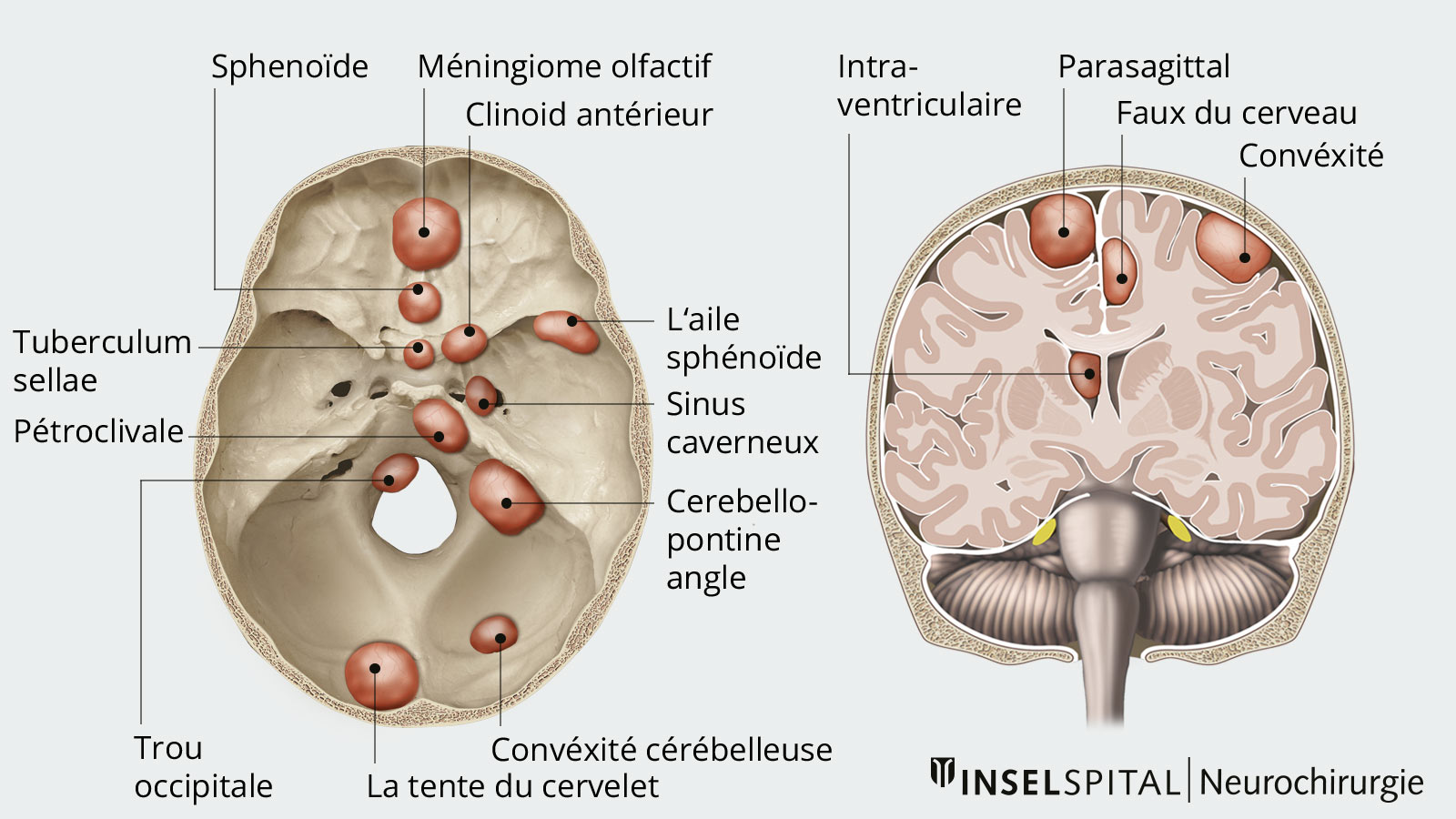
Signification clinique
Le cerveau et la moelle épinière sont entourés de trois membranes protectrices appelées méninges. Les tumeurs qui se développent à partir de la membrane arachnoïde des méninges sont appelées méningiomes. Les méningiomes sont les tumeurs intracrâniennes bénignes les plus fréquentes. L'incidence de la maladie chez les personnes âgées est d'environ 3 %. En fonction de sa localisation, un méningiome provoque des symptômes différents.
Les méningiomes se développent généralement très lentement, mais dans de rares cas, ils peuvent infiltrer les tissus environnants et former des métastases. Bien que les méningiomes soient généralement bénins, ils passent parfois inaperçus pendant une longue période en raison de leur croissance progressive et déplacée, qui peut entraîner de graves dommages et un handicap.
Que se passe-t-il si un méningiome est dècouvert accidentellement ?
De nombreux méningiomes sont découverts parce que les patients souffrent de maux de tête généraux ou qu'ils subissent une imagerie par résonance magnétique (IRM de l'anglais Magnetic Resonance Imaging ou MRI) ou une tomodensitométrie (CT) après un accident, par exemple. Ces découvertes sont appelées découvertes fortuites. Dans la plupart des cas, si le méningiome est petit, asymptomatique et ne borde pas de zones critiques, le médecin traitant optera pour un suivi par IRM annuelle. Il existe des signes indirects de croissance tels qu'une taille > 2,5 cm, un œdème ou un aspect brillant et riche en cellules sur l'image IRM dite T2. Dans ces cas et dans d'autres cas justifiés, un méningiome découvert par hasard peut aussi être une indication de traitement.
Quelles sont les causes des méningiomes ?
Dans l'état actuel des connaissances, les rayonnements ionisants constituent le principal facteur de risque de développement des méningiomes. Ainsi, les personnes qui ont été exposées à une dose particulièrement élevée de radiations ont un risque sensiblement accru de développer un méningiome. Il s'agit, par exemple, des survivants de la bombe atomique (dont le risque est multiplié par 6 à 10) ou des patients ayant subi une radiothérapie dans la région de la tête et du cou. Les patients atteints de la maladie héréditaire de la neurofibromatose de type 2 ont également tendance à développer des méningiomes.
Fréquence et facteurs de risque
- Tumeurs les plus fréquentes du SNC
- Incidence accrue après l'âge de 50 ans
- Facteur de risque le plus important : les rayonnements ionisants
Comment les méningiomes sont-ils classés ?
Selon l'Organisation mondiale de la santé (OMS), les méningiomes sont classés en trois grades de gravité sur la base de critères liés aux tissus fins :
- Grade OMS 1 = 70 %
- Grade OMS 2 = 27 %
- Grade OMS 3 = 3 %
Les méningiomes de grade 2 de l'OMS sont bénins, mais ils se développent plus rapidement, ont une tendance accrue à infiltrer les tissus environnants et reviennent souvent (récidive) après un traitement réussi. Les méningiomes de grade 3 de l'OMS, en revanche, sont des tumeurs malignes et nécessitent toujours une radio-chimiothérapie supplémentaire.
Quels symptômes les méningiomes provoquent-ils ?
Les méningiomes se développent généralement lentement, mais repoussent progressivement le tissu cérébral sain qui les entoure. Selon la localisation et la vitesse de croissance, cela peut provoquer des symptômes tels que des maux de tête, des crises d'épilepsie, une détérioration de la vue, de l'odorat et de la parole, ainsi qu'une paralysie et des changements de sensibilité. Ces symptômes n'augmentent généralement que progressivement en raison de la lenteur de la croissance de la tumeur.
- maux de tête
- crises d'épilepsie
- troubles visuels, olfactifs et de la parole
- souvent seulement par des découvertes fortuites
Comment les méningiomes sont-ils diagnostiqués ?
Procédures d'imagerie
Le diagnostic est généralement posé lors de la clarification des symptômes ou lors d'une découverte fortuite au cours d'autres procédures de diagnostic.
En tomodensitométrie (CT) et en imagerie par résonance magnétique (IRM), les méningiomes apparaissent généralement comme des tumeurs extra-axiales bien définies (principalement situées en dehors du tissu cérébral) qui reposent largement sur la dure-mère et compriment le tissu cérébral adjacent. Lorsqu'un produit de contraste est administré, les méningiomes le captent de manière homogène. Au scanner, des calcifications ainsi que des modifications osseuses secondaires sont parfois détectables à titre complémentaire. L'IRM montre souvent des épaississements duraux s'étendant vers l'extérieur, ce qu'on appelle le signe de la queue durale.
Comment traite-t-on les méningiomes ?
Les petits méningiomes qui n'augmentent pas de taille peuvent être traités de manière conservatrice. Si les méningiomes se développent continuellement ou ont atteint une taille qui comprime le cerveau, provoque un œdème cérébral ou devient symptomatique, ils doivent être traités.
Le traitement standard est la chirurgie, plus rarement la radio-chirurgie. En raison de l'emplacement et de la taille variables, la décision sur le meilleur plan d'action doit toujours être discutée sur une base individuelle. Le traitement optimal dépend donc de la taille, de la localisation et du taux de croissance de la tumeur, ainsi que de l'analyse histopathologique des tissus et de l'état général du patient.
Centre des tumeurs cérébrales
À l'Inselspital, la meilleure stratégie de traitement possible est déterminée individuellement pour chaque patient. Cela se passe dans le centre des tumeurs cérébrales où une équipe interdisciplinaire discute et détermine toutes les options de traitement individuellement pour chaque patient.
Ce conseil des tumeurs qui se réunit chaque semaine est composé de spécialistes en neurochirurgie, neurologie, neuro-oncologie, médecine nucléaire, radio-oncologie et pathologie.
Traitement conservateur
Les patients présentant des anomalies asymptomatiques, lors de l'examen fortuit, une petite extension du méningiome ou un âge plus avancé, sont initialement traités de manière conservatrice. Cela signifie que des contrôles cliniques, y compris l'imagerie, sont effectués régulièrement afin de suivre l'évolution de la maladie. Les premiers examens de suivi sont effectués dans les 3 à 6 mois suivant la suspicion de diagnostic. Si les résultats sont stables, les intervalles entre les contrôles peuvent être progressivement allongés.
Dans diverses études, une taille stable du méningiome, sans tendance à la croissance, a été observée chez environ 50 à 70 % des patients sur une période moyenne de 2 à 5 ans pendant le suivi par imagerie. En cas d'augmentation de la taille du méningiome ou de l'apparition de nouveaux symptômes, une nouvelle décision doit être prise concernant la poursuite du traitement.
Chirurgie
Le traitement principal d'un méningiome symptomatique et en expansion est l'ablation microchirurgicale complète. Si cela est possible, cela signifie la guérison du patient dans la plupart des cas.
C'est pourquoi la priorité absolue du traitement est d'enlever la tumeur aussi délicatement que possible tout en préservant la fonction et en maintenant un niveau esthétique élevé.
Le méningiome est d'abord réduit de l'intérieur afin d'atténuer la frontière avec les tissus voisins, puis la tumeur est soigneusement isolée du cerveau normal environnant sous microscope. Les méninges porteuses de la tumeur sont généralement enlevées et remplacées également. L'imbrication entre le cerveau normal et le méningiome varie en intensité d'un patient à l'autre. Certaines tumeurs ont un bord lisse, d'autres ont infiltré la surface du cerveau et sont alimentées en sang par des vaisseaux cérébraux normaux.
Dans ces cas, si une zone importante du cerveau est touchée, l'opération doit être réalisée sous surveillance fonctionnelle. À cette fin, les procédures techniques les plus récentes, telles que la neuronavigation en réalité augmentée et le neuromonitoring peropératoire, sont utilisées, ce qui permet au neurochirurgien de travailler avec une précision et une sécurité maximales sous le microscope chirurgical et de rendre le patient transparent, c'est-à-dire de regarder dans les tissus.
Embolisation préopératoire
Les méningiomes sont généralement bien irrigués par le sang. C'est pourquoi il est très important que l'apport sanguin correspondant soit rapidement coupé par ce qu'on appelle des "feeders" pendant l'opération. Dans certains cas, par exemple dans certains méningiomes de la base du crâne de taille important, l'artère qui alimente la tumeur ne peut être atteinte rapidement, de sorte que la technique d'embolisation endovasculaire préopératoire de la tumeur puisse être pratiquée. Cette occlusion artificielle des vaisseaux sanguins avant la chirurgie peut augmenter la sécurité chirurgicale dans certains cas.
Radiation
Chez les patients atteints d'un méningiome inopérable ou partiellement opérable nécessitant un traitement, la radiothérapie est une option thérapeutique permettant un bon contrôle de la taille de la tumeur. Toutefois, les méningiomes ne doivent pas avoir dépassé une certaine taille. La radiothérapie est également utilisée comme adjuvant en cas de méningiomes de grade plus élevé ou de résection incomplète.
Thérapie par radionucléides
Dans les cas difficiles où la maladie évolue progressivement malgré la chirurgie et la radiothérapie, la thérapie par radionucléides offre une option thérapeutique supplémentaire. Ici, les tumeurs sont attaquées spécifiquement avec des médicaments radioactifs. Le radiopharmaceutique, la substance radioactive, se lie à des récepteurs spéciaux à la surface du méningiome, les récepteurs de la somatostatine, et y produit un effet d'irradiation local, détruisant ainsi les cellules tumorales.
Complications de la thérapie
Le taux de complication de l'exérèse chirurgicale de la tumeur et d'une éventuelle radiothérapie ultérieure est influencé par un certain nombre de facteurs tels que la taille, la localisation et l'accessibilité de la tumeur ainsi que l'état clinique et l'âge du patient. Localisation et accessibilité de la tumeur ainsi que l'état clinique et l'âge du patient. Normalement, le risque de complications graves lors d'une chirurgie "normale" du méningiome est inférieur à 2 %. Il est plus élevé pour les tumeurs compliquées. Nous serons heureux de discuter personnellement de votre profil de risque individuel sur la base de votre examen IRM.
Quel est le pronostic après l'opération ?
Le pronostic dépend en premier lieu de la localisation, de la taille et de la nature du tissu fin (grade 1-3 de l'OMS) de la tumeur. Un facteur important ici est également de savoir si la tumeur a pu être enlevée complètement ou seulement partiellement. Selon l'étendue de l'ablation chirurgicale et les résultats de l'analyse histologique, la procédure suivante est recommandée à titre indicatif et au cas par cas en fonction des biomarqueurs moléculaires :
Grade 1 de l'OMS et résection totale
Un contrôle après la chirurgie, en fonction du risque, un autre contrôle après 2,5 et 10 ans
Grade 1 de l'OMS et résection incomplète
Suivi annuel et/ou radiochirurgie
Grade 2 de l'OMS et résection totale
Contrôles de suivi par IRM tous les 6-24 mois, si nécessaire radiothérapie de suivi
Grade 2 de l'OMS et résection incomplète
Suivi annuel et/ou radiochirurgie
Grade 3 de l'OMS
Radiothérapie de suivi, si nécessaire thérapie par radionucléides ou chimiothérapie expérimentale, et suivi par IRM tous les 3-6 mois.