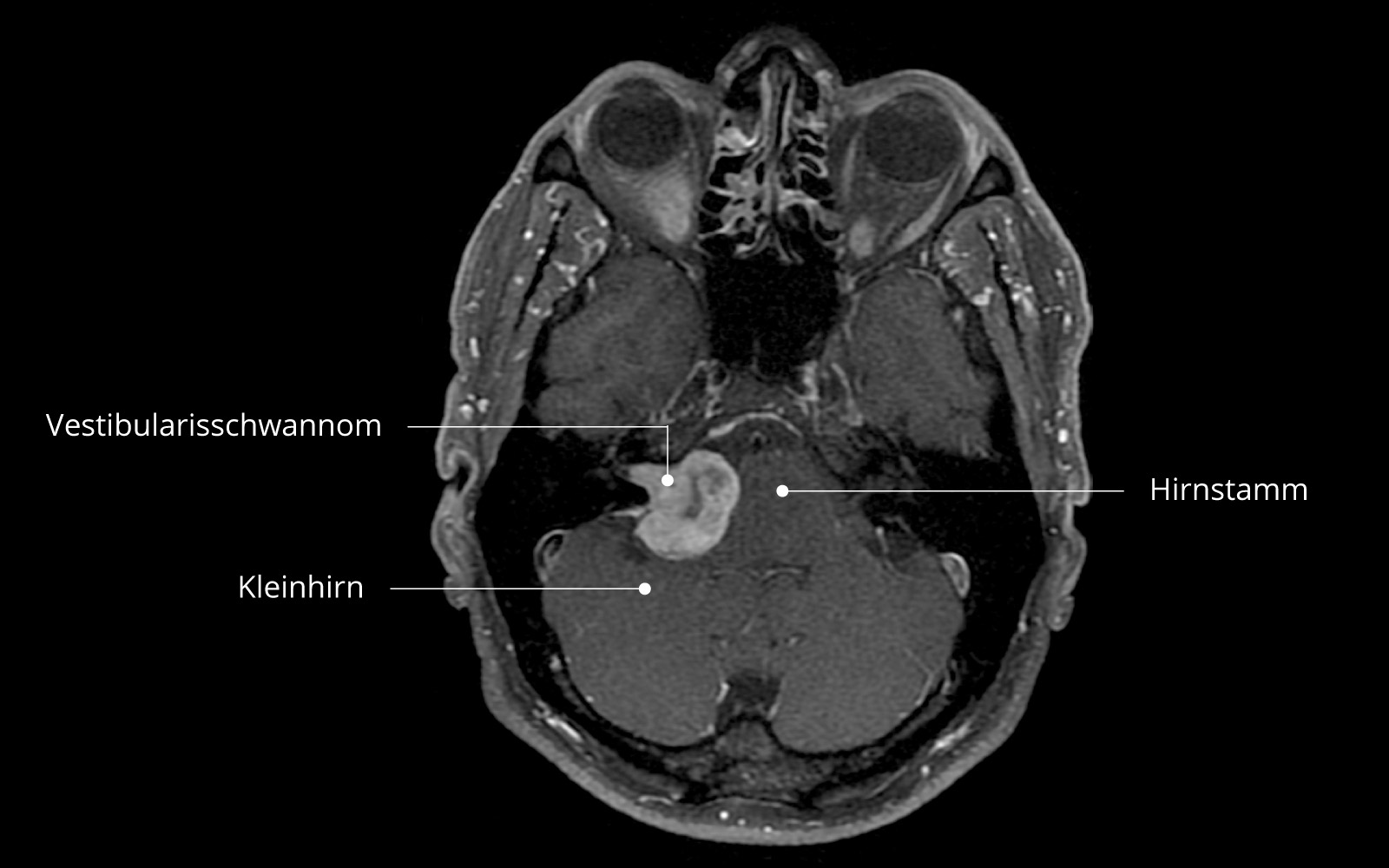
Das Vestibularisschwannom ist ein gutartiger Tumor am Gleichgewichts- und Hörnerv. Die Behandlung eines Vestibularisschwannoms richtet sich nach Grösse, Wachstumsgeschwindigkeit des Tumors, ein- oder beidseitigem Auftreten, Vorliegen von Hörbeeinträchtigungen sowie dem Alter des Patienten. Ist die Behandlung nötig, kann eine mikrochirurgische operative Entfernung durchgeführt werden.
Die frühere Bezeichnung ‘Akustikusneurinom’ ist veraltet, da sie anatomisch nicht ganz korrekt ist. Richtig ist die Bezeichnung Vestibularisschwannom.
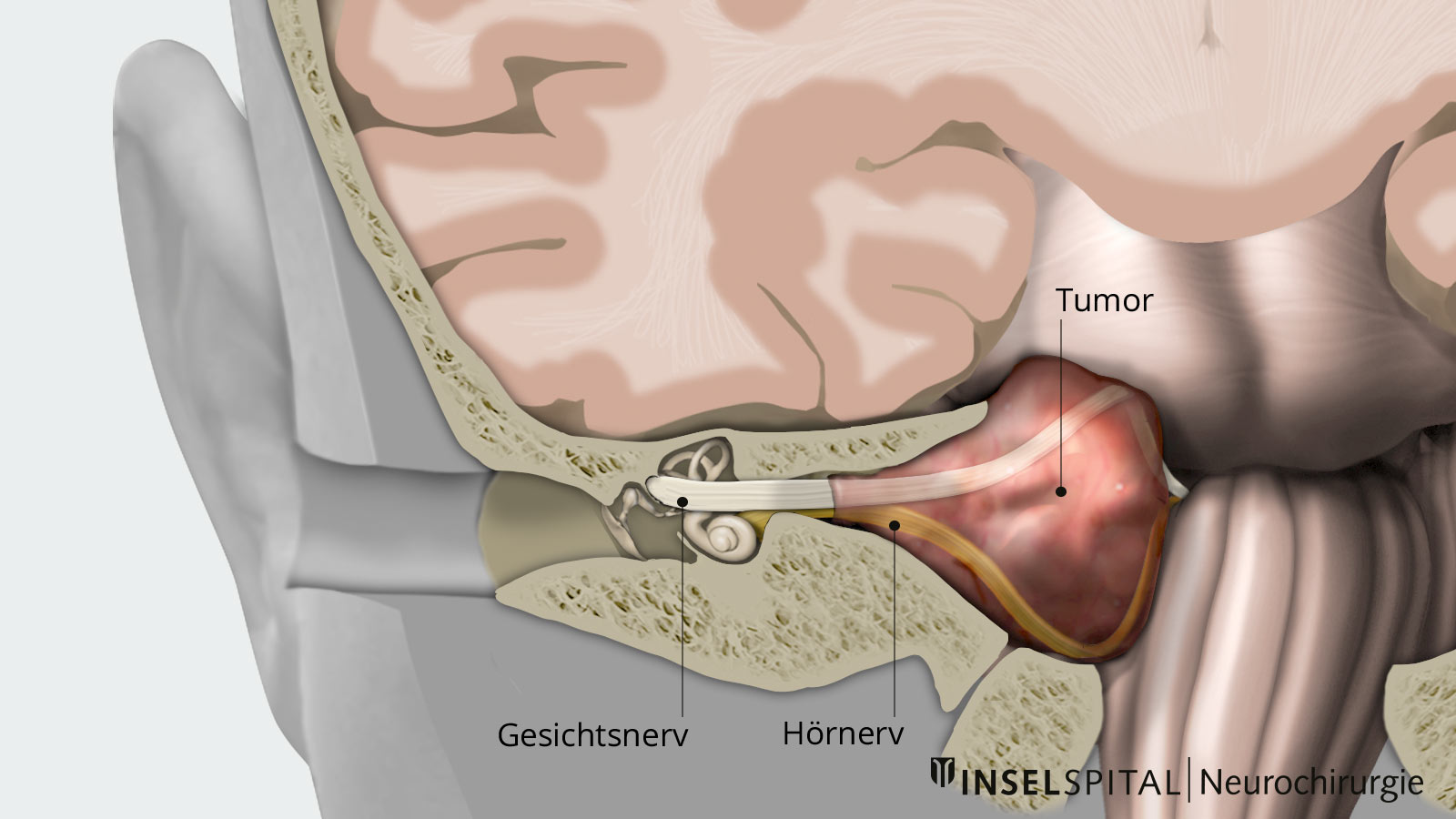
Vestibularisschwannome entstehen aus Schwann-Zellen des Nervus vestibularis, der zusammen mit dem Nervus cochlearis den VIII. Hirnnerv, den Nervus vestibulocochlearis, bildet. Er ist Hör- und Gleichgewichtsnerv und verläuft aus dem Innenohr durch den inneren Gehörgang und den Kleinhirnbrückenwinkel in den Hirnstamm. Schwann-Zellen sind Bindegewebszellen, welche die Myelinschicht von Hirnnerven bilden. Vestibularisschwannome entstehen, wenn es zu einem sporadischen oder genetisch bedingten Verlust eines Tumorsuppressorgens auf Chromosom 22 kommt.
In den meisten Fällen tritt der Tumor einseitig auf. Ausnahme ist die genetische Erkrankung Neurofibromatose Typ 2, die zu beidseitigen Vestibularisschwannomen in Kombination mit weiteren gutartigen Tumoren des Zentralnervensystems führen kann.
Wie häufig sind Vestibularisschwannome?
Statistisch betrachtet erkranken von 100 000 Personen jährlich 1–1,5 Personen neu an einem Vestibularisschwannom. Die meisten Erkrankungen treten nach dem 30. Lebensjahr auf, bei 95 % davon handelt es sich um unilaterale Tumoren. Nach heutigem Wissensstand gibt es, ausser bei der erblichen Form (Neurofibromatose Typ 2), keine bekannten Risikofaktoren, die zur Entstehung eines Vestibularisschwannoms führen.
Welche Symptome verursachen Vestibularisschwannome?
Die 3 häufigsten Symptome eines Vestibularisschwannoms sind *:
- langsamer Hörverlust (98 %)
- Tinnitus (70 %)
- Schwindel (70 %)
Meistens bemerkt der Patient zunächst eine einseitige, langsame Abnahme des Hörvermögens. Auffällig wird dies typischerweise, wenn ein Patient auf einem Ohr nicht mehr gut telefonieren kann. Häufig bleibt der Hörverlust aber lange unbemerkt, da er schleichend und über einen längeren Zeitraum hinweg abläuft. Verursacht wird er durch die Kompression des unmittelbar benachbarten Hörnervs (Nervus cochlearis).
Weitere Symptome sind abhängig von der Grösse des Tumors. Bei grösseren Vestibularisschwannomen kann es zu einer Kompression der benachbarten Hirnnerven, insbesondere des Nervus facialis (Gesichtsmuskelnerv) und des Nervus trigeminus (Gesichtsempfindungsnerv) kommen. Als Folge davon können eine halbseitige Lähmung der Gesichtsmuskeln oder Empfindungsstörungen des Gesichts auftreten.
Wächst der Tumor weiter, kann es ausserdem zu einer Kompression des Hirnstamms kommen, die sich in Gang- oder Koordinationsstörungen äussert.
Eine mögliche Komplikation kann auch eine Hirnwasserzirkulationsbeeinträchtigung (Liquorzirkulationsstörung) sein. In dieser Situation kann ein Vestibularisschwannom lebensbedrohlich werden.
Kleine Vestibularisschwannome können asymptomatisch sein und werden nicht selten als Zufallsbefund bei der Durchführung einer Magnetresonanztomografie (MRT bzw. MRI von engl. Magnetic Resonance Imaging) des Schädels entdeckt.
Wie werden Vestibularisschwannome diagnostiziert?
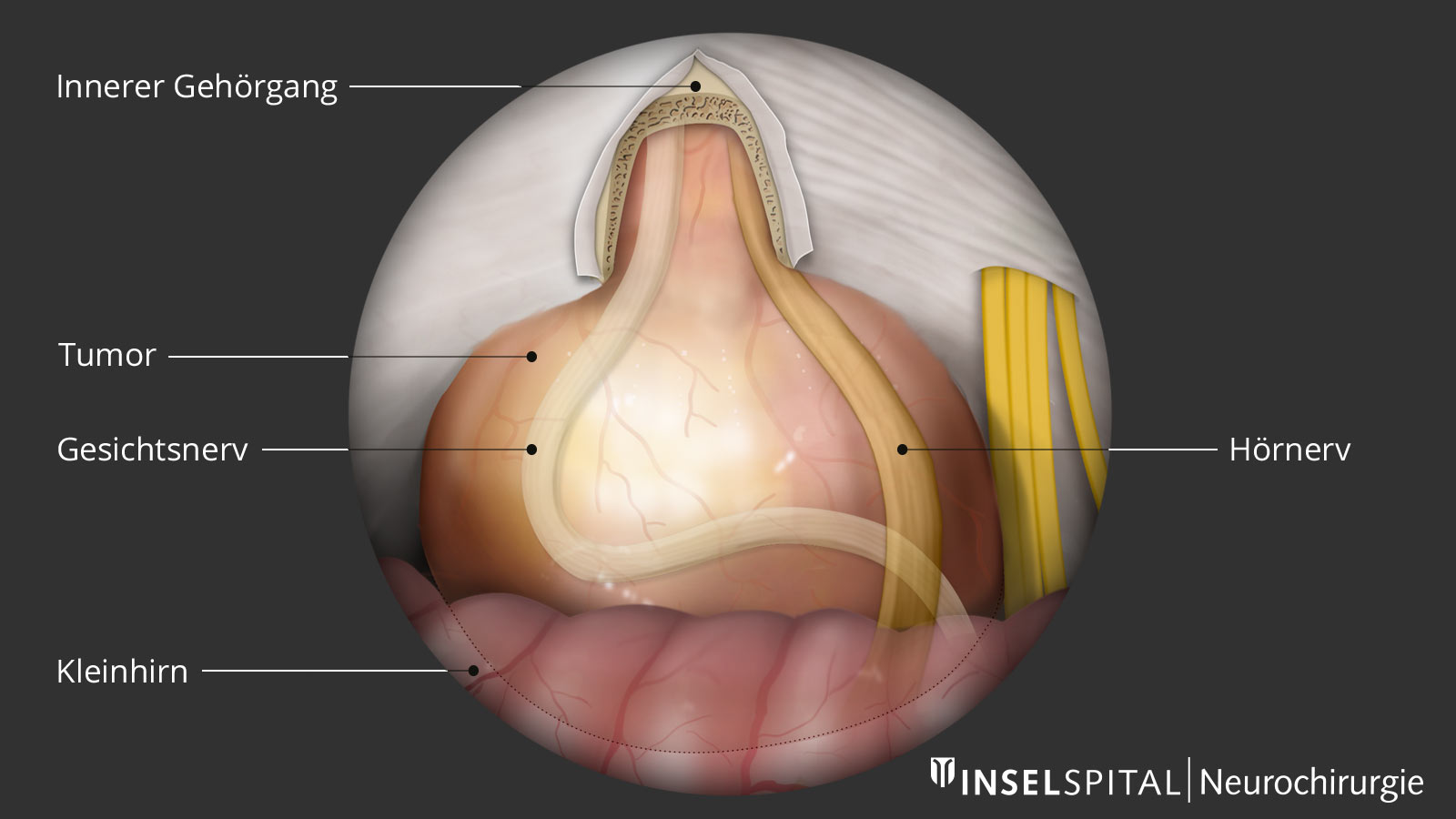
Ein Tumor des Kleinhirnbrückenwinkels lässt sich am besten in der Magentresonanztomografie (MRI von engl. magnetic resonance imaging) bildgebend darstellen. Vestibularisschwannome sind Tumoren, die Kontrastmittel gut aufnehmen, und zeigen sich im MRI-Bild homogen oder auch zystisch. Bei kleinen und mittelgrossen Tumoren kann eine spezielle MRI-Sequenz, die CISS-Sequenz (constructive interference steady state), durchgeführt werden, um die anatomische Beziehung des Tumors zu den benachbarten Hirnnerven zu bestimmen.
Zusätzlich wird standardmässig bei Diagnosestellung eines Tumors im Kleinhirnbrückenwinkel eine Reintonaudiometrie durchgeführt, bei der das subjektive Hörvermögen für Töne gemessen wird, um das Ausmass der Hörminderung zu bestimmen. Diese Messung kann bei konservativ behandelten Patienten zusätzlich zur MR-Bildgebung auch zur Verlaufskontrolle dienen.
Differentialdiagnosen
Es gibt auch Erkrankungen mit einer ähnlichen Symptomatik wie das Vestibularisschwannom, die diagnostisch von diesem unterschieden werden müssen. Dazu gehört das Meningeom des Kleinhirnbrückenwinkels. Weitere, sehr seltene Differentialdiagnosen von Tumoren des Kleinhirnbrückenwinkels sind Schwannome anderer Hirnnerven, Metastasen, Lymphome oder entzündliche Erkrankungen wie beispielsweise die Sarkoidose.
Wie werden Vestibularisschwannome eingeteilt?
Um sich leichter für eine geeignete Therapie zu entscheiden und natürlich auch das Risiko eines postoperativen Verlusts von Hirnnervenfunktionen beim Hör- und Gleichgewichtsnerv (Nervus vestibulocochlearis oder auch Hirnnerv VIII) oder beim Gesichtsnerv (Nervus facialis oder auch Hirnnerv VII) besser abschätzen zu können, werden Vestibularisschwannome bildgebend nach Grösse und kompressivem Charakter eingeteilt. Eine der am häufigsten verwendeten Einteilungen ist die KOOS-Klassifikation *.
KOOS-Gradierung
| KOOS-Grad | Beschreibung | Tumorgrösse |
|---|---|---|
| I | Kleiner intrakanalikulärer Tumor, der sich lediglich im inneren Gehörgang (Meatus acusticus internus) befindet. | < 10 mm |
| II | Hauptsächlich intrakanalikulärer Tumor mit Protrusion (Vorschieben) in den Kleinhirnbrückenwinkel, aber ohne Kontakt zum Hirnstam. | < 20 mm |
| III | Hauptsächlich im Kleinhirnbrückenwinkel lokalisierter Tumor mit Kontakt zum Hirnstamm, aber ohne Kompression. | < 30 mm |
| IV | Grosser Tumor mit Kompression des Hirnstamms und der umgebenden Hirnnerven. | > 30 mm |
Wie werden Vestibularisschwannome behandelt?
Die Behandlung richtet sich in erster Linie nach der Grösse des Tumors, dem Wachstumsverhalten des Tumors und den Symptomen des Patienten. Eine für jeden Patienten optimale, individuelle Behandlungsempfehlung wird im Inselspital vom interdisziplinären Tumor-Board getroffen, wo der Fall jedes einzelnen Patienten von Spezialisten der Neurochirurgie, Radioonkologie, Otorhinolaryngologie, Onkologie und Neuroradiologie diskutiert wird.
Nach dem modernen Konzept hat die Funktionserhaltung des Gesichtsnervs Priorität vor einer kompletten Tumorresektion. Selbst in den besten Händen liegt die Rate für schwere Gesichtslähmungen bei kompletter Entfernung von grossen Tumoren laut den Ergebnissen in der internationalen Literatur bei über 20 %. Deshalb wird die Operation durch ein spezielles intraoperatives Neuromonitoring unterstützt und meist bereits als subtotale Operation geplant. Die möglichen funktionellen und kosmetischen Ausfälle auch bei inkompletter Gesichtslähmung (Fazialisparese) wiegen viel schwerer als das langsame, oft auch ausbleibende Wachstum eines kleinen Resttumors.
Behandlungsalternativen sind die Radiochirurgie oder auch in seltenen Fällen die Chemotherapie. Sehr häufig ist auch ein abwartendes Vorgehen mit regelmässigen Verlaufskontrollen.
Empfehlungen nach Tumorgradierung
KOOS I
Bei KOOS-I-Tumoren ist ein abwartendes Verhalten möglich. Das Tumorwachstum wird mit regelmässigen MRIs und Hörtests kontrolliert. Dies empfiehlt sich vor allem bei beidseitigen Vestibularisschwannomen mit intaktem Hörvermögen im Rahmen einer Neurofibromatose Typ 2. Sollte es zu einem relevanten Wachstum des Tumors oder einer Hörverschlechterung kommen, können entweder eine mikrochirurgische Behandlung oder eine radiochirurgische Bestrahlung in Betracht gezogen werden.
KOOS II
Bei KOOS-II-Tumoren ist in gewissen Fällen ebenfalls ein abwartendes Verhalten möglich, insbesondere bei älteren Patienten oder Patienten mit diversen Erkrankungen. Die Chancen einer gehörerhaltenden Operation sind jedoch im Frühstadium deutlich besser und sollten darum diskutiert werden. Als Behandlungsoption stehen entweder eine mikrochirurgische Tumorentfernung oder eine radiochirurgische Bestrahlung zur Verfügung.
KOOS III und IV
Im Falle eines KOOS-III- oder IV-Tumors ist eine Behandlung angezeigt. Dabei ist die mikrochirurgische Tumorentfernung einer Radiochirurgie in der Regel vorzuziehen, um den kompressiven Effekt auf das umgebende Gewebe zu reduzieren.
Mikrochirurgische Operation
Die neurochirurgische Resektion eines Vestibularisschwannoms wird normalerweise über einen Hautschnitt hinter dem Ohr, dem retrosigmoidalen Zugang, durchgeführt. Operiert wird mit dem Operationsmikroskop unter starker Vergrösserung. Das Risiko für einen postoperativen Hörverlust hängt stark von der Tumorgrösse und der bereits bestehenden Hörminderung ab.
Intraoperatives Neuromonitoring
Um das Risiko einer Hirnnervenverletzung während der Operation zu verringern, erfolgt am Inselspital standardmässig ein spezielles neurophysiologisches Monitoring. Dabei werden die Hörfunktion, der Gesichtsnerv, der Schlucknerv und andere Hirnnerven sowie die Bewegungsbahn und die sensiblen Fasern während der Operation überwacht. Mit Hilfe der Technik der transkraniellen Stimulation des Gesichtsnervs und der von uns entwickelten kontinuierlichen «Radar»-Funktion des Operationsinstruments kann der Chirurg durch die Tiefe des Tumors den Gesichtsnerv lokalisieren, bevor dieser sichtbar ist.
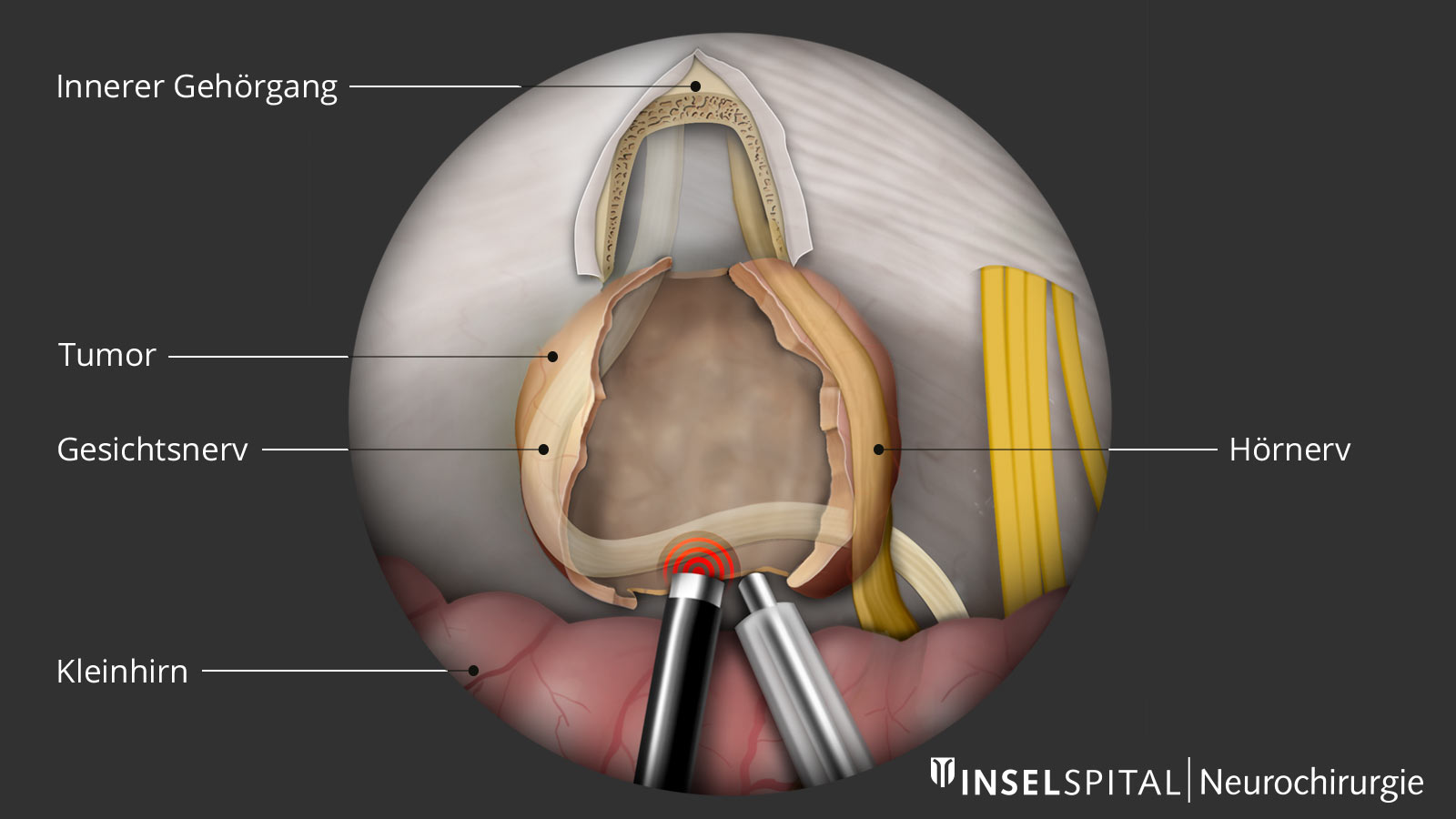
Bei einigen Patienten muss ein kleiner Tumorrest belassen werden, um die Funktionen von Hör- oder Gesichtsnerv zu erhalten. Dieser Tumorrest kann später bei Bedarf radiochirurgisch nachbehandelt werden. Gleichgewichtsstörungen sind nach der Operation sehr häufig, in der Regel aber nur temporär. Andere Komplikationen sind selten.
Alternativ besteht die Möglichkeit, den Tumor über einen sogenannten translabyrinthären Zugang zu entfernen. Bei dieser Operation wird von den Spezialisten der Otorhinolaryngologie der Zugang durchgeführt, und der Neurochirurg operiert dann über das Innenohr. Der Nachteil dieser Technik ist ein fast 100%iges Risiko eines postoperativen Hörverlusts, so dass diese Variante nur bei Patienten mit bereits vorhandenem vollständigen Hörverlust durchgeführt werden kann.
Radiochirurgie
Bei der Radiochirurgie handelt es sich um eine stark fokussierte und hochdosierte einmalige Bestrahlung, die bei kleinen, gut definierten Tumoren eine Behandlungsalternative zur offenen Chirurgie darstellt. Im Inselspital wird dazu eine Technologie der neuesten Generation eingesetzt: Ein computergesteuerter Roboterarm – das Cyberknife – verabreicht die hohe Bestrahlungsdosis mit messerscharfer Präzision.
Kombination Mikrochirurgie und Radiochirurgie
In gewissen Fällen ist es sinnvoll, Mikrochirurgie und Radiochirurgie kombiniert anzuwenden. Dies ist zum Beispiel der Fall, wenn nach der mikrochirurgischen Operation noch ein relevanter Tumorrest vorhanden ist oder ein schon operierter Tumor wieder gewachsen ist.
Neue Behandlungsoptionen
Insbesondere bei Patienten mit bilateralen Vestibularisschwannomen kann eine niedrigdosierte medikamentöse Therapie mit Avastin® (Bevacizumab) versucht werden, um das Tumorwachstum aufzuhalten und die Hörfunktion möglichst lange zu erhalten *.
Warum Sie sich am Inselspital behandeln lassen sollten
Um bei der Operation Hirnnervendefizite, insbesondere eine Lähmung des Nervus facialis oder eine Schädigung des Nervus vestibulocochlearis, zu verhindern, wird am Inselspital standardmässig ein intraoperatives neurophysiologisches Monitoringdurchgeführt. Diese spezielle Methode einer kontinuierlichen Überwachung der Hirnnerven wurde in der Universitätsklinik für Neurochirurgie am Inselspital entwickelt und wissenschaftlich publiziert. Dieses Monitoring ermöglicht eine präzise Tumorentfernung unter Schonung des Gesichtsnervs * und bietet unseren Patienten die höchstmögliche Sicherheit.
Referenzen
-
Greenberg MS. Handbook of Neurosurgery. Thieme; 2016:1664.
-
Koos W, Day J, Matula C, Levy D. Neurotopographic considerations in the microsurgical treatment of small acoustic neurinomas. Journal of Neurosurgery. 1998;88(3):506-512.
-
Van Gompel J, Agazzi S, Carlson M, Adewumi D, Hadjipanayis C, Uhm J et al. Congress of Neurological Surgeons Systematic Review and Evidence-Based Guidelines on Emerging Therapies for the Treatment of Patients With Vestibular Schwannomas. Neurosurgery. 2017;82(2):E52-E54.
-
Seidel K, Biner M, Zubak I, Rychen J, Beck J, Raabe A. Continuous dynamic mapping to avoid accidental injury of the facial nerve during surgery for large vestibular schwannomas. Neurosurgical Review. 2018;43(1):241-248.