Ein Bandscheibenvorfall der Lendenwirbelsäule ist die häufigste Form eines Bandscheibenvorfalls. Dabei kann Bandscheibengewebe auf Nerven drücken und ischiasartige Schmerzen vom Gesäss über das Bein bis in den Fuss auslösen. In den meisten Fällen bessern sich die Beschwerden mit konservativer Behandlung innerhalb weniger Wochen. Nur wenn die Beschwerden anhalten oder sogar neurologische Ausfälle auftreten, wird eine mikrochirurgische Operation notwendig, die bei rund 95 % der Patienten rasch Linderung bringt.
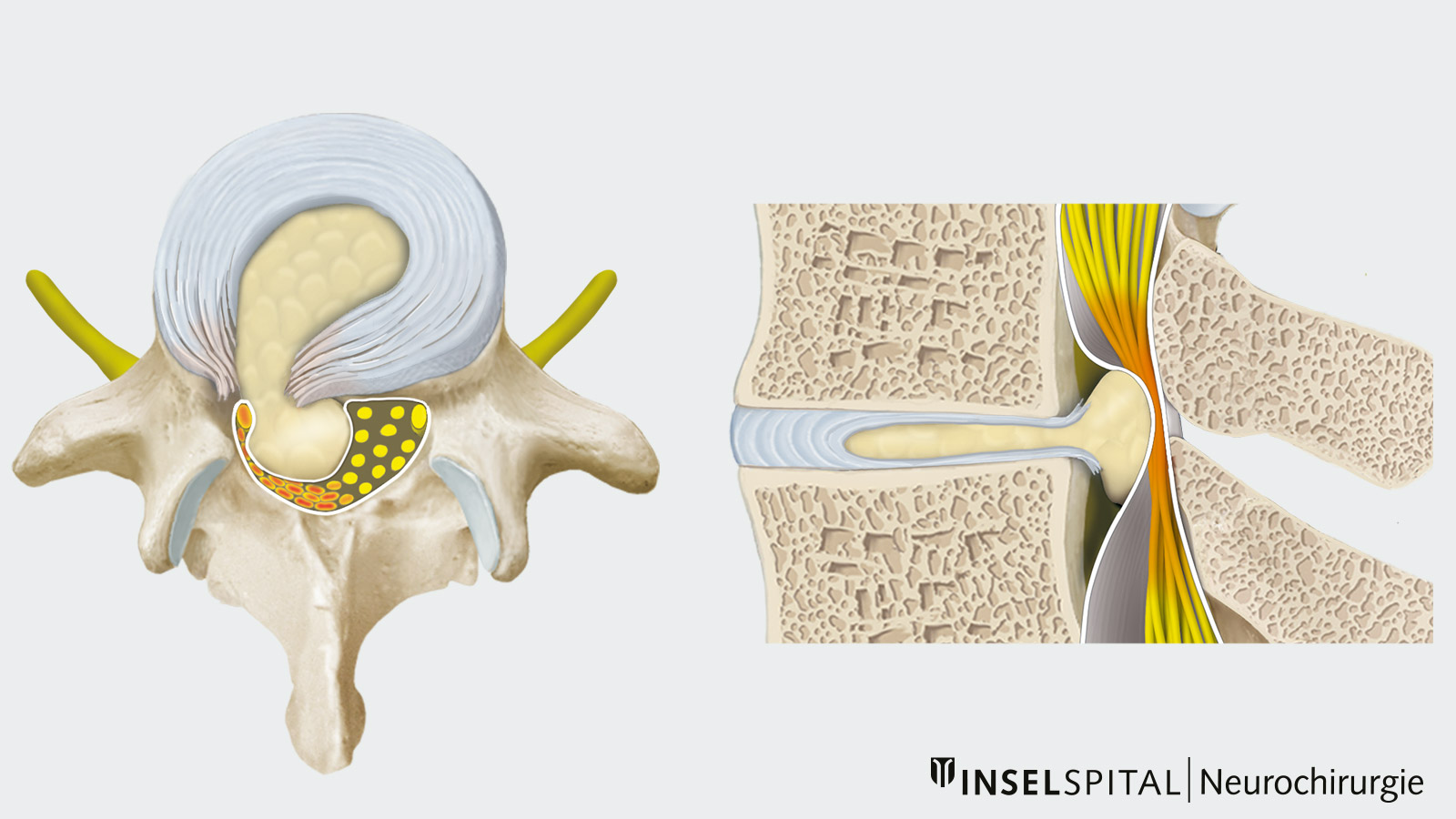
Was ist ein Bandscheibenvorfall?
Bei einem Bandscheibenvorfall entstehen Risse im äusseren Faserring der Bandscheibe (Anulus fibrosus). Dadurch können Teile des weichen Bandscheibenkerns (Nucleus pulposus) in den Nervenkanal austreten. Dieses Gewebe kann Nerven oder Rückenmark komprimieren und entsprechende Beschwerden auslösen.
Da im Bandscheibenfach keine körpereigenen Reparaturmechanismen stattfinden, kann eine bereits fortgeschrittene Degeneration nicht vollständig spontan abheilen.
Häufig – aber nur selten operationsbedürftig
Bandscheibenbeschwerden der Lendenwirbelsäule sind häufig, müssen jedoch nur selten operiert werden. Mehr als 90 % der Bandscheibenvorwölbungen oder -vorfälle mit Schmerzen bis ins Bein bessern sich unter konservativer Behandlung. Dazu gehören:
- Schonung und Wärme
- Schmerzmedikamente
- entlastende Lagerung
- Physiotherapie
- gezielte Infiltrationen
Abgrenzung zum «Hexenschuss»
Wichtig ist die Unterscheidung zum reinen Rückenschmerz (Lumbalgie oder «Hexenschuss»). Dieser entsteht meist durch eine Reizung der Wirbelgelenke oder Bandstrukturen und verursacht keine Schmerzen im Bein.
In diesen Fällen ist Schonung weniger wichtig. Im Gegenteil: Bewegung ist ein zentraler Bestandteil der Therapie und unterstützt eine schnellere Genesung.
Geduld zahlt sich oft aus
Wenn immer möglich empfehlen wir beim Bandscheibenvorfall zunächst eine konservative Behandlung über 6–12 Wochen. Häufig bessern sich die Beschwerden erst in der zweiten Hälfte dieser Zeit deutlich. Es lohnt sich daher, die Behandlung konsequent fortzuführen.
Was ist die Ursache für einen Bandscheibenvorfall?
Ein Bandscheibenvorfall ist die Folge von Alterung und Abnutzung der Wirbelsäule, die bereits ab dem 20. Lebensjahr einsetzen. Die Erkrankungshäufigkeit nimmt bis zum 45. Lebensjahr kontinuierlich zu und sinkt dann wieder etwas ab. 2–3 % der Bevölkerung erleiden in ihrem Leben eine lumbale Diskushernie, die Beschwerden verursacht.
Schwere körperliche Arbeit, Fehlbelastung und genetische Faktoren begünstigen diese Abnutzungsprozesse und degenerativen Veränderungen.
Zusätzliche Risikofaktoren wie beispielsweise Rauchen spielen ausserdem eine wichtige Rolle.
Was sind die häufigsten Symptome eines lumbalen Bandscheibenvorfalls?
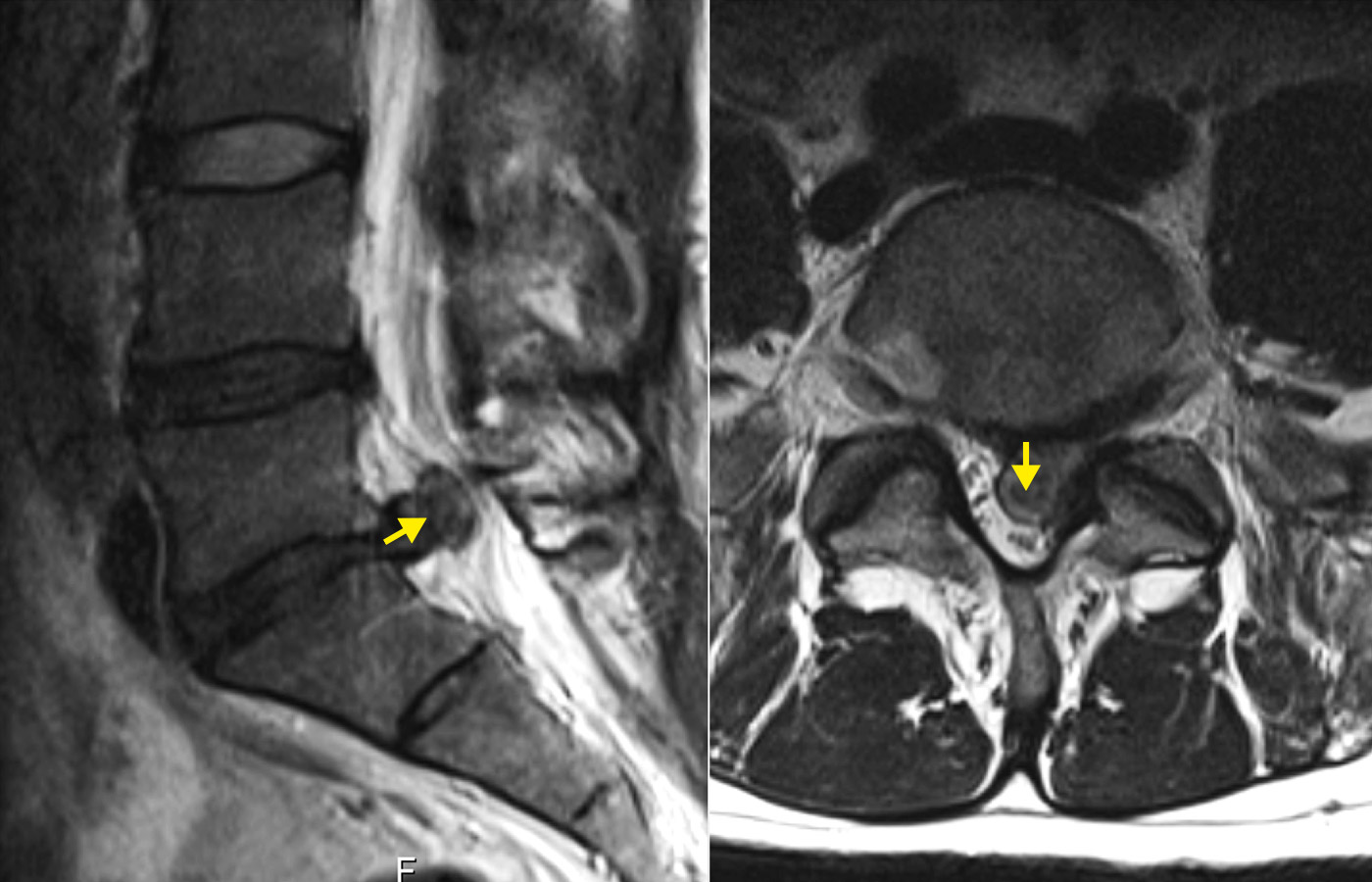
Am häufigsten treten Bandscheibenvorfälle zwischen dem 4. und 5. Lendenwirbel (L4/L5) sowie zwischen dem 5. Lendenwirbel und dem Kreuzbein (L5/S1) auf. In diesen Bereichen wirkt die grösste mechanische Belastung auf die Bandscheiben.
Je nach Richtung, in die sich das Bandscheibenmaterial vorwölbt oder austritt, kann entweder die austretende Nervenwurzel oder die darunter verlaufende Nervenwurzel im Wirbelkanal betroffen sein. Durch den Druck auf die Nerven entstehen Reizungen oder Funktionsstörungen.
Typische Beschwerden sind:
- Ausstrahlende Schmerzen vom unteren Rücken über Gesäss und Bein bis in den Fuss (Ischiasschmerzen)
- Gefühlsstörungen wie Kribbeln oder Taubheit
- Muskelschwäche oder Lähmungen im betroffenen Bein
- zusätzlich häufig Rückenschmerzen im Bereich der Lendenwirbelsäule (Lumboischialgie)
Da jede Nervenwurzel ein bestimmtes Hautareal (Dermatom) und Muskelgebiet (Myotom) versorgt, lässt sich anhand der Beschwerden oft relativ genau auf die betroffene Nervenwurzel schliessen.
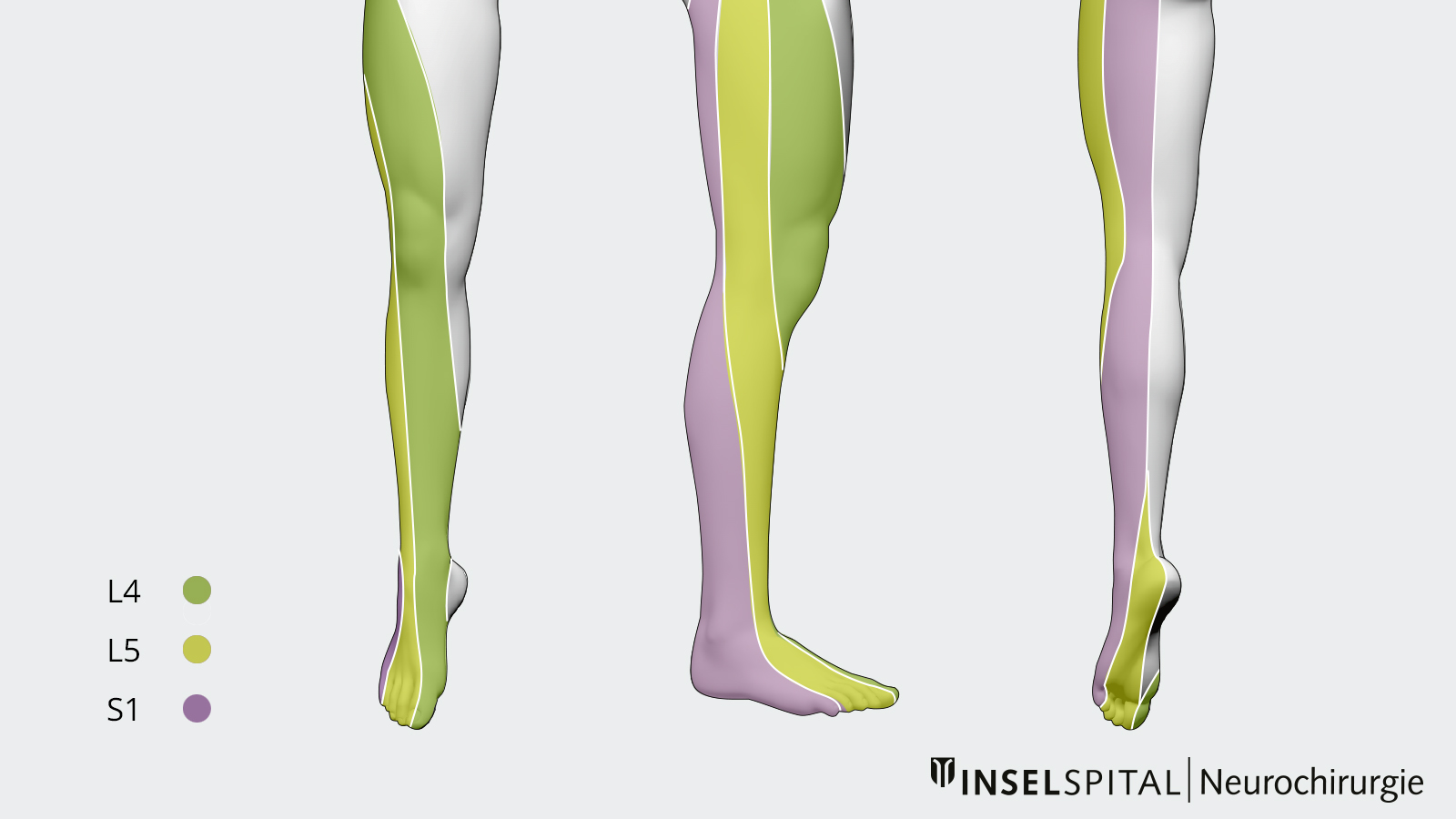
Lokalisation des Vorfalls nach Symptomen
Typische Befunde für die Nervenwurzel sind:
- L4: Schmerz im Oberschenkel bis ins Knie, Taubheit in der Vorderseite des Oberschenkels und der Innenseite des Unterschenkels, keine Kraft beim Treppensteigen (Kniestrecker).
- L5: Schmerz im Gesäss und in der Aussenkante des Oberschenkels bis in den Fuss, Taubheit in der grossen Fusszehe, Schwäche des Fusshebers, insbesondere des Grosszehenhebers (Fersenstand).
- S1: Schmerz im Gesäss und in der Hinterseite des Beins bis in den Fuss, Taubheit in der Fussaussenkante und in der kleinen Zehe, Schwäche des Fusssenkers (Zehenstand).
Diese Aufzählung ist nicht vollständig.
Seltene, aber wichtige Komplikation: Cauda-equina-Syndrom
Bei sehr grossen Bandscheibenvorfällen können mehrere Nervenwurzeln gleichzeitig im Spinalkanal unter Druck geraten. Dieses Krankheitsbild wird Cauda-equina-Syndrom genannt.
Typische Warnzeichen können sein:
- Störungen der Blasen- oder Darmfunktion
- Taubheitsgefühl im Bereich des Gesässes oder der Genitalregion
- Schwäche in beiden Beinen
Das Cauda-equina-Syndrom ist ein neurochirurgischer Notfall. Nach radiologischer Bestätigung muss rasch operiert werden, um eine dauerhafte Schädigung der Nerven und bleibende Funktionsausfälle möglichst zu verhindern.
Wie wird ein lumbaler Bandscheibenvorfall diagnostiziert?
Eine ausführliche Anamnese und sorgfältige klinische Untersuchung sind entscheidend für die erste Abklärung von Beschwerden der Lendenwirbelsäule. Treten Rückenschmerzen ohne weitere Symptome auf, kann zunächst auf eine bildgebende Diagnostik verzichtet werden. In den meisten Fällen ist eine konservative Behandlung ausreichend, da sich die Beschwerden häufig innerhalb weniger Wochen bessern.
Bestehen die Schmerzen jedoch weiter oder treten neurologische Ausfälle auf, ist eine bildgebende Abklärung erforderlich. Die Magnetresonanztomografie (MRT/MRI) ist hierfür die Methode der Wahl, da sie Bandscheiben und Nervenwurzeln besonders gut darstellen kann.
Nur in seltenen Sonderfällen sind zusätzliche Untersuchungen wie elektrophysiologische Tests oder eine CT-Myelografie notwendig.
Wie ist der Operationsablauf?
Eine Operation wird empfohlen, wenn die Schmerzen sehr stark sind, eine Muskelschwäche auftritt oder die konservative Therapie keine ausreichende Besserung bringt.
Der Eingriff dauert in der Regel 15–45 Minuten und erfolgt über einen kleinen Hautschnitt von etwa 2–3 cm. Der Zugang zur Bandscheibe erfolgt meist über ein spezielles Röhrchen (tubulärer Zugang). Die Operation wird mikrochirurgisch unter dem Operationsmikroskop durchgeführt. Diese Technik ermöglicht einen präzisen und gewebeschonenden Eingriff mit kleinem Zugang und guter Sicht auf die betroffenen Nervenstrukturen.
Nach der Operation werden Sie früh durch unsere Physiotherapeutinnen und Physiotherapeuten betreut. Zusätzlich erhalten Sie eine Broschüre mit Übungen und Empfehlungen für die Zeit nach der Entlassung.
Der stationäre Aufenthalt beträgt in der Regel 2–3 Tage. In ausgewählten Fällen kann der Eingriff auch ambulant durchgeführt werden.

Erfolgsaussichten der Operation
Die mikrochirurgische Entfernung eines Bandscheibenvorfalls ist der häufigste operative Eingriff an der Lendenwirbelsäule und ein seit vielen Jahren etabliertes Verfahren der Neurochirurgie.
Bei etwa 95 % der Patientinnen und Patienten kommt es zu einer raschen Besserung der Beschwerden. In 5–20 % der Fälle kann es jedoch zu einem erneuten Bandscheibenvorfall kommen, wenn erneut Bandscheibengewebe in den Wirbelkanal austritt. Das Risiko hängt vor allem von der Grösse des Risses im Faserring der Bandscheibe ab und weniger davon, ob die erste Behandlung konservativ oder operativ erfolgte.
Sollte ein erneuter Vorfall auftreten, wird die weitere Behandlung individuell besprochen. Die Möglichkeiten reichen von einer erneuten minimalinvasiven mikrochirurgischen Operation bis hin zu stabilisierenden Verfahren wie der Fusion zweier Wirbelkörper, insbesondere bei wiederholten Vorfällen.
Unsere Erfahrungen am Inselspital
Am Rückenzentrum des Inselspitals arbeiten Spezialistinnen und Spezialisten verschiedener Fachrichtungen eng zusammen. Dazu gehören unter anderem Neurochirurgie, Orthopädie, Neurologie, Rheumatologie, Neuroradiologie, Physiotherapie und das Schmerzzentrum.
Durch diese interdisziplinäre Zusammenarbeit kann für jede Patientin und jeden Patienten eine individuell abgestimmte Behandlungsstrategie entwickelt werden. Komplexe Fälle werden in einem interdisziplinären Board besprochen und bei Bedarf gemeinsam von Neurochirurgen und Orthopäden operiert.
Die minimalinvasive mikrochirurgische Entfernung eines Bandscheibenvorfalls zur Entlastung eines eingeklemmten Nervs gehört zu den häufigsten Eingriffen an unserer Klinik und kann in ausgewählten Fällen auch ambulant durchgeführt werden.
Studien zeigen, dass eine Operation bei anhaltenden Beschwerden nach 6–12 Wochen konservativer Behandlung häufig zu einer schnelleren Besserung führen kann *, *. Dennoch gilt: Die meisten Bandscheibenvorfälle können ohne Operation behandelt werden.
Unsere Pflegefachpersonen und Physiotherapeutinnen und Physiotherapeuten verfügen über grosse Erfahrung in der Betreuung nach einem Bandscheibenvorfall. Sie unterstützen Patientinnen und Patienten bereits im Spital und bereiten sie auf die Zeit danach vor.
Da das richtige Verhalten im Alltag eine wichtige Rolle für die Genesung spielt, stellen wir unseren Patientinnen und Patienten Informationsmaterial zur Verfügung, unter anderem:
- Hinweise zum richtigen Heben und Tragen
- Übungen zur Rückenschule
- ein Video mit Empfehlungen für die Zeit nach der Operation
Referenzen
-
Lurie JD, Tosteson TD, Tosteson AN et al. Surgical versus nonoperative treatment for lumbar disc herniation: eight-year results for the spine patient outcomes research trial. Spine (Phila Pa 1976). 2014;39:3-16.
-
Bailey CS, Rasoulinejad P, Taylor D et al. Surgery versus Conservative Care for Persistent Sciatica Lasting 4 to 12 Months. N Engl J Med. 2020;382:1093-1102.
Weiterführende Literatur
- Weinstein JN, Lurie JD, Tosteson TD et al. Surgical vs nonoperative treatment for lumbar disk herniation: the Spine Patient Outcomes Research Trial (SPORT) observational cohort. JAMA. 2006;296:2451-2459.
- Vialle LR, Vialle EN, Suárez Henao JE, Giraldo G. LUMBAR DISC HERNIATION. Rev Bras Ortop. 2010;45:17-22.
- Heindel P, Tuchman A, Hsieh PC et al. Reoperation Rates After Single-level Lumbar Discectomy. Spine (Phila Pa 1976). 2017;42:E496-E501.
