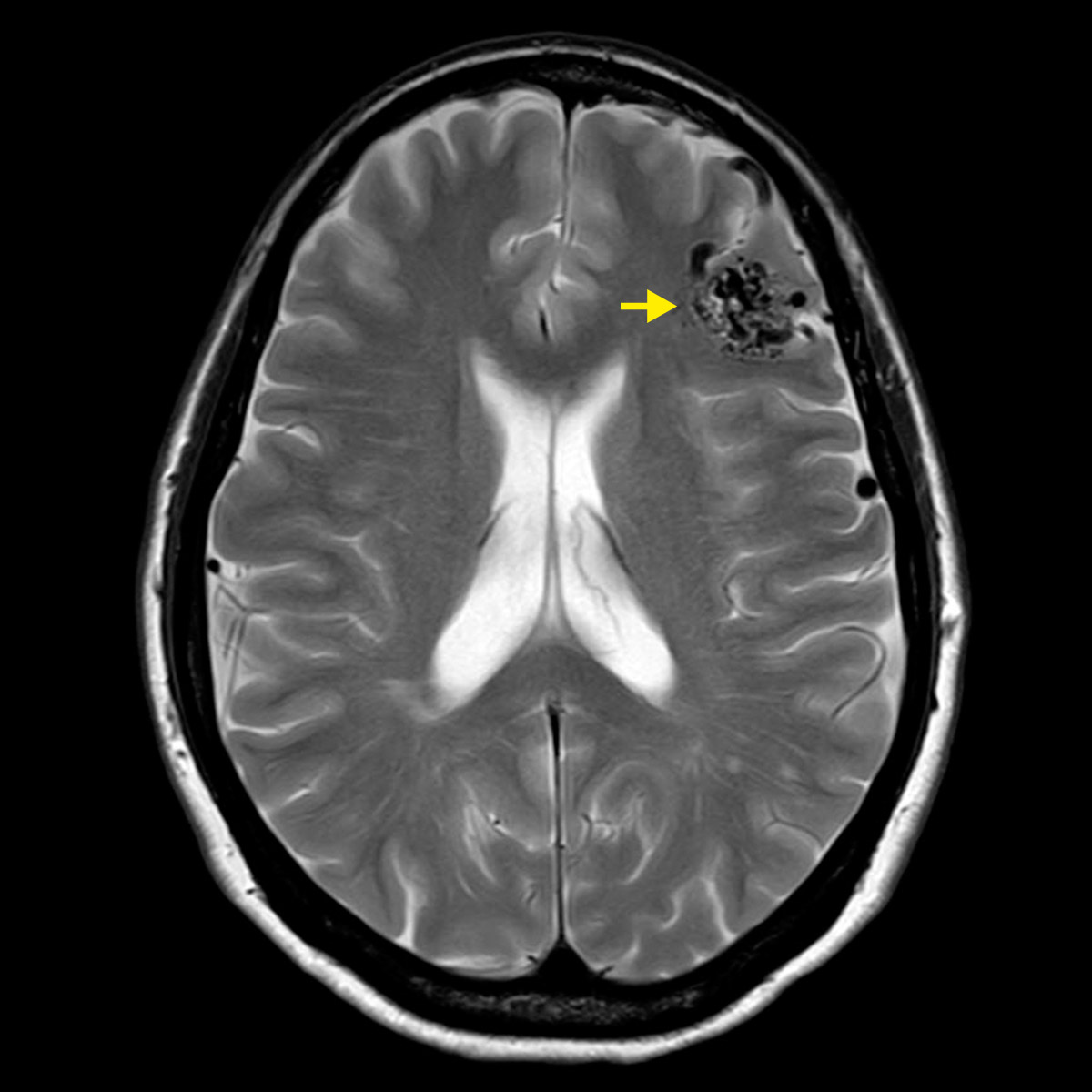
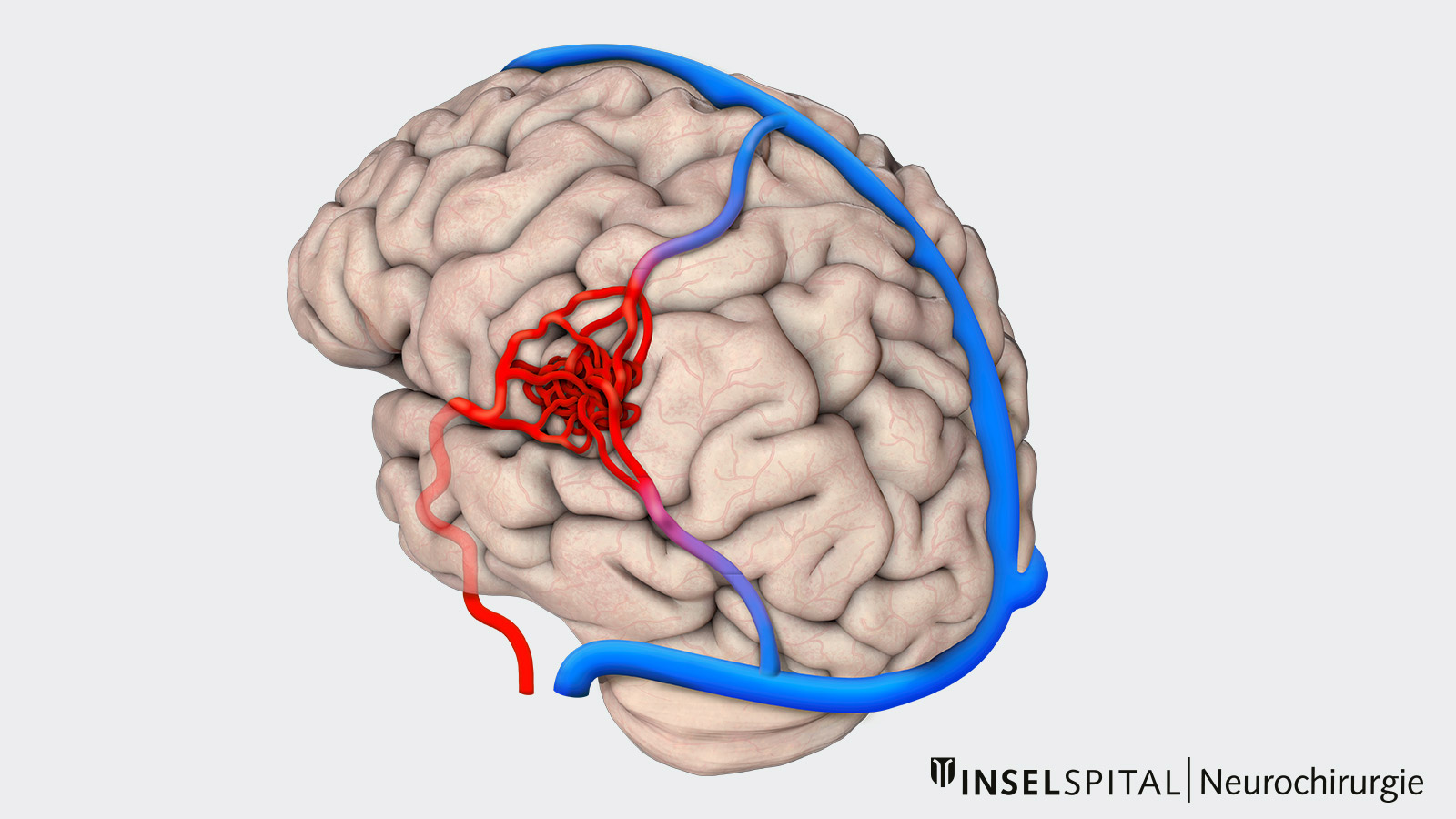
Eine arteriovenöse Malformation (AVM) ist eine Missbildung der Blutgefässe. Sie besteht aus einem Geflecht von Gefässen, in dem blutzuführende Hirnarterien und blutabführende Hirnvenen direkt miteinander verbunden sind. Das Zentrum der verknoteten Blutgefässe wird als Nidus bezeichnet. Zwischen den Arterien und Venen im Nidus sind keine kleinen Kapillargefässe zwischengeschaltet, so dass das Blut ungebremst und mit hohem Fluss und Druck durch die Gefässe fliessen kann. Im Falle einer Ruptur kann es deshalb zu schweren intrazerebralen Blutungen mit Schädigung des umgebenden Hirngewebes kommen.
Wie häufig ist eine AVM und wer ist betroffen?
AVMs sind sehr selten und in der Regel angeboren. Statistisch gesehen wird eine AVM bei 1,34 von 100 000 Personen pro Jahr diagnostiziert. In der Schweiz sind dies jährlich rund 120 Personen. Die geschätzte Häufigkeit liegt bei 0,14 % der Bevölkerung *, *. Patienten, die unter dem Osler-Rendu-Weber-Syndrom leiden, haben ein erhöhtes Risiko für eine AVM (ca. 5–13 % der Betroffenen *).
Wie sind die Symptome?
AVMs werden am häufigsten im jungen Erwachsenenalter diagnostiziert. Sie sind die Hauptursache für intrakranielle Blutungen in diesem Alter *. Die häufigsten Symptome sind in der Regel *, *, *:
- Hirnblutungen mit schlaganfallähnlichen Beschwerden (40–70 %)
- epileptische Anfälle (10–30 %)
- neurologische Ausfälle
- Kopfschmerzen
Wie hoch ist das Blutungsrisiko?
Das Blutungsrisiko einer AVM hängt von mehreren Faktoren ab. Grundsätzlich haben AVMs, die aufgrund einer Hirnblutung diagnostiziert wurden, ein höheres Blutungsrisiko als AVMs, die aufgrund anderer Symptome oder zufällig diagnostiziert wurden.
Eine Meta-Analyse aus 18 Studien mit 8 418 AVM-Patienten zeigte ein durchschnittliches jährliches Blutungsrisiko von 2,2 % für unrupturierte und 4,3 % für rupturierte AVMs *. Im ersten Jahr nach Diagnose ist das Blutungsrisiko höher: 2,9 % für unrupturierte und 6–33 % für rupturierte AVMs. *, *
Abgesehen von einer vorausgegangenen Blutung gibt es weitere potenzielle Faktoren für ein erhöhtes Rupturrisiko:
- eine tiefe Venendrainage
- Ausstülpungen der Venen (venöse Ektasie)
- ein intrakranielles Aneurysma, d. h. eine ballonfähige Ausstülpung eines Blutgefässes im Gehirn *.
Nach den Ergebnissen der grössten Kohortenstudien liegt die Sterblichkeit bei einer gerissenen AVM mit nachfolgender Blutung bei etwa 25 %, die Wahrscheinlichkeit einer bleibenden Schädigung bei etwa 50–60 %. *, *, *, *, *, *
Behandlung und Beratung am Inselspital
Angesichts der Komplexität des Krankheitsbilds und der verschiedenen Behandlungsmöglichkeiten ist eine interdisziplinäre Bewertung unerlässlich. Bilder von Patienten mit einer AVM werden bei uns im Rahmen einer wöchentlichen Konferenz von Experten aus den Bereichen Neurochirurgie, Neuroradiologie und Strahlentherapie eingehend diskutiert und bewertet.
Alle Entscheidungen über eine mögliche AVM-Behandlungen wägen das Risiko einer spontanen Blutung aus der unbehandelten AVM mit dem Risiko einer Behandlung oder der Kombination mehrerer Behandlungen ab. Letzteres zielt darauf ab, in der Kombination mehrerer Verfahren trotzdem ein geringeres Risiko einer Komplikation zu haben, als bei alleiniger Behandlung mit einem einzigen Verfahren.
Wie werden AVMs klassifiziert?
Es gibt mehrere Klassifizierungsskalen zur Einteilung von AVMs, die dem Arzt helfen, das Behandlungsrisiko bei einer AVM besser abzuschätzen. In mehreren Kohortenstudien bestätigt sind
- die Spetzler-Martin-Skala (5 Stufen)
- die vereinfachte Spetzler-Ponce-Skala (3 Stufen A, B und C) *, *
- die Supplemented-Spetzler-Martin-Skala *
Die Spetzler-Martin-Skala berücksichtigt die Grösse einer AVM, ihre Lokalisation in der Nähe von sensiblen Hirnarealen sowie das Vorhandensein einer tiefen venösen Blutdrainage.
Wie wird eine AVM behandelt?
Bei niedriggradigen AVMs (Spetzler-Martin-Grad I–III) empfehlen wir in der Regel eine Behandlung, da das Blutungsrisiko mit 2–2,5 % pro Jahr in der Summe deutlich höher ist als das Risiko von Komplikationen der Behandlung.
Höhergradige AVMs (Spetzler-Martin-Grad IV–V) werden aufgrund des hohen Komplikationsrisikos einer Behandlung meist durch ein Team von Spezialisten regelmässig kontrolliert. Wenn höhergradige AVMs wiederholt bluten oder die neurologischen Ausfälle stark zunehmen, wird eine Behandlung in Erwägung gezogen, die dann oft aus der Kombination verschiedener Verfahren besteht (Embolisation, Radiochirurgie, Operation).
Embolisation
Unter Embolisation versteht man den Verschluss von Gefässen über einen Katheter. Meist wird zuerst der Katheter über die Leistenarterie in das Gehirn gesteuert und dann in ein AVM-Gefäss vorgeschoben. Mit Röntgenstrahlen wird die Lage in der AVM kontrolliert und das Gefäss zugeklebt. Dieses Verfahren kann bis zu 30 % der AVMs komplett verschliessen. Es wird auch oft bei grösseren AVMs (Spetzler-Martin-Grad 3) als Vorbereitung einer Operation eingesetzt, um die Blutungsneigung bei der OP zu reduzieren. Mittels einer endovaskulären (= über den Gefässweg) Operation werden auch oft Aneurysmen verschlossen, die sich in der Nähe von AVMs bilden können.
Operation
Eine Operation, bei der die Läsion vollständig entfernt wird, ist der Weg, um das Risiko von Blutungen komplett auszuschalten. In ausgewählten Fällen kann vor der eigentlichen Operation ein künstlicher Verschluss (Embolisation) der zuführenden AVM-Gefässe in Betracht gezogen werden. Diese kann das Risiko einer Blutung während der Operation verringern. Bei der Operation werden die Arterien der AVM (Feeder) einzeln verschlossen, bis der gesamte Nidus von der Blutversorgung abgetrennt ist. Oft passieren auch normale Hirngefässe die Nähe der AVM und müssen von den Feedern unterschieden werden. Erst wenn alle Feeder verschlossen sind, kann die Vene verschlossen und die AVM aus dem Hirn herausgenommen werden.
Radiochirurgie
Eine stereotaktische Radiochirurgie kann in den Fällen in Betracht gezogen werden, in denen die AVM tief im Gehirn liegt oder wichtige Hirnfunktionen betrifft. Vorwiegend wird sie zur Behandlung kleiner AVMs (< 3 cm) genutzt. Grössere AVMs wurden schon bestrahlt, allein oder in Kombination mit einer Operation oder Embolisation. Die Radiochirurgie führt zu einer Verdickung der Gefässinnenwand, der sogenannten Intimahyperplasie, die über 2–3 Jahre zu einem langsamen Gefässverschluss führt. Während dieser Zeit besteht weiterhin das Risiko einer AVM-Ruptur. Ausserdem können, je nach Gesamtdosis der verabreichten Strahlung, Komplikationen wie Strahlennekrosen auftreten. *
Ergebnisse der Behandlung der AVM
Eine Meta-Analyse und systematische Überprüfung aller Behandlungen von AVMs ergab folgende Zahlen für einen erfolgreichen Verschluss bei AVM-Patienten *:
| Kompletter Verschluss | Komplikationsrate | |||
|---|---|---|---|---|
| SM I–II | SM III | SM I–II | SM III | |
| Embolisation | ca. 45 % | ca. 45 % | 6–24 % | 6–24 % |
| Radiochirurgie (5y) | ca. 70 % | ca. 70 % | 6 % | na |
| Mikrochirurgie | > 98 % | > 98 % | 5–10 % | 15–20 % |
Referenzen
-
Choi J, Mohr J. Brain arteriovenous malformations in adults. The Lancet Neurology. 2005;4(5):299-308.
-
Laakso A, Dashti R, Seppänen J, Juvela S, Väärt K, Niemelä M et al. Long-term Excess Mortality in 623 Patients with Brain Arteriovenous Malformations. Neurosurgery. 2008;63:244-255.
-
Willemse R, Mager J, Westermann C, Overtoom T, Mauser H, Wolbers J. Bleeding risk of cerebral vascular malformations in hereditary hemorrhagic telangiectasia. Journal of Neurosurgery. 2000;92(5):779-784.
-
Al-Shahi R. A systematic review of the frequency and prognosis of arteriovenous malformations of the brain in adults. Brain. 2001;124(10):1900-1926.
-
Derdeyn C, Zipfel G, Albuquerque F, Cooke D, Feldmann E, Sheehan J et al. Management of Brain Arteriovenous Malformations: A Scientific Statement for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2017;48(8).
-
Fullerton H, Achrol A, Johnston S, McCulloch C, Higashida R, Lawton M et al. Long-Term Hemorrhage Risk in Children Versus Adults With Brain Arteriovenous Malformations. Stroke. 2005;36(10):2099-2104.
-
Goldberg J, Raabe A, Bervini D. Natural history of brain arteriovenous malformations: systematic review. Journal of neurosurgical sciences. 2018;62(4):437‐443.
-
Graf C, Perret G, Torner J. Bleeding from cerebral arteriovenous malformations as part of their natural history. Journal of Neurosurgery. 1983;58(3):331-337.
-
Mast H, Young W, Koennecke H, Sciacca R, Osipov A, Pile-Spellman J et al. Risk of spontaneous haemorrhage after diagnosis of cerebral arteriovenous malformation. The Lancet. 1997;350(9084):1065-1068.
-
Gross B, Du R. Natural history of cerebral arteriovenous malformations: a meta-analysis. Journal of Neurosurgery. 2013;118(2):437-443.
-
Brown R, Wiebers D, Forbes G, O'Fallon W, Piepgras D, Marsh W et al. The natural history of unruptured intracranial arteriovenous malformations. Journal of Neurosurgery. 1988;68(3):352-357.
-
Crawford P, West C, Chadwick D, Shaw M. Arteriovenous malformations of the brain: natural history in unoperated patients. Journal of Neurology, Neurosurgery & Psychiatry. 1986;49(1):1-10.
-
da Costa L, Wallace M, ter Brugge K, O'Kelly C, Willinsky R, Tymianski M. The Natural History and Predictive Features of Hemorrhage From Brain Arteriovenous Malformations. Stroke. 2009;40(1):100-105.
-
McAllister J, Eskandari R, Limbrick D: Youmans & Winn neurological surgery. 2017
-
Ondra S, Troupp H, George E, Schwab K. The natural history of symptomatic arteriovenous malformations of the brain: a 24-year follow-up assessment. Journal of Neurosurgery. 1990;73(3):387-391.
-
van Beijnum J, van der Worp H, Buis D, Salman R, Kappelle L, Rinkel G et al. Treatment of Brain Arteriovenous Malformations. JAMA. 2011;306(18):2011.
-
Spetzler R, Martin N. A proposed grading system for arteriovenous malformations. Journal of Neurosurgery. 1986;65(4):476-483.
-
Spetzler R, Ponce F. A 3-tier classification of cerebral arteriovenous malformations. Journal of Neurosurgery. 2011;114(3):842-849.
-
Lawton M, Kim H, McCulloch C, Mikhak B, Young W. A Supplementary Grading Scale for Selecting Patients With Brain Arteriovenous Malformations for Surgery. Neurosurgery. 2010;66(4):702-713.
-
Vlaskou Badra E, Ermiş E, Mordasini P, Herrmann E. Radiosurgery and radiotherapy for arteriovenous malformations: outcome predictors and review of the literature. J Neurosurg Sci. 2018;62(4):490‐504.