Eine Subarachnoidalblutung ist ein lebensbedrohlicher Notfall, der entsteht, wenn ein Aneurysma einer Hirnarterie reisst. Sie tritt mit einer Häufigkeit von etwa 10 pro 100 000 Einwohnerinnen und Einwohner pro Jahr auf und betrifft meist Menschen im Alter zwischen 40 und 60 Jahren. Durch das plötzliche Einströmen von Blut in den Subarachnoidalraum steigt der Hirndruck schnell an. Typische Symptome sind ein plötzlicher, sehr starker Kopfschmerz, Bewusstseinsstörungen und neurologische Ausfälle. Eine sofortige medizinische Behandlung ist zwingend erforderlich.

Welche Risikofaktoren gibt es?
Zu den wichtigsten Risikofaktoren gehören Bluthochdruck, Rauchen und übermässiger Alkoholkonsum.
Auch bestimmte Bindegewebserkrankungen oder Gefässanomalien können das Risiko erhöhen.
Seltener liegt eine genetische Veranlagung vor, sodass Aneurysmen in einzelnen Familien gehäuft auftreten können.
Was sind die Symptome einer Subarachnoidalblutung?
Das Leitsymptom ist ein plötzlich auftretender, extrem starker Kopfschmerz, auch «Vernichtungskopfschmerz» oder thunderclap headache genannt. Der Schmerz betrifft meist den ganzen Kopf und kann in Nacken und Rücken ausstrahlen.
In schweren Fällen kommt es innerhalb von Sekunden zu Bewusstlosigkeit oder einem Krampfanfall.
Zudem können weitere neurologische Symptome wie Sprachstörungen, Lähmungen, Sensibilitätsstörungen oder Doppelbilder auftreten.
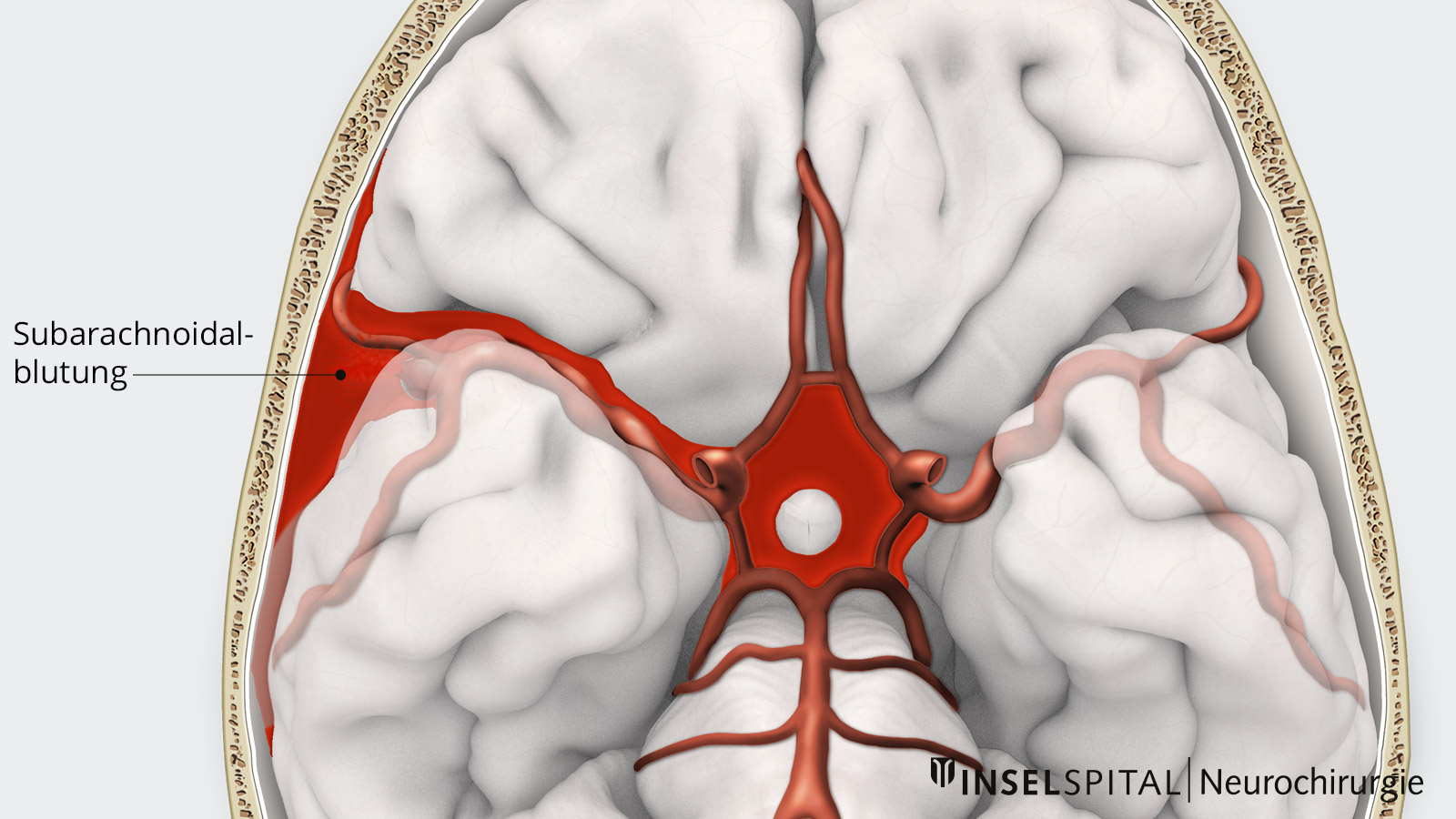
Welche Untersuchungen werden durchgeführt?
Zu Beginn erfolgt eine notfallmässige Bildgebung mit einer Computertomografie (CT) inklusive Gefässdarstellung, in seltenen Fällen auch mit einer Magnetresonanztomografie (MRT oder MRI). Bei Bewusstseinsstörungen oder bei intubierten Patientinnen und Patienten wird nach Sicherung der Diagnose oft eine externe Ventrikeldrainage gelegt, um Liquor abzuleiten und den erhöhten Hirndruck zu senken.
Innerhalb von 24 Stunden folgt in der Regel eine zerebrale Katheterangiografie, mit der der Blutungsort exakt lokalisiert werden kann. Ein spezialisiertes interdisziplinäres Team aus Neurochirurgie und Neuroradiologie entscheidet anschliessend über die beste Behandlungsmethode, um das Aneurysma auszuschalten und eine erneute Blutung zu verhindern – entweder durch ein endovaskuläres Coiling oder ein mikrochirurgisches Clipping.
Bei typischen Symptomen (insbesondere Donnerschlagkopfschmerz) oder bei erfüllten Ottawa-Kriterien besteht eine Indikation zur Lumbalpunktion, wenn eine Computertomografie oder eine Magnetresonanztomografie mehr als 6 Stunden nach Symptombeginn durchgeführt wurden und keinen Nachweis einer Subarachnoidalblutung erbringen. Bei der Lumbalpunktion wird die Gehirnflüssigkeit auf Blutabbauprodukte untersucht, die auf eine Subarachnoidalblutung hinweisen können. Bestätigt sich der Verdacht, erfolgt zur weiteren Abklärung ebenfalls eine Katheterangiografie. Erfolgt die Bildgebung allerdings innerhalb der ersten 6 Stunden nach Symptombeginn, ist es aufgrund der hohen Sensitivität der Bildgebung zum Nachweis einer Subarachnoidalblutung nicht zwingend erforderlich, eine zusätzliche Lumbalpunktion durchzuführen.
Wie sieht die Behandlung aus?
Nach der Ausschaltung des Aneurysmas erfolgt eine engmaschige Überwachung auf der Intensivstation oder der neurochirurgisch-neurologischen Intermediate Care Unit. Grund dafür ist, dass sich grosse Hirngefässe nach Kontakt mit Blut im Subarachnoidalraum häufig nach 3–7 Tagen verengen (Gefässspasmus bzw. Vasospasmus). Dies kann zu Durchblutungsstörungen und Hirninfarkten führen, die bei etwa 10–20 % der Betroffenen auftreten.
Zur Vorbeugung erhalten alle Patientinnen und Patienten den Calciumantagonisten Nimodipin sowie ein engmaschiges Monitoring durch erfahrenes Fachpersonal. Häufig kommt es zusätzlich zu einer Störung der Liquorzirkulation oder -resorption, wodurch eine externe Ventrikeldrainage oder eine lumbale Drainage notwendig werden kann.
Treten trotz dieser Massnahmen Anzeichen für einen schweren Vasospasmus oder einen Hirninfarkt auf, erfolgt die Behandlung nach einem Stufenschema: zunächst durch eine gezielte Kreislauftherapie mit induzierter Hypertonie und Normovolämie. Bleiben die Symptome bestehen, kommen endovaskuläre Verfahren zum Einsatz, etwa die intraarterielle Gabe von Nimodipin, eine Ballonangioplastie oder die Applikation von Nimotop in das Hirnwasser.
Der Gefässspasmus bildet sich in der Regel nach etwa zwei Wochen wieder zurück.

Wie ist die Prognose?
Bis zu 20 % aller Subarachnoidalblutungen verlaufen bereits in den ersten Stunden tödlich. Von den Überlebenden erleidet mehr als die Hälfte eine dauerhafte Behinderung. Entscheidend für die Prognose ist eine rasche Diagnosestellung und Behandlung. Patientinnen und Patienten, die nur geringe Beschwerden haben und unverzüglich in ein spezialisiertes Zentrum gebracht werden, haben in der Regel eine gute Chance auf eine weitgehend vollständige Erholung ihrer Fähigkeiten.
Unsere Erfahrungen am Inselspital
Am Inselspital werden Patientinnen und Patienten mit Subarachnoidalblutung von einem interdisziplinären, hochspezialisierten Team aus den Universitätskliniken für Neurochirurgie, Neuroradiologie und Intensivmedizin betreut. Die enge Zusammenarbeit dieser Fachrichtungen ermöglicht eine schnelle Diagnosestellung, eine individuell abgestimmte Behandlung und eine engmaschige Nachsorge.
Die optimale Versorgung von Patientinnen und Patienten mit Aneurysmen sowie die Erforschung und Behandlung von Gefässspasmen zählen zu den zentralen Schwerpunkten unserer klinischen Arbeit und Forschung.
Weiterführende Literatur
- Andereggen L, Beck J, Z’Graggen WJ et al. Feasibility and Safety of Repeat Instant Endovascular Interventions in Patients with Refractory Cerebral Vasospasms. AJNR Am J Neuroradiol. 2017;38:561-567.
- Connolly ES, Rabinstein AA, Carhuapoma JR et al. Guidelines for the management of aneurysmal subarachnoid hemorrhage: a guideline for healthcare professionals from the American Heart Association/american Stroke Association. Stroke. 2012;43:1711-1737.
- Fung C, Inglin F, Murek M et al. Reconsidering the logic of World Federation of Neurosurgical Societies grading in patients with severe subarachnoid hemorrhage. J Neurosurg. 2016;124:299-304.
- Fung C, Balmer M, Murek M et al. Impact of early-onset seizures on grading and outcome in patients with subarachnoid hemorrhage. J Neurosurg. 2015;122:408-413.
- Goldberg J, Schoeni D, Mordasini P et al. Survival and Outcome After Poor-Grade Aneurysmal Subarachnoid Hemorrhage in Elderly Patients. Stroke. 2018;49:2883-2889.
- Hoh BL, Ko NU, Amin-Hanjani S, Chou SH-Y et al. 2023 Guideline for the Management of Patients With Aneurysmal Subarachnoid Hemorrhage: A Guideline From the American Heart Association/American Stroke Association. Stroke. 2023 Jul;54(7):e314-e370.
- Perry JJ, Stiell IG, Sivilotti ML et al. Clinical decision rules to rule out subarachnoid hemorrhage for acute headache. JAMA. 2013 Sep 25;310(12):1248-55.
- van Lieshout JH, Bruland I, Fischer I et al. Increased mortality of patients with aneurysmatic subarachnoid hemorrhage caused by prolonged transport time to a high-volume neurosurgical unit. Am J Emerg Med. 2017;35:45-50.
- Vulcu S, Wagner F, Santos AF et al. Repetitive Computed Tomography Perfusion for Detection of Cerebral Vasospasm-Related Hypoperfusion in Aneurysmal Subarachnoid Hemorrhage. World Neurosurg. 2019;121:e739-e746.
