Als Karotisstenose bezeichnet man eine Verengung der Halsschlagader, der Arteria carotis, die in der Regel durch Ablagerungen an den Gefässwänden (Atherosklerose) verursacht wird. Es besteht die Gefahr von Blutgerinnseln und Embolien im Gehirn. Die Behandlung einer Karotisstenose ist somit essentiell, um Schlaganfälle und damit bleibende Behinderungen zu verhindern. Wir am Inselspital Bern verfügen über eine langjährige Erfahrung in der Therapie von Karotisstenosen. Durch die permanente Weiterentwicklung unseres intraoperativen Monitorings ist es uns gelungen, die Sicherheit dieser Operation weiter zu erhöhen.
Wer ist von einer Karotisstenose betroffen?
Die Karotisstenose nimmt mit steigendem Alter zu und betrifft ungefähr 7,5 % aller Männer und ca. 5 % aller Frauen über 80 Jahre. * Abgesehen vom höheren Lebensalter sind weitere Risikofaktoren für eine Gefässverkalkung: Rauchen, Bluthochdruck, Diabetes und erhöhte Blutfettwerte.
Das Risiko für einen Hirnschlag ist besonders hoch bei Patienten, die bereits einen durch die Karotisstenose bedingten Schlaganfall oder eine kurze, schlaganfallartige Attacke (auch TIA, transitorische ischämische Attacke oder Streifung) erlitten haben. In diesen Fällen spricht man von einer symptomatischen Karotisstenose. Die operative Entfernung der atherosklerotischen Plaque in der Halsschlagader im Rahmen einer Karotisendarterektomie reduziert das Risiko von Schlaganfällen bei diesen Patienten deutlich. *, * Bei Patienten mit asymptomatischer Karotisstenose kann das Hirnschlagrisiko in gewissen Fällen ebenfalls durch die Karotisendarterektomie reduziert werden. *
Welche Symptome kann eine Karotisstenose verursachen?
Atherosklerose führt zu Ablagerungen von Cholesterin und Fettpartikeln, der sogenannten Plaque, an den Gefässinnenwänden. Wird die Gefässinnenwand der Arteria carotis verengt, handelt es sich um eine Karotisstenose. Diese bleibt häufig über lange Zeit – mitunter über Jahre – asymptomatisch und verursacht keinerlei Beschwerden. Die Diagnose erfolgt in diesen Fällen meist im Rahmen einer präoperativen Abklärung für einen geplanten Eingriff, zum Beispiel am Herzen. Eine Karotisstenose kann auch über ein sogenanntes Strömungsgeräusch über der Halsschlagader im Rahmen der körperlichen Untersuchung entdeckt werden.
Wenn die atherosklerotische Plaque einreisst, können sich kleinste Partikel davon lösen, mit dem Blutstrom ins Gehirn gelangen und dort eine TIA oder einen Schlaganfall auslösen. Je nach Lokalisation des verstopften Blutgefässes können die Beschwerden sehr unterschiedlich sein. Falls die Partikel in die Arteria ophthalmica gelangen, die die Netzhaut des Auges mit Blut versorgt, kommt es zu einer sogenannten Amaurosis fugax oder im schlimmsten Fall zu einem Zentralarterienverschluss mit Mangelversorgung der Netzhaut. Diese äussern sich klinisch mit einem vorübergehenden oder gegebenenfalls auch bleibenden Sehverlust auf dem betroffenen Auge.
Gelangen die Plaquepartikel in die Arteria cerebri media und ihre Äste, kommt es zu Störungen der Sensibilität oder der Motorik mit Schwäche oder leichten Lähmungen. Im schlimmsten Fall kann eine karotideale Embolie einen ausgedehnten Mediainfarkt mit Halbseitenlähmung zur Folge haben.
Wie wird die Karotisstenose diagnostiziert?
Zur Abschätzung des Hirnschlagrisikos sowie zur Planung der Karotisendarterektomie sind die radiologische Abklärung und Einschätzung des Stenosegrads bei Patienten mit Karotisstenose besonders wichtig. Hierfür stehen uns am Inselspital Bern die Duplex-Ultraschalluntersuchung, die MRI-Angiografie (MRA) und die CT-Angiografie (Angio-CT, CTA) zur Verfügung.
Die erhobenen Befunde werden im Anschluss im Rahmen unseres interdisziplinären Boards zusammen mit den Kollegen der Neuroradiologie, Neurologie und Gefässchirurgie besprochen. So legen wir gemeinsam und interdisziplinär für jeden einzelnen Patienten die optimale Behandlungsstrategie fest.
Welche Behandlungsmöglichkeiten gibt es?
Karotisendarterektomie
Die Operation erfolgt in verschiedenen Schritten:
- Bei der Karotisendarterektomie werden in einem ersten Schritt die Halsarterien (Arteria carotis communis, Arteria carotis interna und Arteria carotis externa) schonend freigelegt.
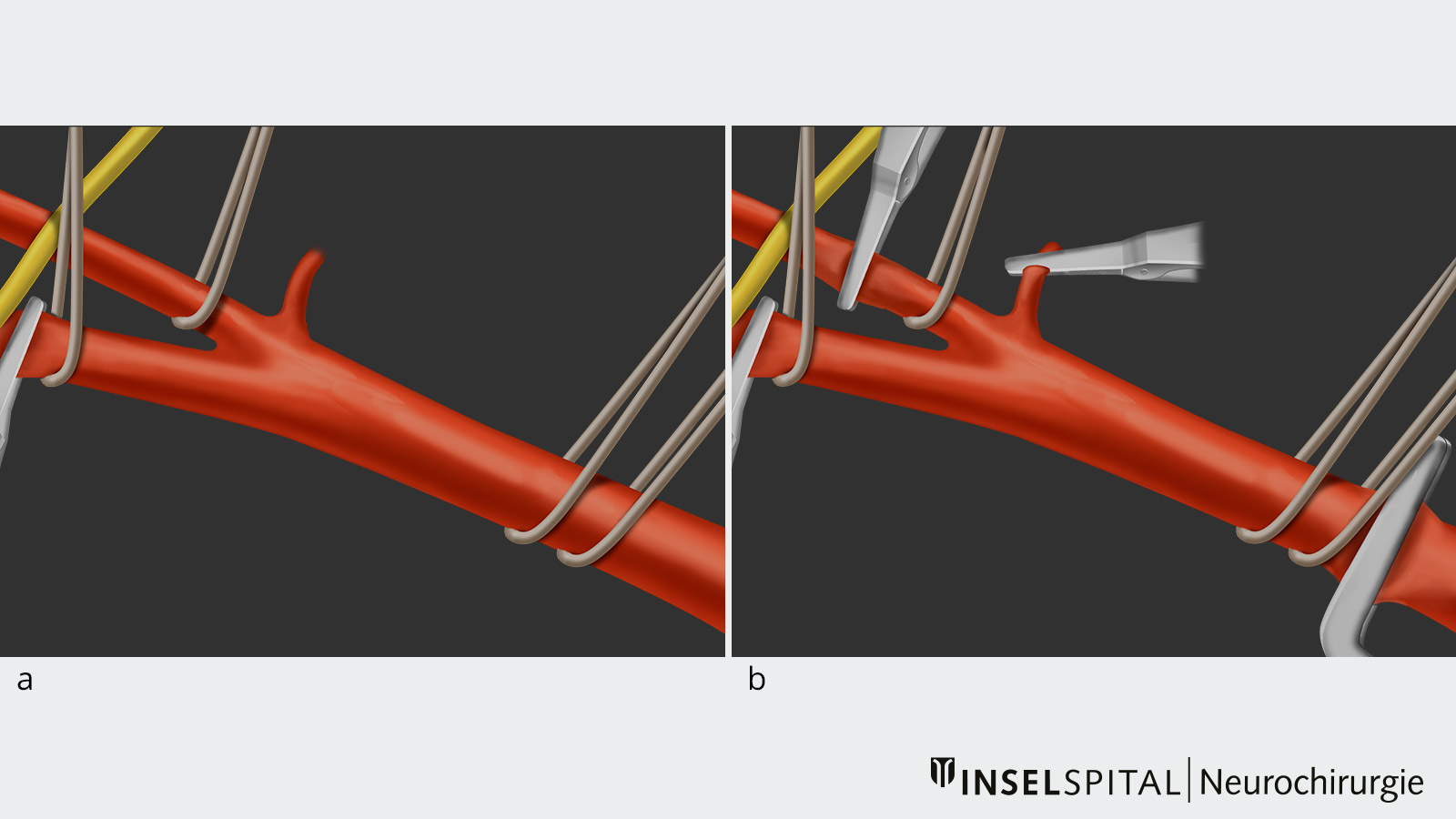
- In einem zweiten Schritt werden diese einzeln mit einem elastischen Band umschlungen, so dass der Blutfluss bei Bedarf unterbrochen werden kann (Bild a).
- In einem nächsten Schritt, der Klemmphase, werden die Arterien nacheinander abgeklemmt, um den Blutfluss während der Operation zu unterbrechen (Bild b).
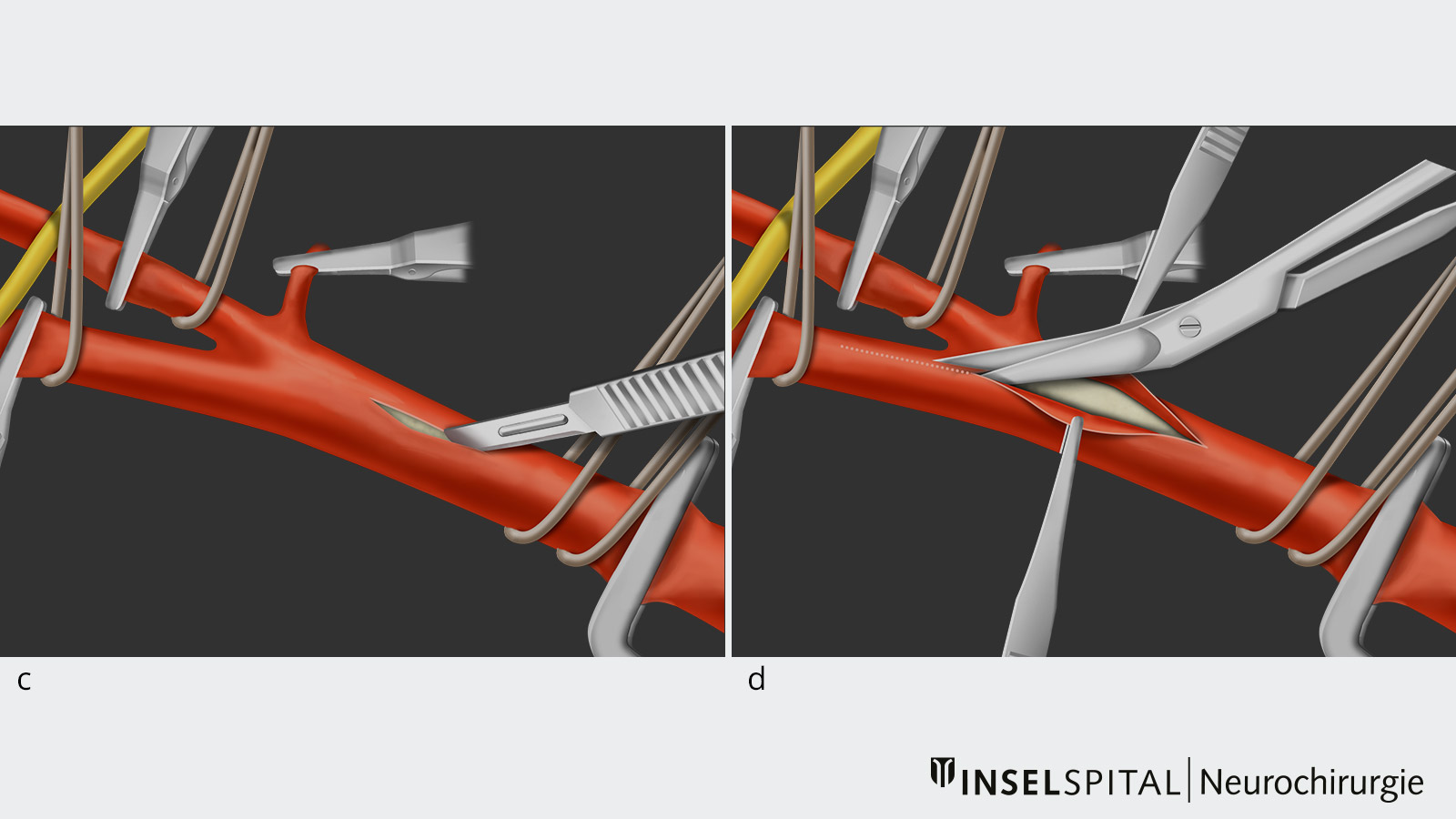
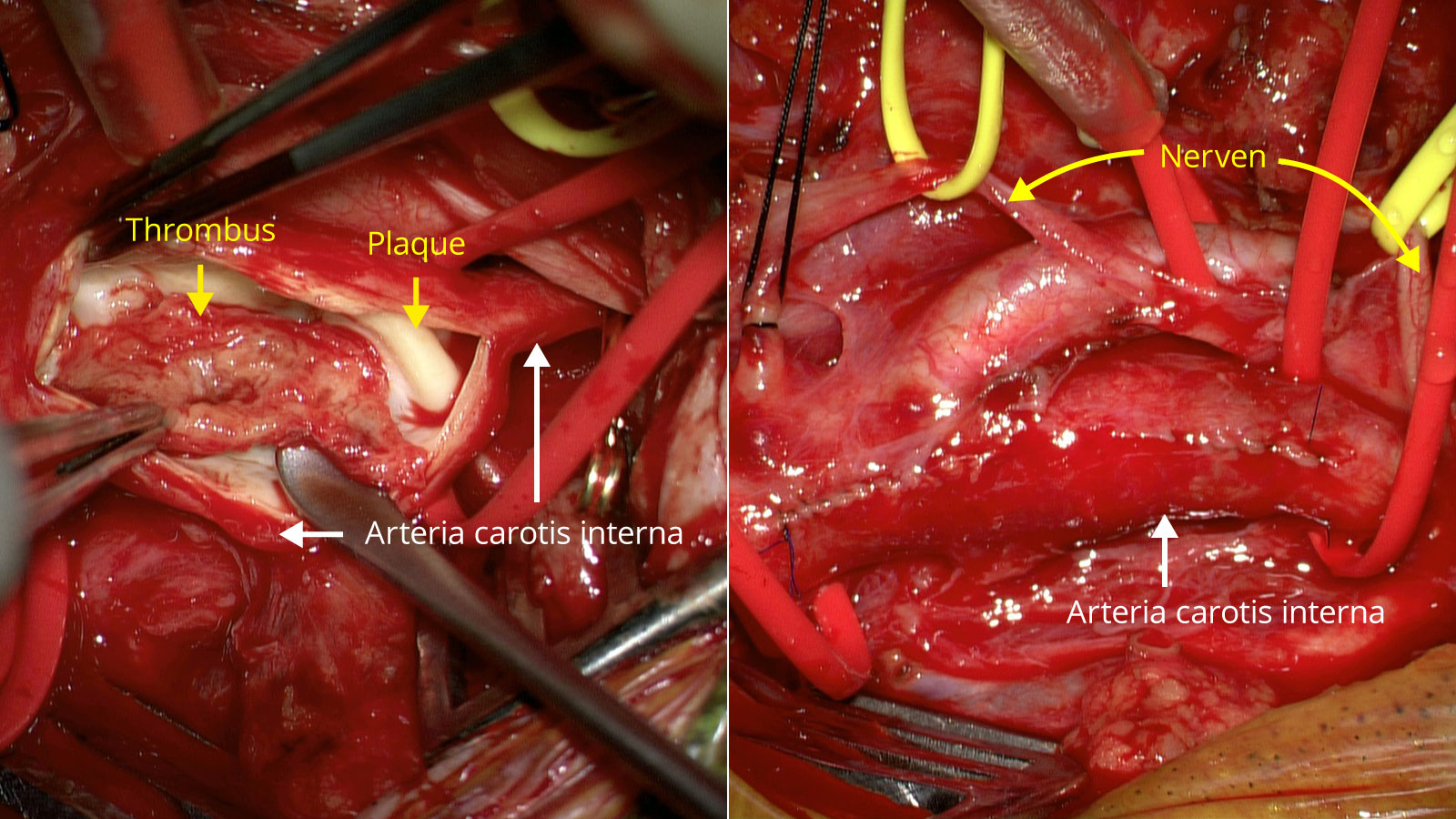
- Dieser Schritt ermöglicht es dem Chirurgen, einen längs gerichteten Schnitt von der Arteria carotis communis in die Arteria carotis interna durchzuführen und die atherosklerotische Plaque im Gefässinneren, dem sogenannten Lumen, freizulegen (Bild c und d).
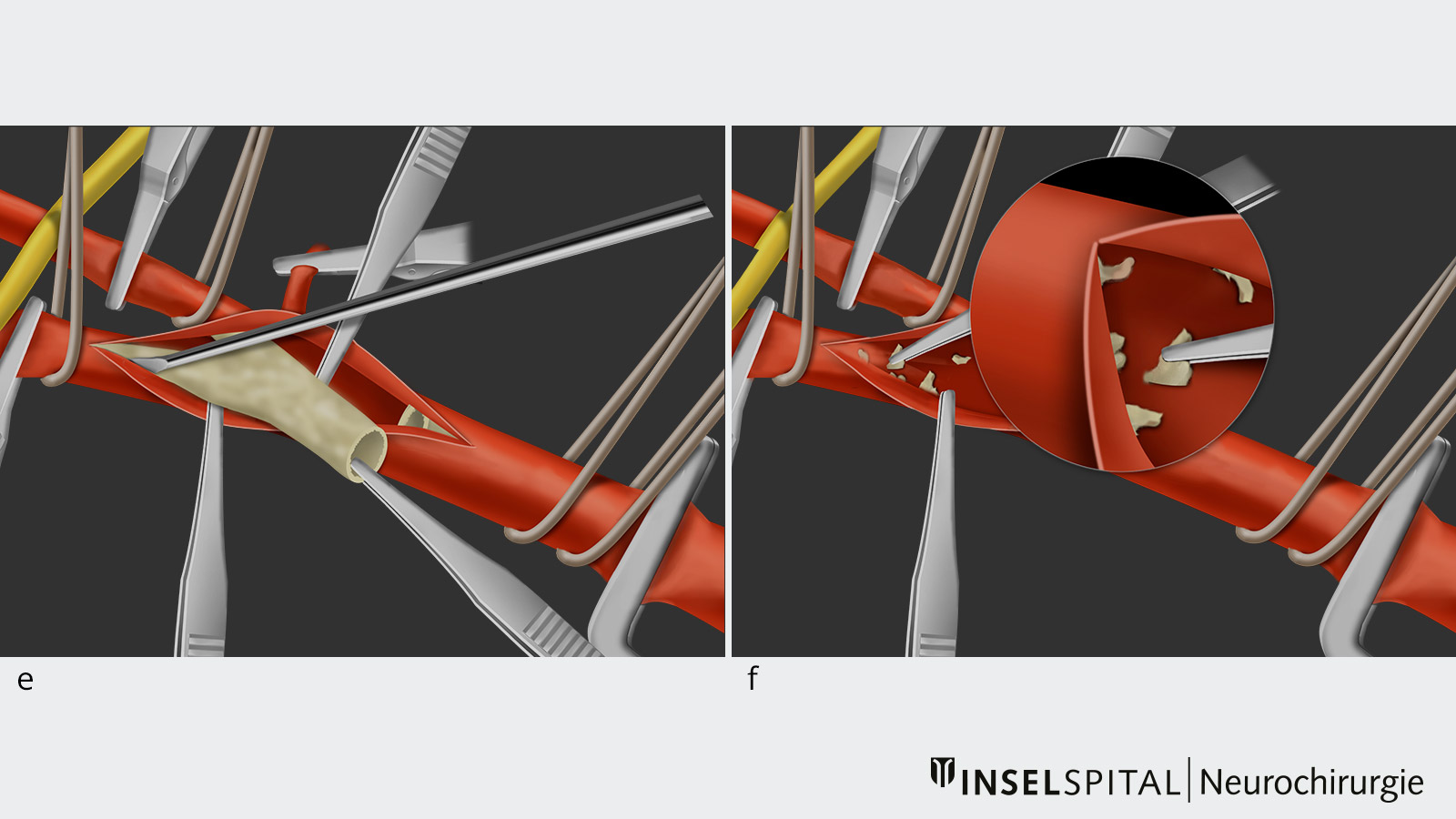
- Anschliessend wird die atherosklerotische Plaque unter dem Operationsmikroskop mit Hilfe von Mikroinstrumenten entfernt (Bild e und f).
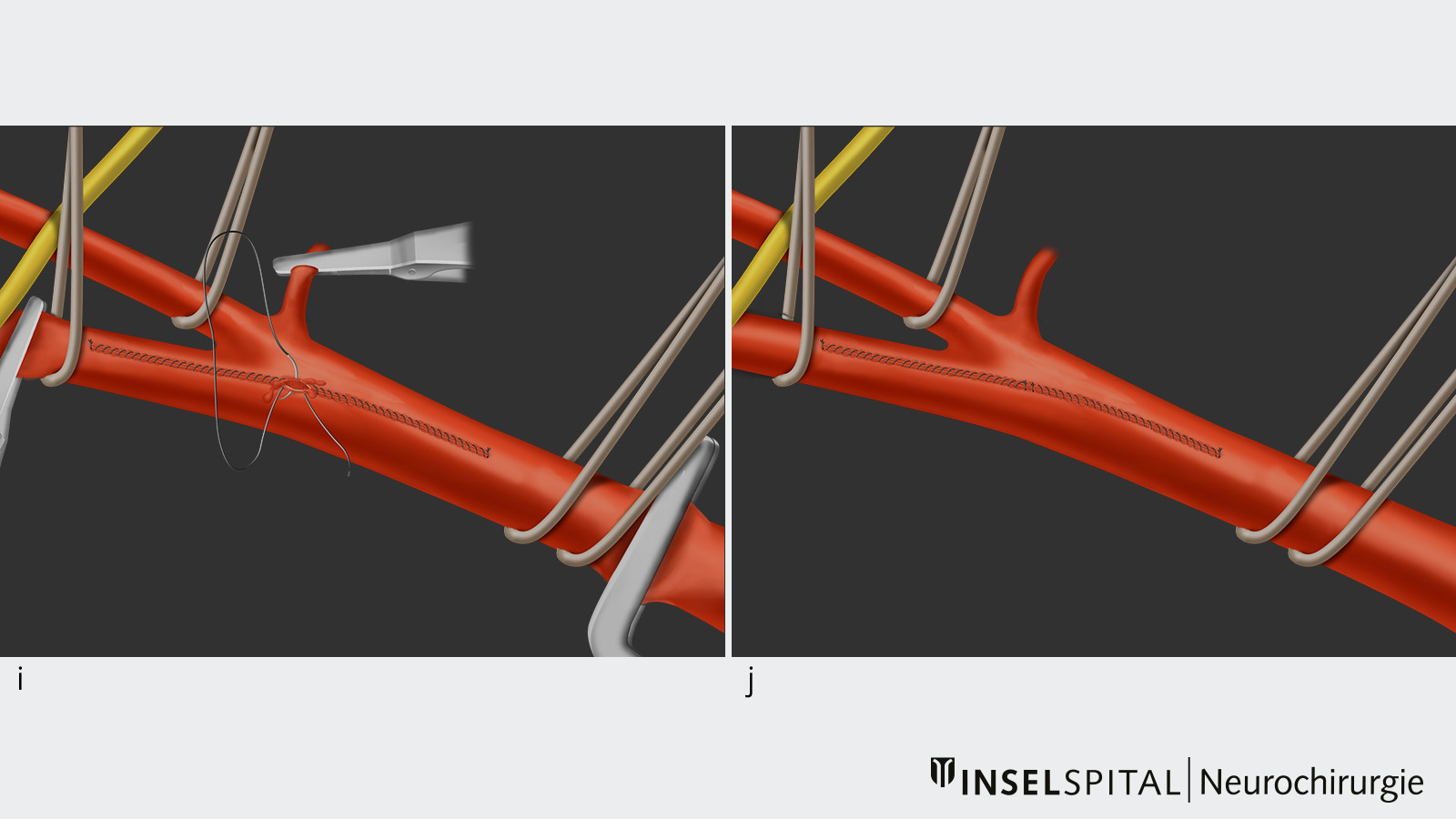
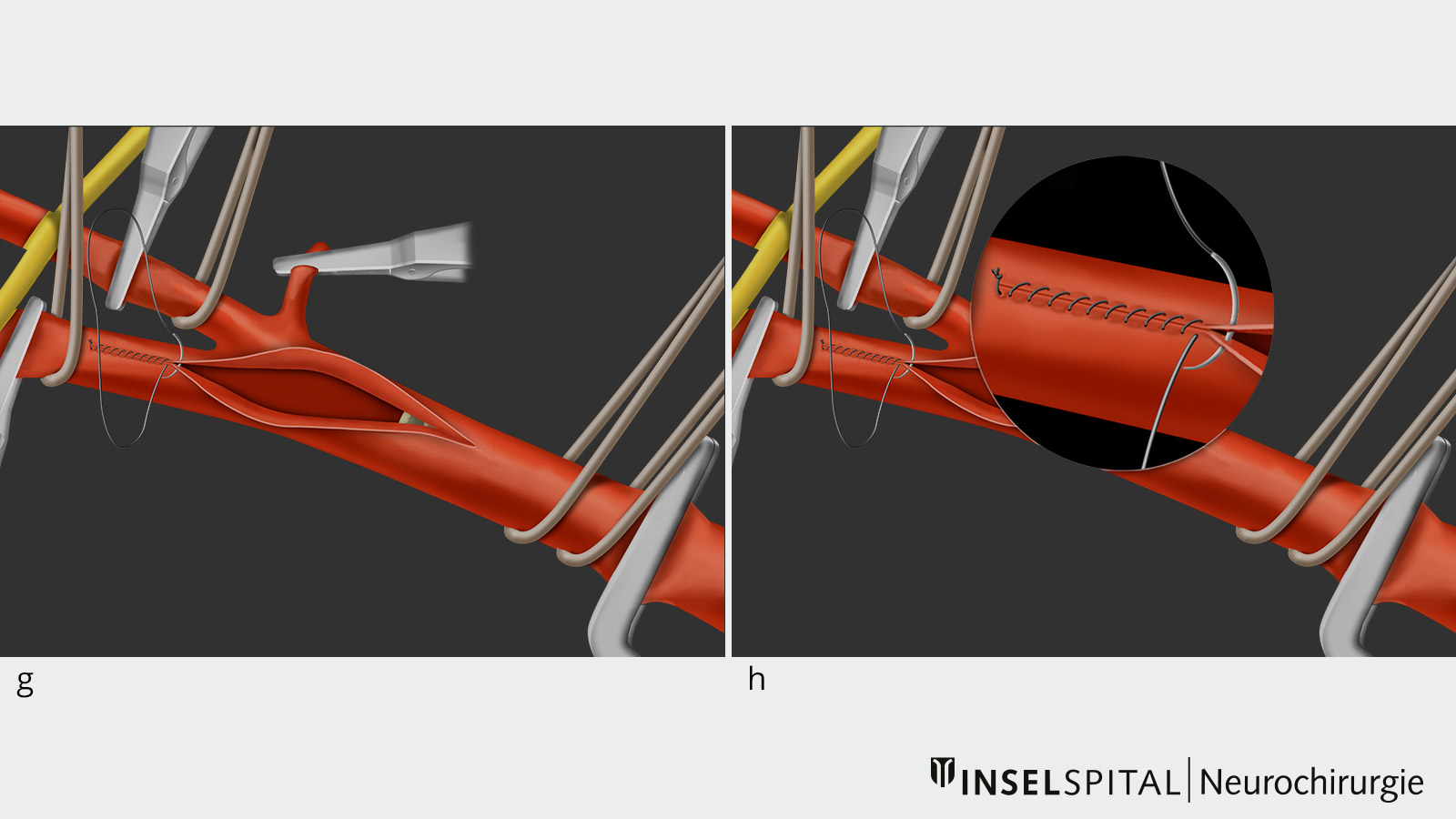
- Nach vollständiger Entfernung der Plaque wird das Gefäss mit einer Mikronaht wieder verschlossen und entlüftet (Bild g und h).
- Danach kann der Blutfluss durch Entfernen der Gefässklemmen wiederhergestellt werden (Bild i und j).
- In einem letzten Schritt wird die Haut wieder verschlossen.
Neuromonitoring bei Karotisendarterektomie
An der Universitätsklinik für Neurochirurgie des Inselspitals Bern gehört das intraoperative Neuromonitoring während der gesamten Operation und insbesondere während der Klemmphase zum Standard. Mithilfe dieser Überwachung kann sichergestellt werden, dass die Durchblutung des Gehirns während der Operation durch das temporäre Abklemmen der Arteria carotis communis und der Arteria carotis interna einen kritischen Wert nicht unterschreitet. Sollte dies trotzdem geschehen, wird ein temporärer Bypass (Shunt) in die Arterien eingelegt, der nach Aufheben der Klemmphase wieder entfernt wird.
Medikamentöse Therapie
Die medikamentöse Therapie und Kontrolle der kardiovaskulären Risikofaktoren (Bluthochdruck, Diabetes mellitus, Hypercholesterinämie, Übergewicht, Bewegungsmangel, Rauchen) spielen in der Behandlung der Karotisstenose eine entscheidende Rolle und sind sowohl vor der Karotisendarterektomie wie auch nach dem Eingriff von grosser Wichtigkeit. Hierzu gehört auch eine Therapie mit Thrombozytenaggregationshemmer wie Aspirin oder ein ähnliches Medikament, die optimale Einstellung von Blutdruck und Blutzucker sowie die Senkung der Lipid- und Cholesterinwerte im Blut.
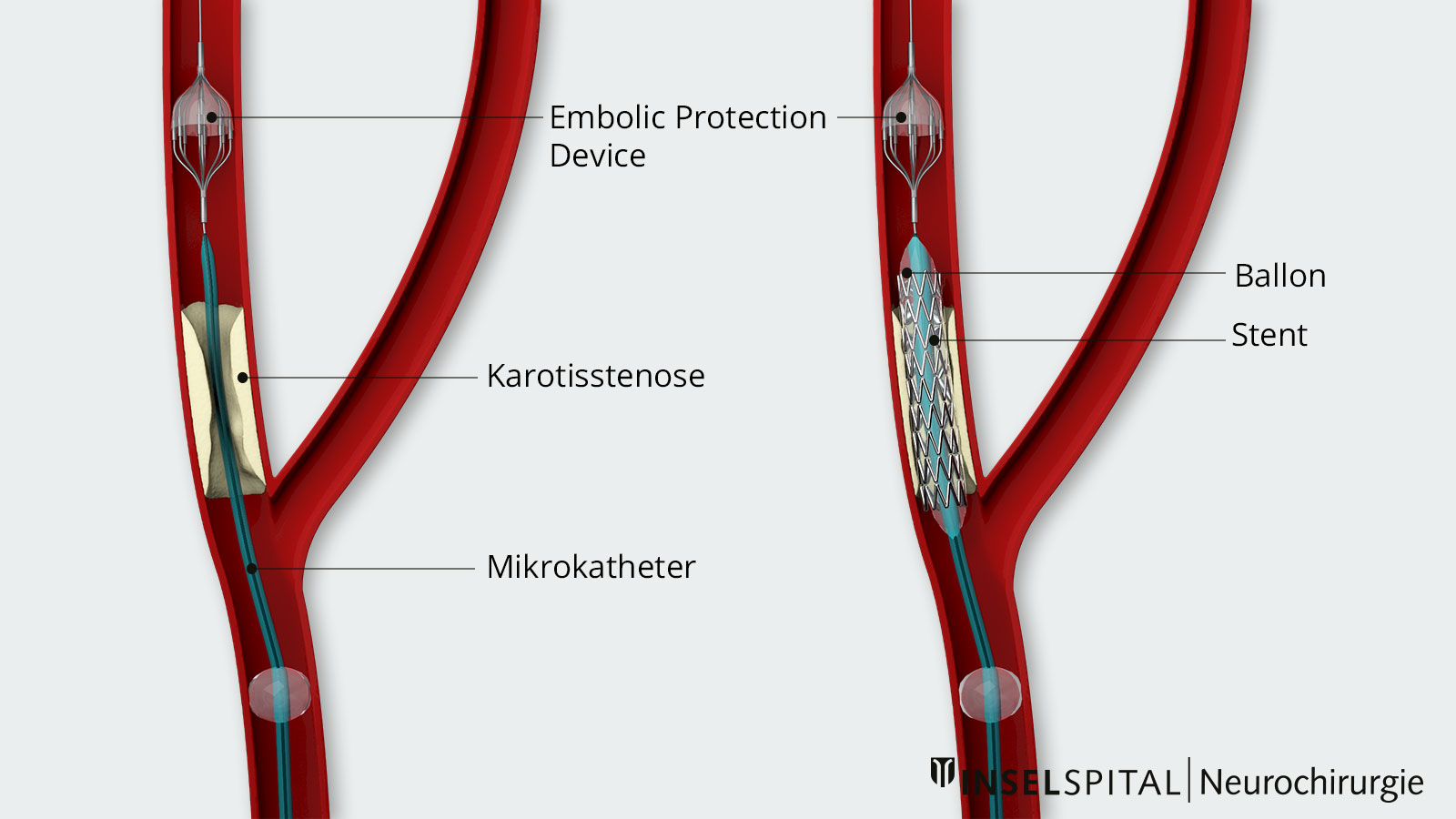
Karotisstent (endovaskuläre Behandlung)
In gewissen Fällen kann alternativ zur Karotisendarterektomie auch eine Stentbehandlung angeboten werden. Hierbei handelt es sich um eine endovaskuläre Behandlung, bei der mittels eines Katheters ein Stent in die Halsschlagader eingebracht wird. Der Stent erweitert die bestehende Verengung und grenzt die Plaque vom Blutstrom ab. Verschiedene Studien haben gezeigt, dass diese Behandlung in vielen Fällen mit einem höheren Hirnschlag- und Todesrisiko einhergeht als die Karotisendarterektomie. *, *, *, *, * Bei einzelnen Patienten, die ein erhöhtes Operationsrisiko aufweisen (z. B. nach Bestrahlung im Bereich des Halses, vorbestehende Parese des Nervus recurrens etc.), ist die Stent-Dilatation jedoch eine weniger invasive Behandlungsalternative als die klassische Karotisendarterektomie.
Warum Sie sich am Inselspital behandeln lassen sollten
In unserer Klinik führen wir pro Jahr ca. 100 Karotisendarterektomien durch. Die kombinierte Mortalitäts- und Hirnschlagrate vor, während und nach der Behandlung liegt bei unter 3 %. *
Intraoperatives Neuromonitoring, das heisst die Überwachung der zerebralen Funktionen während des operativen Eingriffs, gehört an der Universitätsklinik für Neurochirurgie des Inselspitals zum Standard. Das Neuromonitoring trägt entscheidend zur Sicherheit unserer Patienten während des Eingriffs bei.
Referenzen
-
Sandercock PA, Warlow CP, Jones LN, Starkey IR. Predisposing factors for cerebral infarction: The oxfordshire community stroke project. BMJ. 1989;298:75-80
-
Barnett HJ, Taylor DW, Eliasziw M, Fox AJ, Ferguson GG, Haynes RB, et al. Benefit of carotid endarterectomy in patients with symptomatic moderate or severe stenosis. North american symptomatic carotid endarterectomy trial collaborators. The New England journal of medicine. 1998;339:1415-1425
-
Randomised trial of endarterectomy for recently symptomatic carotid stenosis: final results of the MRC European Carotid Surgery Trial (ECST). The Lancet. 1998;351(9113):1379-1387.
-
Halliday A, Harrison M, Hayter E, Kong X, Mansfield A, Marro J, et al. 10-year stroke prevention after successful carotid endarterectomy for asymptomatic stenosis (acst-1): A multicentre randomised trial. The Lancet. 2010;376(9746):1074-1084.
-
Brott T, Hobson R, Howard G, Roubin G, Clark W, Brooks W et al. Stenting versus Endarterectomy for Treatment of Carotid-Artery Stenosis. New England Journal of Medicine. 2010;363(1):11-23.
-
Carotid Stenting Trialists C, Bonati LH, Dobson J, Algra A, Branchereau A, Chatellier G, et al. Short-term outcome after stenting versus endarterectomy for symptomatic carotid stenosis: A preplanned meta-analysis of individual patient data. Lancet. 2010;376:1062-1073
-
Mas JL, Chatellier G, Beyssen B, Branchereau A, Moulin T, Becquemin JP, et al. Endarterectomy versus stenting in patients with symptomatic severe carotid stenosis. The New England journal of medicine. 2006;355:1660-1671
-
Eckstein HH, Ringleb P, Allenberg JR, Berger J, Fraedrich G, Hacke W, et al. Results of the stent-protected angioplasty versus carotid endarterectomy (space) study to treat symptomatic stenoses at 2 years: A multinational, prospective, randomised trial. The Lancet. Neurology. 2008;7:893-902
-
Muller MD, Lyrer P, Brown MM, Bonati LH. Carotid artery stenting versus endarterectomy for treatment of carotid artery stenosis. The Cochrane database of systematic reviews. 2020;2:CD000515
-
Reinert M, Mono M, Kuhlen D, Mariani L, Barth A, Beck J et al. Restenosis after microsurgical non-patch carotid endarterectomy in 586 patients. Acta Neurochirurgica. 2011;154(3):423-431.