Bei einem Hydrozephalus, im Volksmund auch als Wasserkopf bezeichnet, handelt es sich um eine krankhafte Erweiterung der Räume im Gehirn, die mit Hirnwasser (Liquor) gefüllt sind. Diese sogenannten Hirnventrikel blähen sich auf, wenn es zu einem Liquorstau kommt. Ein Hydrozephalus kann zahlreiche Ursachen haben, angeboren oder erworben sein. Ziel der Hydrozephalusbehandlung ist immer die Wiederherstellung des normalen Liquorflusses oder die Schaffung eines alternativen Abflusses. Am Inselspital verfügen wir über eine langjährige Expertise in der operativen Therapie eines Hydrozephalus.
Wie häufig kommt ein Hydrozephalus vor und welche Risikogruppen gibt es?
Im Kindesalter
Im Kindesalter kommen vor allem Hydrozephalusformen aufgrund angeborener Fehlbildungen vor. Dies sind beispielsweise Chiari-Malformationen, Meningomyelozelen (angeborene Rückenmarksfehlbildungen) oder Aquäduktstenosen. Etwas seltener sind sekundäre Hydrozephalusformen nach Hirnhautentzündungen, postnatalen Hirnblutungen oder neurochirurgischen Eingriffen.
Bei Erwachsenen
Im Erwachsenenalter treten die sekundären Hydrozephalusformen in den Vordergrund, die auf Blockaden bzw. Abflussstörungen zurückzuführen sind. Diese treten nach Blutungen, Infektionen, Tumoren, neurochirurgischen Eingriffen etc. auf.
Bei geriatrischen Patienten
Der Normaldruckhydrozephalus (auch Altershirndruck) dagegen tritt typischerweise beim geriatrischen Patienten auf und kommt bei Kindern und jungen Erwachsenen so gut wie nie vor.
Welche Ursachen kann ein Hydrozephalus haben?
Um die Ursachen eines Hydrozephalus zu erfassen, muss man sich kurz das Ventrikelsystem des Gehirns vor Augen führen. Es setzt sich zusammen aus vier Hirnkammern, den sogenannten Ventrikeln, die mit Liquor cerebrospinalis, der Gehirn-Rückenmark-Flüssigkeit auch kurz Gehirnwasser, gefüllt und mit einer dünnen Zellschicht, dem Ependym, ausgekleidet sind.
Dabei unterscheiden wir:
- 1. und 2. Ventrikel (die paarigen Seitenventrikel) jeweils mit Verbindung über das Foramen interventriculare (Foramen Monroi) mit dem
- 3. Ventrikel, der wiederum durch den ca. 1 mm schmalen Aquaeductus mesencephali in Verbindung steht mit dem
- 4. Ventrikel, der mit den äusseren Liquorräumen verbunden ist.
Der Liquor cerebrospinalis wird im Adergeflecht Plexus choroideus, das sich in allen vier Hirnventrikeln befindet, gebildet und gelangt nach Zirkulation durch die Ventrikel durch Öffnungen in den äusseren Liquorraum ausserhalb des Gehirns. Hier findet die Resorption in die Blutbahn statt. Es handelt sich also um ein zirkulierendes System, bei dem Produktion und Abfluss in einem ausgewogenen Verhältnis zueinander stehen müssen, damit der Hirndruck konstant bleibt.
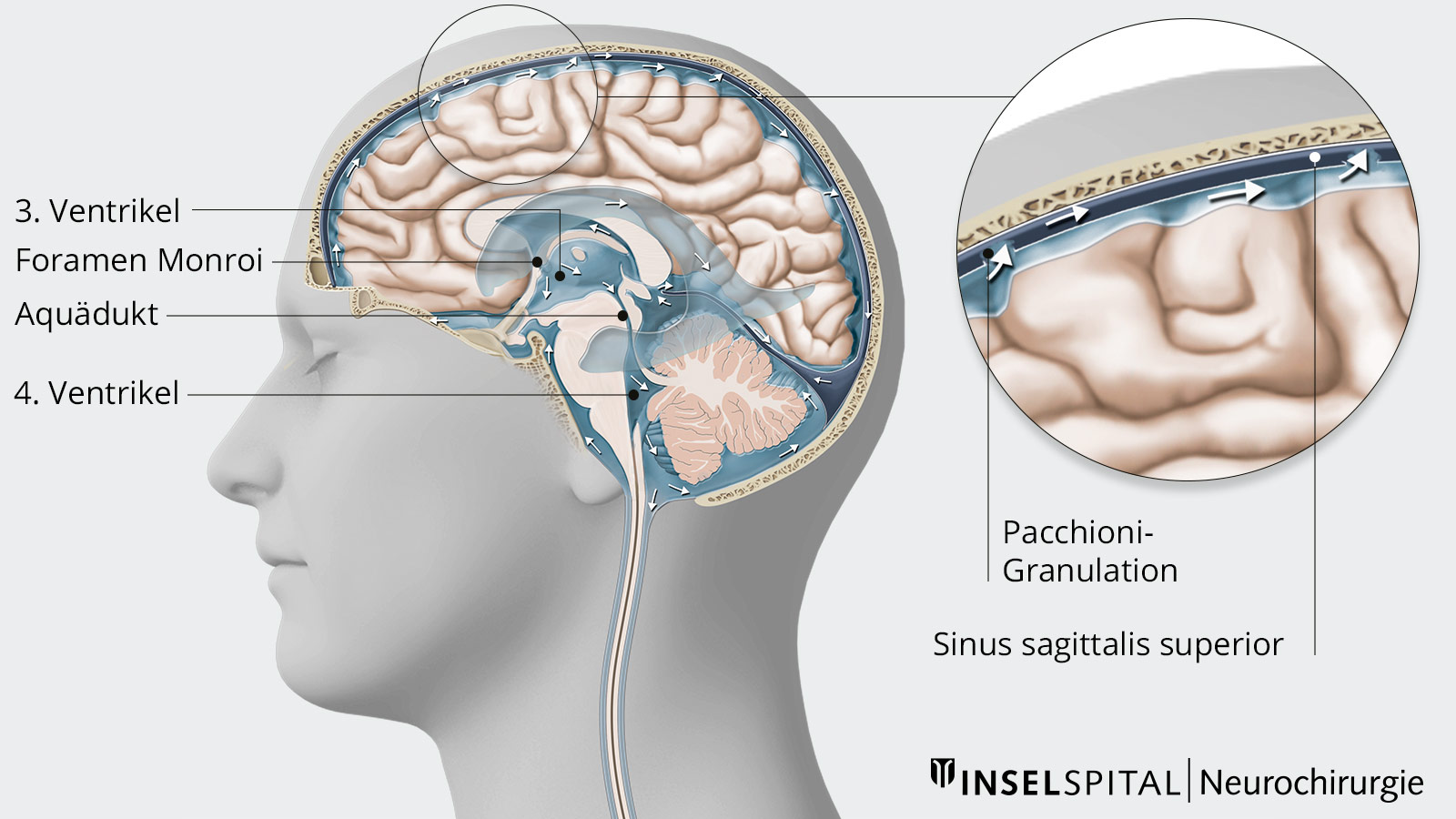
Der gesamte Liquorraum fasst ca. 150 ml Liquor (20 % in den Ventrikeln und 80 % im Subarachnoidalraum). Diese Menge wird ungefähr dreimal am Tag komplett ausgetauscht, so dass geschätzt 450–500 ml Liquor pro Tag produziert werden. Bei vermehrter Produktion oder Abflussstörungen der Hirnflüssigkeit kann ein Hydrozephalus entstehen, der dann zu einem Ansteigen des Hirndrucks führt.
Neben den zahlreichen Ursachen präsentieren sich häufig auch Symptomatik und Verlauf der Erkrankung unterschiedlich, weshalb der Hydrozephalus in folgende Subtypen eingeteilt werden kann:
- Hydrocephalus malresorptivus
Diese Form des Hydrozephalus wird durch eine gestörte Resorption des Liquors in den Pacchioni-Granulationen des Subarachnoidalraums verursacht. Gründe hierfür sind Subarachnoidal- oder Ventrikelblutungen, eine Meningitis, eine Meningoenzephalitis oder eine Meningeosis carcinomatosa (Metastasierung im Bereich der Hirnhäute) sein. - Hydrocephalus occlusus oder Verschlusshydrozephalus
Zu dieser Form des Hydrozephalus kommt es durch eine mechanische Blockade des Liquorabflusses im Bereich der ableitenden Liquorwege. Tumoren jeglicher Art sowie Zysten und Aquäduktstenosen gehören zu den häufigsten Ursachen. - Hydrocephalus e vacuo
Dabei handelt es sich um eine kompensatorisch erhöhte Liquorproduktion mit Vergrösserung der Liquorräume nach Untergang von gesundem Hirngewebe und Volumenabnahme des Gehirns. Diese Form führt nicht zu einem erhöhten Hirndruck. Ursächlich für einen Hydrocephalus e vacuo sind zum Beispiel Demenz oder neurodegenerative Erkrankungen wie Morbus Parkinson, Morbus Alzheimer etc. - Hydrocephalus communicans oder Normaldruckhydrozephalus
Beim Hydrocephalus communicans oder Normaldruckhydrozephalus handelt es sich um eine eigene Erkrankung mit Umkehr der Flussdynamik des Liquors ohne Strömungsbehinderung und mit nur geringer bzw. fehlender Druckzunahme.
Welche Symptome verursacht ein Hydrozephalus?
Symptome und Beschwerden können bei einem Hydrozephalus vielfältig sein. Grundsätzlich gilt es zwischen einem akuten und einem chronischen Hydrozephalus zu unterscheiden.
Akuter Hydrozephalus
Hier kommt es innerhalb kürzester Zeit zu einer Druckerhöhung im Ventrikelsystem. Patienten leiden in der Folge unter einer klassischen Hirndrucksymptomatik, die von starken Kopfschmerzen, Übelkeit und Erbrechen über Bewusstseinseintrübungen bis hin zum Koma reicht. Unter Umständen kommt es auch zu epileptischen Anfällen.
Chronischer Hydrozephalus
Hier nehmen die Beschwerden bei Erwachsenen oder älteren Kindern über Monate oder Jahre hinweg langsam zu. Typisch sind Symptome wie Kopfschmerzen, Übelkeit und Erbrechen, Verschwommensehen, Gangstörungen, kognitive Einschränkungen und Harninkontinenz.
Normaldruckhydrozephalus
Beim Normaldruckhydrozephalus zeigen sich in der Regel keine Beschwerden durch einen erhöhten Hirndruck. Typisch für dieses Krankheitsbild ist eine Trias aus 3 Symptomen. Zur sogenannten Hakim-Trias gehören Gangstörungen, Demenz und Harninkontinenz.
Wie wird ein Hydrozephalus diagnostiziert?
Die beste Untersuchungsmethode für eine bildliche Darstellung des Ventrikelsystems ist die Computertomografie (CT). Für spezifische Fragestellungen und zur detaillierten Darstellung von Fehlbildungen, Zysten oder Tumoren, die zu einem Hydrozephalus führen können, wird meistens noch eine Magnetresonanztomografie (MRT oder MRI von engl. Magnetic Resonance Imaging) durchgeführt.
Im Rahmen einer akuten Dekompensation, wenn der Körper den Hirnhochdruck nicht mehr ausgleichen kann, erfolgt die notfallmässige bildgebende Abklärung stets mittels CT-Untersuchung des Schädels, um die Therapie zeitnah einleiten zu können.
Über eine Lumbalpunktion kann der Druck im Liquorsystem gemessen werden. Beim Verschlusshydrozephalus ist eine Lumbalpunktion aufgrund einer möglichen Tonsilleneinklemmung kontraindiziert.
Wie wird ein Hydrozephalus behandelt?
Das Ziel einer Hydrozephalusbehandlung ist die Wiederherstellung des normalen Liquorflusses oder – wenn dies nicht möglich ist – die Schaffung eines alternativen Abflusses.
Entlastung durch externe Ventrikeldrainage in Notsituationen
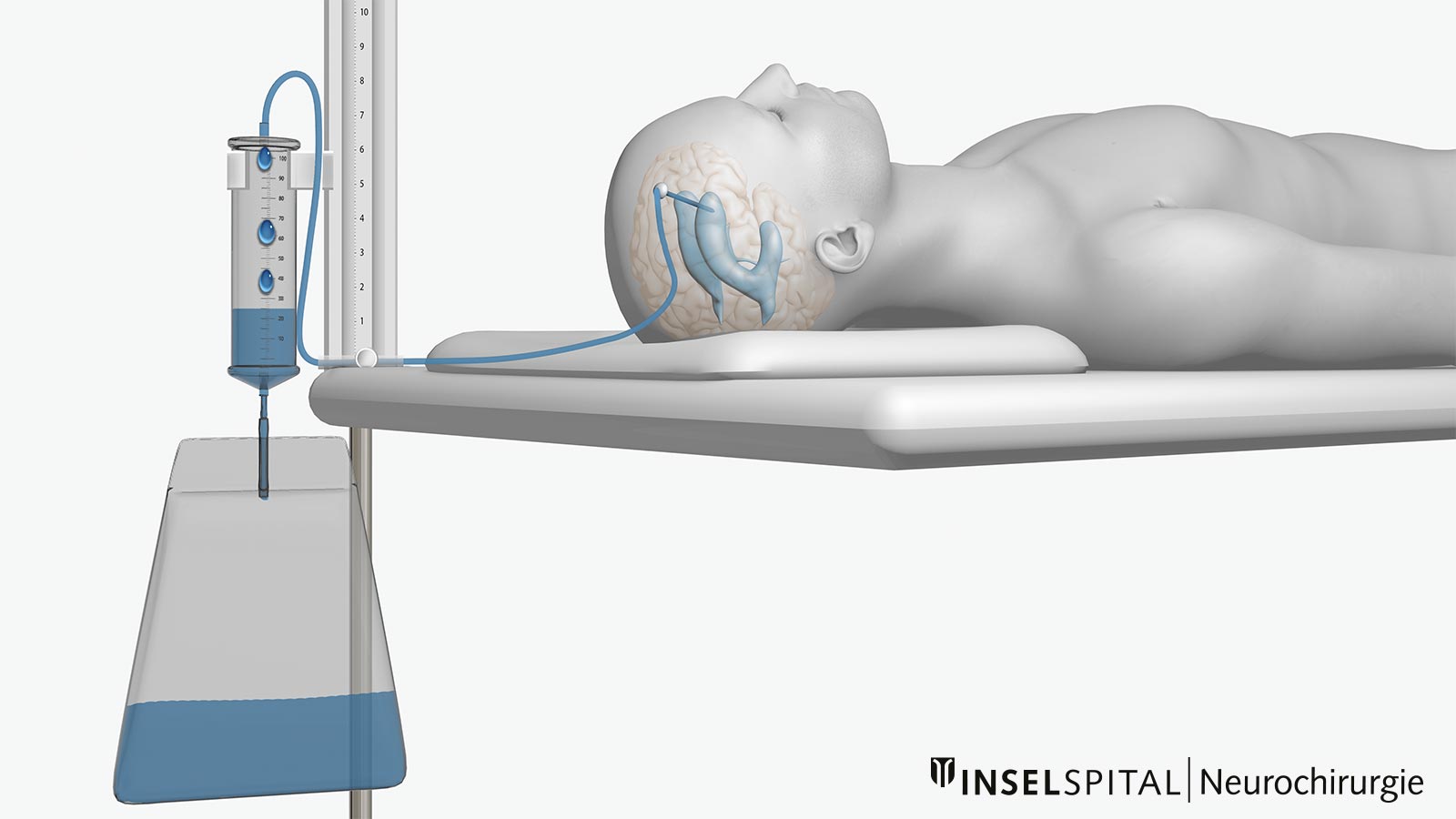
Ein akuter Hydrozephalus mit Hirndrucksteigerung (zum Beispiel durch eine Hirnblutung) kann in der Notsituation schnell und einfach durch eine externe Ventrikeldrainage entlastet werden. Hierbei wird über ein kleines Bohrloch im Schädel (meistens frontal rechts, manchmal auch beidseits) ein Katheter ins Ventrikelsystem vorgeschoben. Durch diese Ableitung kann der überschüssige Liquor in das daran angeschlossene System abfliessen und die akute Gefahr ist gebannt. Moderne Ventrikelkatheter erlauben zudem die kontinuierliche Messung des intrakraniellen Drucks.
In der Notsituation gibt es Systeme, die sicher und einfach direkt am Patientenbett die Einlage einer Ventrikeldrainage erlauben, so dass innerhalb von Minuten eine Druckentlastung erreicht werden kann. Die externe Ventrikeldrainage ist allerdings nur als vorübergehende Ableitung geeignet.
Mikrochirurgische Resektion und Drittventrikulozisternostomie
Beim Verschlusshydrozephalus kann der normale Liquorfluss unter Umständen durch die operative Behebung des Abflusshindernisses wiederhergestellt werden. Dies können beispielsweise die mikrochirurgische Resektion einer Kolloidzyste oder die Resektion eines Tumors im Ventrikelsystem sein. Wenn dies nicht möglich oder sehr risikobehaftet ist, kommt die Schaffung eines alternativen Abflussweges in Frage. Dies ist typischerweise bei der Aquäduktstenose der Fall, wo durch eine minimalinvasive endoskopische Eröffnung des Bodens des 3. Ventrikels (Drittventrikulozisternostomie) ein Abfluss in die präpontinen Zisternen geschaffen wird. Dieses Verfahren kommt auch bei durch Tumoren oder Zysten verursachten Obstruktionen des Eingangs zum Aquädukt im hinteren Teil des 3. Ventrikels zur Anwendung und bringt den Vorteil mit sich, dass ein unklarer Prozess während des Eingriffs unter endoskopischer Sicht biopsiert werden kann.
Ventrikuloperitonealer Shunt (VP-Shunt)
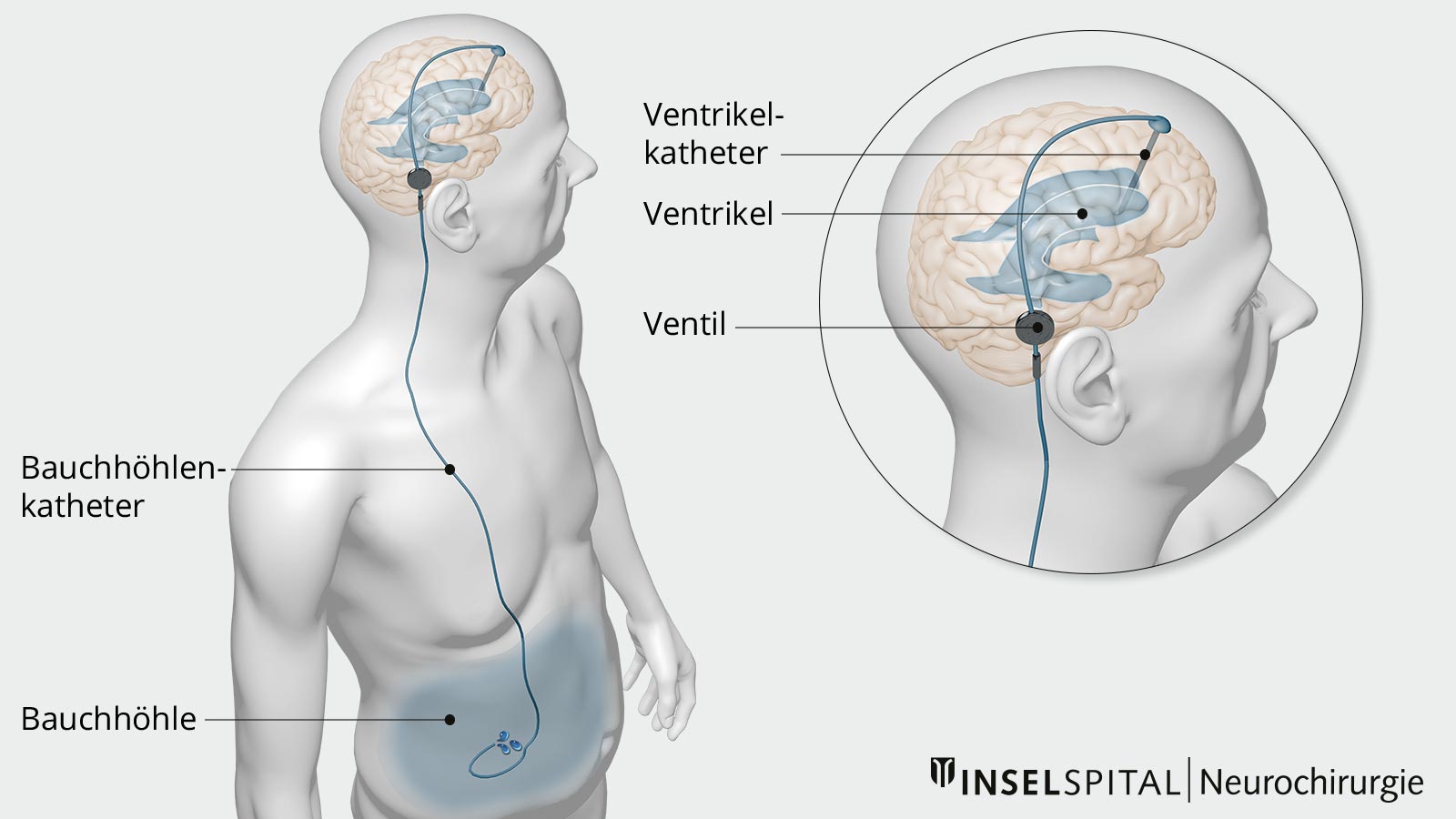
Beim Hydrocephalus communicans kann die Ableitung des angestauten Liquors im Ventrikelsystem über einen ventrikuloperitonealen Shunt (VP-Shunt) erreicht werden. Dabei handelt es sich um eine chirurgisch geschaffene Verbindung zwischen dem Ventrikelsystem und der Bauchhöhle. Bei der Operation wird ein Ventrikelkatheter durch das Schädeldach bis ins Ventrikelsystem eingebracht. Der Ventrikelkatheter kann anhand von natürlichen Landmarken am Kopf und unter sonografischer Sicht mit einem Ultraschallgerät exakt im Ventrikelsystem platziert werden. Über ein subkutanes Reservoir, das später eine Punktion des Systems (z. B. zur Druckmessung oder Liquoruntersuchung) erlaubt, wird der Katheter dann unter der Kopfhaut bis hinter das Ohr geleitet und dort an ein Ventilsystem angeschlossen, das ebenfalls unter die Kopfhaut implantiert wird. Dieses Ventil reguliert später den intrakraniellen Druck und die Liquorabflussmenge und kann von aussen magnetisch verstellt werden. Vom Ventil führt ein langer Katheter subkutan vom Hals über den Brustkorb bis zum Bauchraum. Von hier wird der Katheter in die Bauchhöhle geführt, wo der Liquor resorbiert und dem Blutkreislauf zugeführt wird.
Ventrikuloatrialer Shunt (VA-Shunt)
Eine Alternative zur Ableitung in den Bauchraum stellt die Ableitung direkt in den Vorhof der rechten Herzhälfte dar. Es handelt sich dabei um einen ventrikuloatrialen Shunt oder kurz VA-Shunt. Diese Variante kann bei Entzündungen oder starken Verklebungen im Bauchraum durch grosse Voroperationen notwendig werden.
Komplikationen der Shunt-Implantation
Eine Shunt-Implantation ist eine einfache und effektive Behandlung für jede Form des Hydrozephalus. Die operative Komplikationsrate ist extrem niedrig. Allerdings kann es auch beim implantierten Shunt im weiteren Verlauf zu Komplikationen und Dysfunktionen kommen. Nach einer prospektiven Studie von 2010 entwickelten 9,7 % aller Shunt-Patienten im Lauf der Zeit eine Shunt-Dysfunktion. So können Ablagerungen von Proteinen aus dem Liquor zu Fehlfunktionen oder zu einem Verschluss im Bereich des Ventils oder des Katheters führen. Weiterhin können die Katheter im Lauf der Zeit dekonnektieren oder sich infizieren. In solchen Situationen wird eine Shunt-Revision mit Austausch einzelner Teile oder des gesamten Shunt-Systems notwendig.
Warum Sie sich am Inselspital behandeln lassen sollten
Wir verfügen in der operativen Behandlung des Hydrozephalus über eine langjährige Expertise und setzen auf eine konsequente Weiterentwicklung unseres operativen Know-hows. Für viele Formen des Verschlusshydrozephalus reicht eine minimalinvasive endoskopische Schaffung eines alternativen Liquorabflusses durch eine Drittventrikulozisternostomie.
Zum Operationserfolg leistet die neueste technische Ausstattung einen wichtigen Beitrag. Bei uns in der Neurochirurgie des Inselspitals implantieren wir bei einer VP-Shunt-Operation meist das lageabhängige ProGav 2.0-Ventil der Firma Miethke mit einer verstellbaren Differenzdruckeinheit und einer Gravitationseinheit.
Weiterführende Literatur
-
Schünke M, Schulte E, Schumacher U et al. PROMETHEUS Allgemeine Anatomie und Bewegungssystem. Thieme; 2018.
-
Webseite von Radiopaedia zum Thema Hydrocephalus (in englischer Sprache).
-
Urbán PP, Caplan LR (Eds.) Brainstem Disorders. Springer Nature; 2011.
-
Beez T, Sarikaya-Seiwert S, Steiger HJ, Hänggi D. Real-time ultrasound guidance for ventricular catheter placement in pediatric cerebrospinal fluid shunts. Childs Nerv Syst. 2015;31:235-241.
-
Sprung C, Schlosser HG, Lemcke J et al. The adjustable proGAV shunt: a prospective safety and reliability multicenter study. Neurosurgery. 2010;66:465-474.
