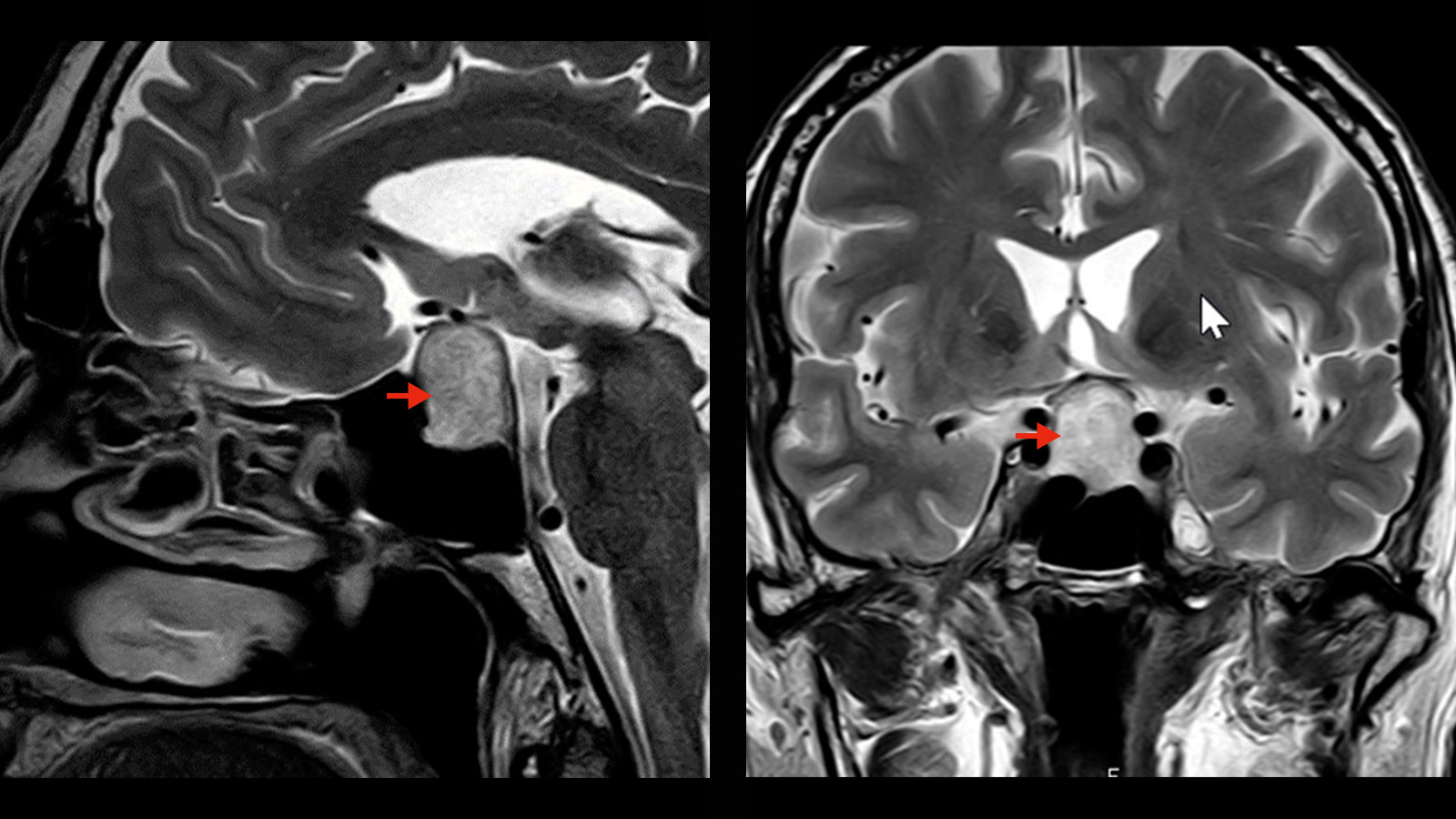
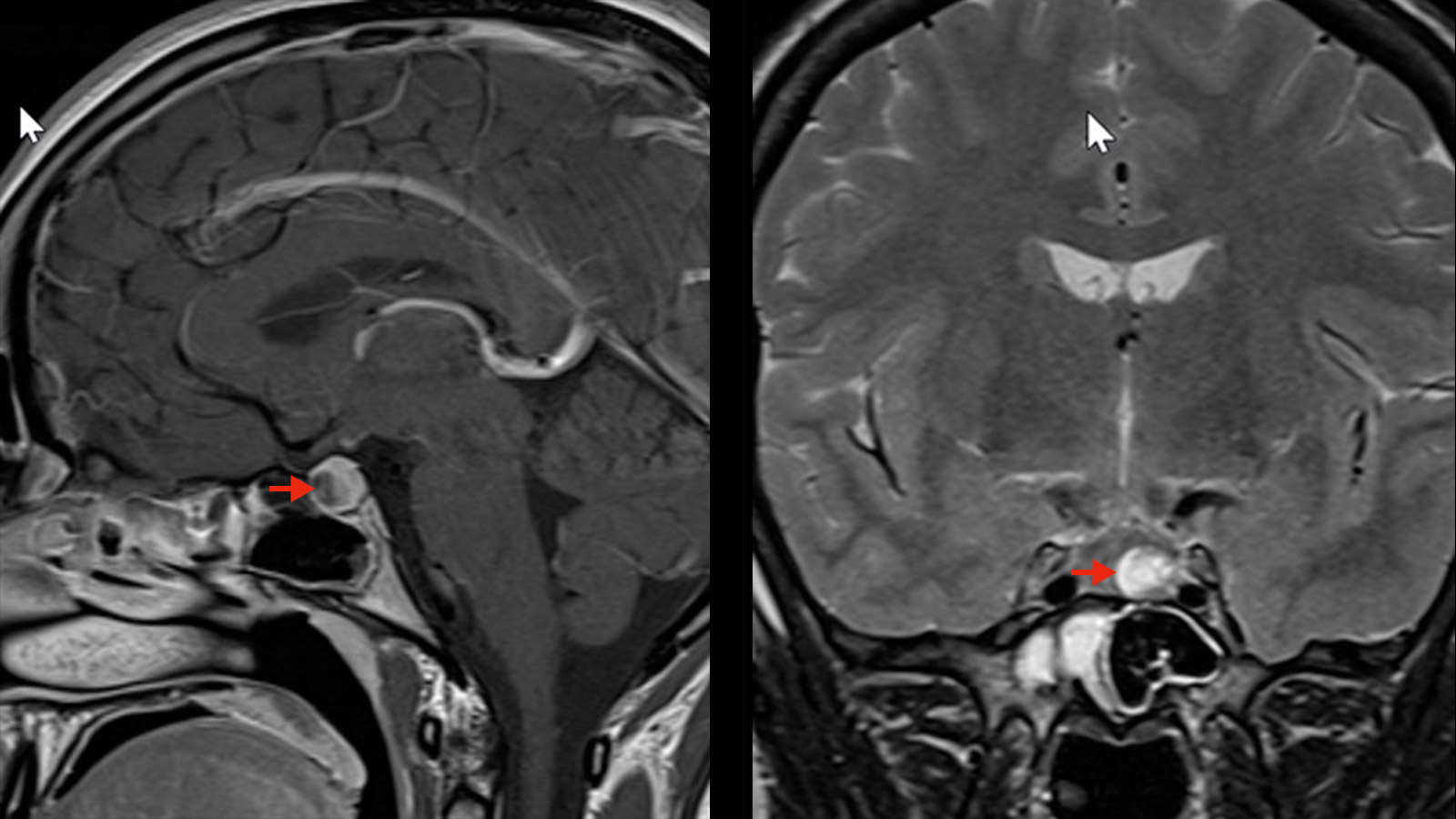
Hypophysenadenome sind gutartige Tumoren der Hirnanhangsdrüse (Hypophyse), die sich in der vorderen Schädelbasis befindet. Man unterscheidet zwischen hormonaktiven und hormoninaktiven Adenomen sowie Mikroadenomen (< als 1 cm) und Makroadenomen (> als 1 cm). Hypophysenadenome verursachen hormonelle Störungen. Bei den Prolaktinomen ist die medikamentöse Therapie die erste Wahl. Bei allen anderen Hypophysenadenomen ist die chirurgische Entfernung mittels einer minimalinvasiven Operation durch die Nase angezeigt. Diese kann sowohl mikrochirurgisch als auch endoskopisch erfolgen.
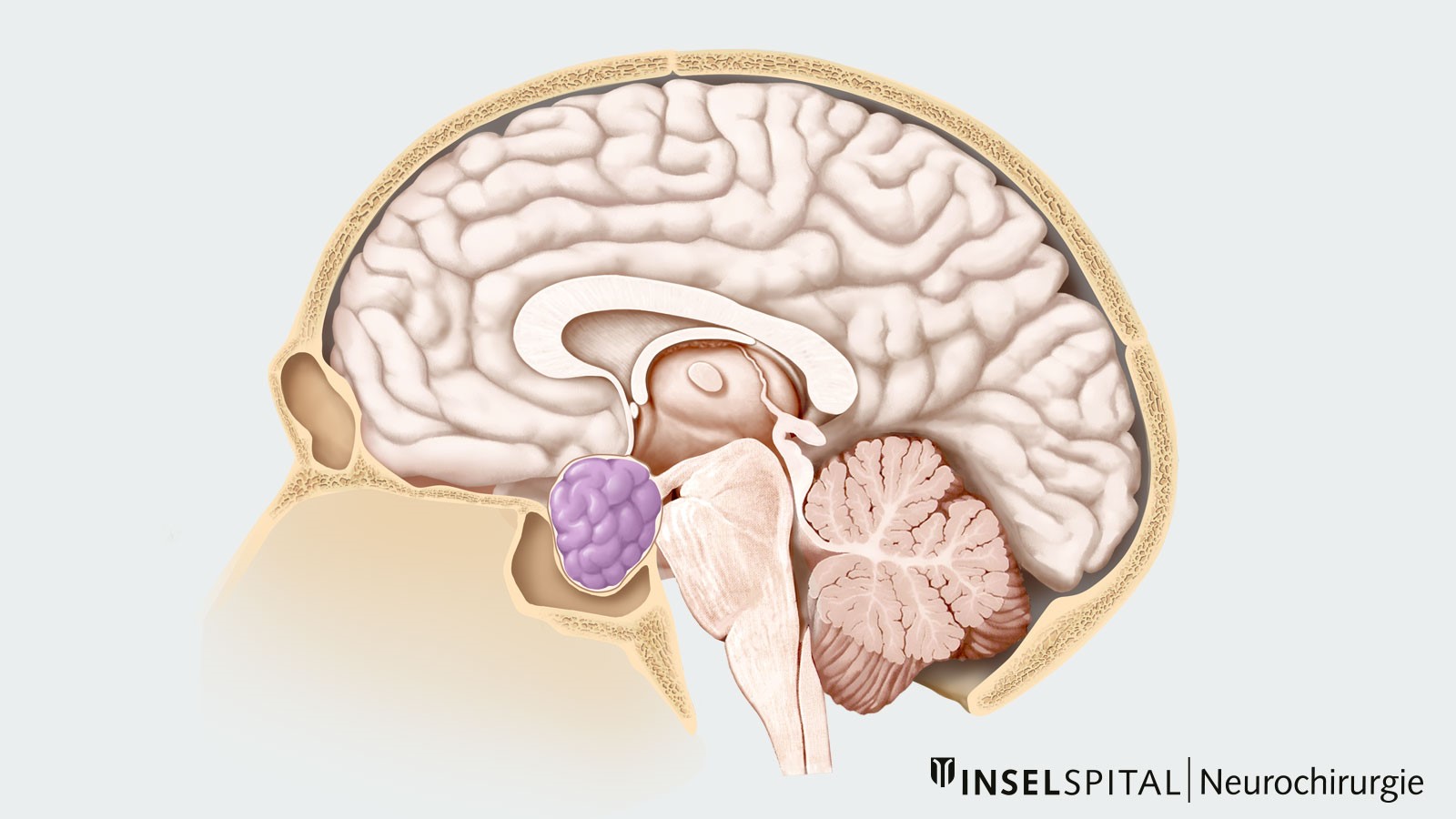
Wie häufig ist ein Hypophysenadenom und wer ist davon betroffen?
Hypophysenadenome machen ca.10 % aller Hirntumoren aus und treten am häufigsten zwischen dem 30. und dem 40. Lebensjahr auf. Männer und Frauen sind gleich oft betroffen.
Welche Symptome kann ein Hypophysenadenom verursachen?
Kleinere, hormoninaktive Hypophysenadenome verursachen in der Regel keine Beschwerden und werden oft nur zufällig entdeckt, wenn eine zerebrale Bildgebung aus anderen Gründen durchgeführt wird. Man spricht dann von einem Inzidentalom, abgeleitet vom englischen incidental tumor.
Ein grösseres oder hormonaktives Hypophysenadenom kann recht unterschiedliche Symptome verursachen, die auf verschiedene zugrundeliegende Faktoren zurückzuführen sind:
- hormonelle Störungen: Hormonüber- oder unterproduktion
- raumfordernder Effekt auf benachbarte Hirnstrukturen
- Hypophysenapoplex: eine akute Einblutung in die Hypophyse
Hormonelle Störungen
Hormonelle Störungen werden entweder durch eine Überproduktion von Hormonen durch das Hypophysenadenom verursacht oder durch eine Unterproduktion von Hormonen aufgrund einer Kompression oder Infiltration der Hypophyse.
| 65 % | der Adenome schütten aktiv Hormone aus, davon: |
| 48 % | Prolaktin |
| 10 % | Wachstumshormone |
| 6 % | Adrenocorticotropes Hormon (ACTH) |
| 1 % | Thyreotropin (TSH), luteinisierendes Hormon (LH), follikelstimulierendes Hormon (FSH) |
Prolaktin-produzierende Tumoren
Bei prolaktin-produzierenden Tumoren, den sogenannten Prolaktinomen, kann es zu Funktionsstörungen von Eierstöcken und Hoden kommen, die sich bemerkbar machen durch:
- Zyklusstörungen
- krankhafter Milchfluss (Galaktorrhoe) bei Frauen
- Libido-Verlust bei beiden Geschlechtern
Wachstumshormon-produzierende Tumoren
Wenn Tumoren Wachstumshormone ausschütten, sind mögliche Symptome:
- Riesenwuchs bei Kindern
- Akromegalie bei Erwachsenen (bei Akromegalie wachsen Gesicht- und Schädelknochen, Hände und Füsse unverhältnismässig)
- Veränderungen der inneren Organe (z. B. Herzmuskelerkrankung)
ACTH-produzierende Tumoren
Morbus Cushing ist eine Erkrankung, die durch ein Hypophysenadenom verursacht wird, das ACTH produziert. Der dadurch erhöhte Cortisolspiegel kann sich in Symptomen bemerkbar machen wie
- Akne
- Fetteinlagerungen am Bauch
- Vollmondgesicht
- Stiernacken
- Dehnungsstreifen der Haut
- Bluthochdruck
- erhöhtes Thrombose- und Embolierisiko
TSH- und LH-/FSH-produzierende Tumoren
TSH- und LH-/FSH-produzierende Tumore sind seltener.
Hormoninaktive Tumoren
Bei grossen hormoninaktiven Hypophysenadenomen kann es durch Kompression der Hypophyse und des Hypophysenstiels zu folgenden Symptomen kommen:
- Mangel an Wachstumshormonen und daraus resultierend Wachstums- bzw. Entwicklungsstörungen bei Kindern und Verschlechterung des Allgemeinzustands und metabolisches Syndrom bei Erwachsenen
- Mangel an LH und FSH (Hypogonadismus) und daraus resultierend ausbleibende Menstruation bei Frauen sowie Infertilität und Libido-Verlust bei beiden Geschlechtern
- Mangel an TSH (Hypothyreoidismus) und daraus resultierend Kälteintoleranz, Gewichtszunahme, Müdigkeit, Verdauungsstörungen, Hautveränderungen und Gedächtnisstörungen
- Mangel an ACTH (Hypoadrenalismus) und daraus resultierend niedriger Blutdruck beim Aufrichten, erhöhte Ermüdbarkeit und Gelenkschmerzen bis hin zu einem lebensbedrohlichen Hormonmangel (Addison-Krise)
Raumfordernder Effekt auf benachbarte Hirnstrukturen
Ein Makroadenom kann auf die benachbarten Hirnstrukturen und Nerven drücken und diese schädigen. Neben Kopfschmerzen kann dies auch weitere Symptome verursachen:
- eine Verminderung der Sehleistung (Visusminderung) und/oder Gesichtsfeldausfälle. Bei einer Kompression des Chiasma opticum, der Kreuzungsstelle der Sehbahnen, kommt es typischerweise auf beiden Augen zu einer Halbseitenblindheit mit Ausfall einer Hälfte des Gesichtsfelds, der sogenannten bitemporalen Hemianopsie.
- eine Beeinträchtigung der Hirnnerven bei einer Invasion des Venenraums Sinus cavernosus, die zu Doppelbildern, Gesichtsschmerzen und dem Herabhängen der oberen Augenlider (Ptosis) führen kann.
- Kopfschmerzen, Erbrechen, Bewusstseinsstörungen durch einen obstruktiven Hydrozephalus. Bei einem obstruktiven Hydrozephalus kann das Hirnwasser aufgrund einer Blockade nicht mehr richtig abfliessen, der Hirndruck steigt an.
Hypophysenapoplex
Ein Hypophysenapoplex ist eine akute Grössenzunahme eines Hypophysenadenoms ausgelöst durch eine Einblutung oder durch absterbendes Gewebe, eine sogenannte Nekrose. Die typischen Symptome sind:
- akut auftretende starke Kopfschmerzen
- ein akuter Sehverlust
- Augenmuskellähmungen
- eventuell Bewusstseinsstörungen
Beim Hypophysenapoplex handelt es sich um einen medizinischen Notfall.
Wie wird ein Hypophysenadenom diagnostiziert?
Eine TSH-Magnetresonanztomografie (MRT bzw. MRI von engl. Magnetic Resonance Imaging) mit Kontrastmittel ist das diagnostische Verfahren der ersten Wahl.
Bei allen Patienten mit einem Hypophysenadenom ist ausserdem eine endokrinologische Abklärung angezeigt, um mögliche Hormonstörungen zu diagnostizieren und auszugleichen.
Wenn das MRI-Bild zeigt, dass das Adenom Kontakt zum Chiasma opticum, der Kreuzungsstelle der Sehbahnen, hat, ist zusätzlich eine augenärztliche Untersuchung notwendig, um eventuelle Einschränkungen des Sehvermögens und Gesichtsfelds abzuklären.
Im Fall des Hyperkortisolismus (Morbus Cushing), bei dem ein Adenom der Hypophyse mittels MRI-Untersuchung nicht sicher bestimmt werden kann, muss ein spezielles Diagnoseverfahren, die Sinus-petrosus-Katheterisierung, herangezogen werden. Hiermit kann die zentrale Ursache des Hyperkortisolismus bestätigt und gegebenenfalls ein möglicher Hinweis auf die Lateralität (rechte oder linke Dominanz der ACTH-Überproduktion) festgestellt werden.
Wie werden Hypophysenadenome behandelt?
Bei hormoninaktiven Mikroadenomen, die keine Beschwerden verursachen, ist es möglich, abzuwarten und das Adenom im Rahmen von regelmässigen Verlaufskontrollen zu beobachten. Bei Grössenzunahme sollte die chirurgische Entfernung diskutiert werden.
Bei Prolaktinomen ist die medikamentöse Therapie mit Dopamin-Agonisten (z. B. Cabergoline oder Bromocriptine) die Therapie der ersten Wahl. In seltenen Fällen können Prolaktinome so gross und raumfordernd werden, dass eine chirurgische Entfernung erforderlich ist, um die Tumormasse zu reduzieren.
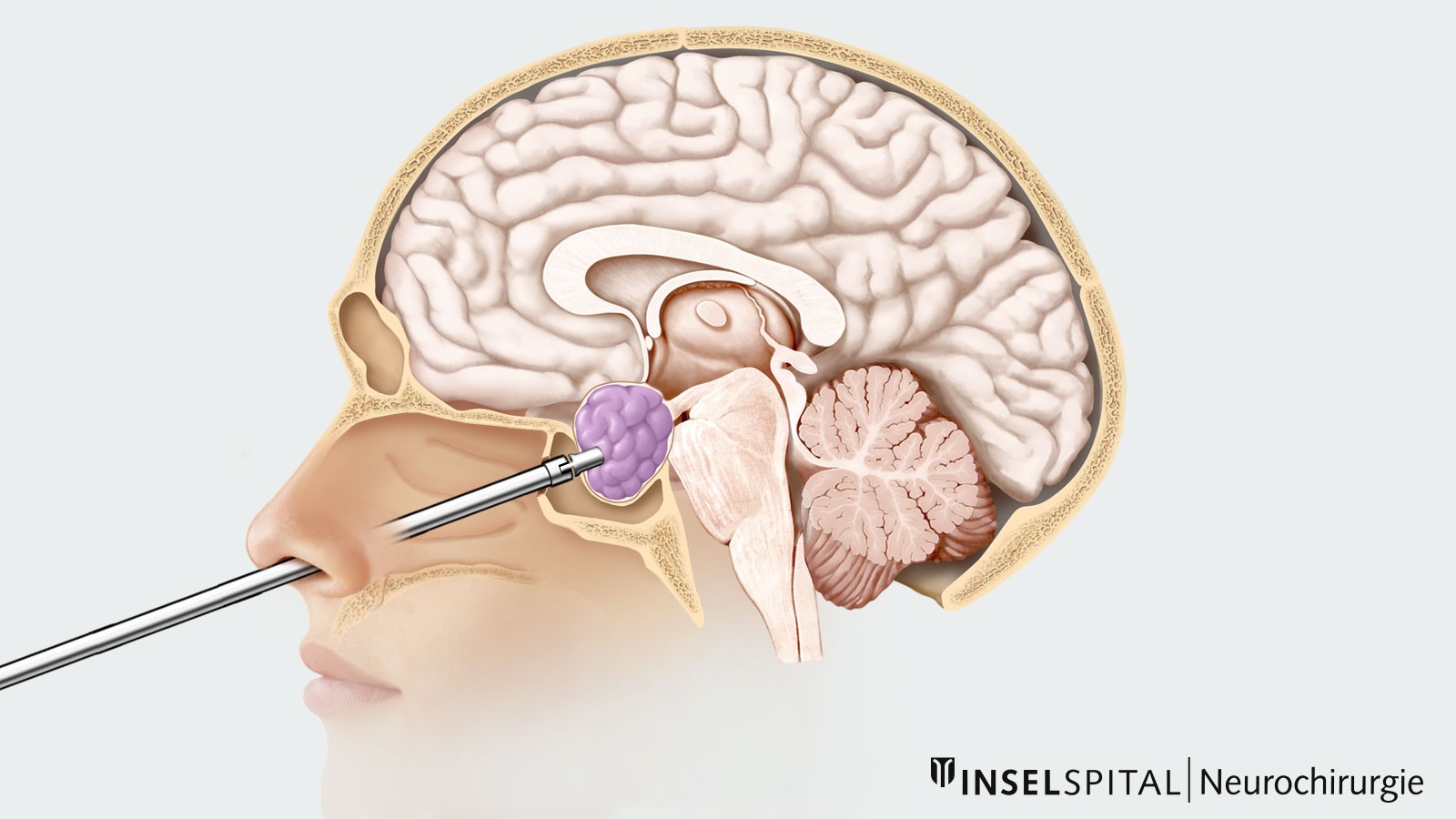
Bei allen anderen Hypophysenadenomen ist die chirurgische Entfernung mittels einer minimal-invasiven Operation durch die Nase angezeigt. Diese transnasale transsphenoidale Operation kann sowohl mikrochirurgisch als auch endoskopisch erfolgen. Auch bei Adenomen, die erneut wachsen und ein Rezidiv bilden, kann in der Regel eine erneute Operation durchgeführt werden.
Bei Tumorresten oder Rezidiven, die chirurgisch schlecht zugänglich sind, ist die radiotherapeutische oder radiochirurgische Behandlung eine gute Therapiealternative.
Mögliche Komplikationen
Mögliche Komplikationen nach der Resektion eines Hypophysenadenoms sind hauptsächlich Störungen der Elektrolyten oder des Hormonhaushalts. Diese Störungen können vorübergehend oder permanent sein. In der postoperativen Phase werden deshalb die Blutwerte und der Wasserhaushalt engmaschig kontrolliert und Hormone wenn nötig medikamentös substituiert.
Falls das Hypophysenadenom das Diaphragma sellae durchbrochen hat, kann es in seltenen Fällen nach der Operation zu einem Leck von Hirnwasser aus der Nase, einer sogenannten Rhinoliquorrhoe kommen. Dies ist bei etwa 3–5 % der Patienten der Fall und macht eine zweite Operation erforderlich, bei der das Leck wieder verschlossen wird, um zu verhindern, dass Keime aus der Nase oder den Nasennebenhöhlen ins Gehirn gelangen.
Warum Sie sich am Inselspital behandeln lassen sollten
Die Neurochirurgie am Inselspital arbeitet eng mit den Abteilungen der Endokrinologie, der Augenheilkunde und der Radio-Onkologie zusammen. Nur so kann für jeden Patienten eine umfassende und qualitativ hochwertige Betreuung gewährleistet werden – vor, während und nach der Operation. Jeder Fall wird von unserem interdisziplinären Hypophysen-Board besprochen, wo auch für jeden Patienten ein individueller Therapieplan erarbeitet wird.
Unsere Spezialisten der Neurochirurgie verfügen über langjährige chirurgische Erfahrungen in der Therapie von Hypophysenadenomen. Je nach Grösse des Adenoms werden die mikrochirurgische Technik (ggf. endoskopisch-assistiert) oder die voll-endoskopische transnasale transsphenoidale Technik angewandt. Bei beiden Operationsverfahren kommen die neuesten technologischen Methoden zum Einsatz, wie etwa die 3D-High-Definition-Endoskopie und die Neuronavigation.
Weiterführende Literatur
- Benveniste, R., King, W., Walsh, J., Lee, J., Delman, B. und Post, K., 2005. Wiederholte transsphenoidale Operation zur Behandlung von rezidivierendem oder restlichem Hypophysenadenom. Journal of Neurosurgery, 102 (6), S. 1004-1012.
- Ciric I, Mikhael M., Stafford T., Lawson L., Garces R. Transsphenoidale Mikrochirurgie von Hypophysen-Makroadenomen mit Langzeit-Follow-up-Ergebnissen. Zeitschrift für Neurochirurgie. 1983; 59 (3): 395-401.
- Greenberg M. Handbuch der Neurochirurgie. 8. Aufl. Thieme 2016.
- Rotenberg, B., Tam, S., Ryu, W. und Duggal, N., 2010. Mikroskopische versus endoskopische Hypophysenchirurgie: Eine systematische Übersicht . The Laryngoscope, 120 (7), S. 1292-1297.
- Weerakkody, Y., 2020. Hypophysenadenom | Radiologie Referenzartikel | Radiopaedia.org. Verfügbar unter: https://radiopaedia.org/articles/pituitary-adenoma [Zugriff vom 8. Juni 2020].