Beim Hemispasmus facialis handelt es sich um eine Bewegungsstörung der Gesichtsmuskulatur. Diese äussert sich in unwillkürlichen, sich ständig wiederholenden einseitigen Kontraktionen der Gesichtsmuskeln, die oft entstellend und schmerzhaft sind und einen hohen Leidensdruck bei Betroffenen verursachen. Nicht selten sind soziale Isolation und Depressionen die Folge. Unbehandelt bleiben die Symptome des Hemispasmus facialis lebenslang bestehen, denn die Ursache für die Zuckungen ist in der Regel eine Einschnürung des Gesichtsnervs durch ein Blutgefäss. Nur eine chirurgische Entlastung des komprimierten Gesichtsnervs behebt die Ursache und damit auch die belastenden Symptome.
Die unbekannte Krankheit
Im Rahmen einer aktuellen Studie wurde festgestellt, dass Patienten oft länger als 8 Jahre unter den Symptomen leiden, bevor sie von den Möglichkeiten einer Operation erfahren. Die Neurochirurgische Universitätsklinik am Inselspital hat deshalb eine Kampagne zur Erhöhung der Aufmerksamkeit für diese Erkrankung gestartet. Eine dauerhafte Besserung oder Heilung sind in der Regel nur durch eine mikrochirurgische Operation möglich *.
Wie häufig ist ein Hemispasmus facialis?
An einem Hemispasmus facialis erkranken ca. 10 von 100 000 Personen. Das sind für die Schweiz etwa 800 Erkrankte. Das typische Erkrankungsalter liegt zwischen dem 45. und 65. Lebensjahr, wobei Frauen häufiger betroffen sind als Männer (im Verhältnis 2:1) und ein linksseitiger Hemispasmus facialis häufiger ist als ein rechtsseitiger (ebenfalls im Verhältnis 2:1). Ein beidseitiger Hemispasmus facialis ist sehr selten.
Was ist die Ursache für einen Hemispasmus facialis?
Der Auslöser ist in der Regel ein Blutgefäss (Arterie oder Vene), das Druck auf den Gesichtsnerv ausübt. Die empfindlichste Stelle des Gesichtsnervs liegt an der Übergangszone vom zentralen Myelin zum peripheren Myelin, unmittelbar an der Austrittsstelle des Gesichtsnervs aus dem Hirnstamm. Diese sogenannte Root-Entry-Zone ist 3–5 mm lang. Wenn eine Hirnarterie nun direkten Kontakt zu dieser empfindlichen Zone hat, kann das anhaltende Pulsieren der Arterie zu einer Reizung des Gesichtsnervs führen.
Hirnarterien verlaufen bei jedem Menschen in Schlingen durch den Subarachnoidalraum und zeigen im Alter Verlängerungen oder Verbreiterungen. Deshalb ist eine neue Kontaktbildung im Laufe des Lebens möglich. Daneben können aber auch Tumoren, Multiple Sklerose oder Hirnstamminfarkte Ursache für eine spontane Erregungsentstehung sein.
Was sind die Symptome bei einem Hemispasmus facialis?
Typische Symptome für einen Hemispasmus facialis sind:
- unwillkürliche, schmerzhafte Spasmen der Gesichtsmuskeln (ausgehend von einem Auge breiten sie sich auf die übrige Gesichtshälfte aus ober bleiben auf die obere oder untere Gesichtshälfte begrenzt)
- nur eine Gesichtshälfte ist von Spasmen betroffen
- mehrfache Spasmen in einer Minute,
- Spasmen auch im Schlaf
- möglicher gesteigerter Tränenfluss
- mögliche Störung des beidseitigen Sehens
- eine Steigerung der Symptome durch psychische Anspannung und Stress
- nach langer Erkrankungsdauer auch Lähmungen der Gesichtsmuskulatur
Obwohl die aufgeführten Beschwerden für einen Hemispasmus facialis sehr typisch sind, müssen andere Ursachen, wie beispielsweise eine Dystonie, ein Facialis-Tic oder andere Arten von Spasmen ausgeschlossen werden.
Wie wird ein Hemispasmus facialis diagnostiziert?
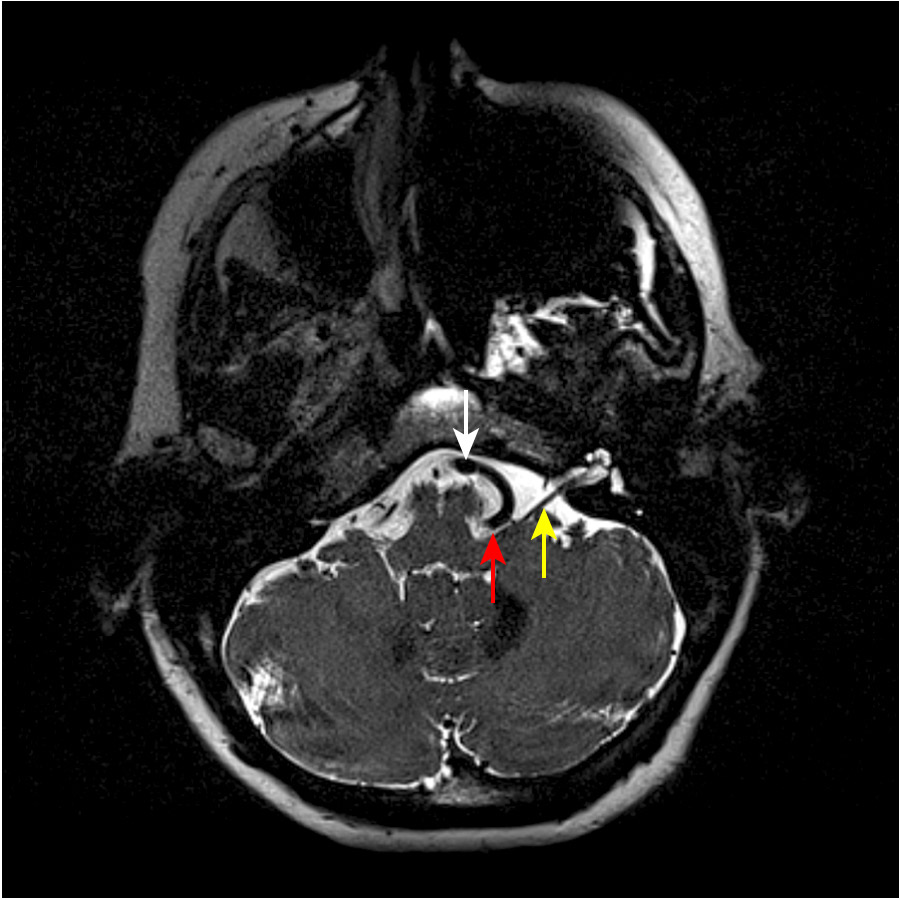
Der Nachweis des Kontakts zwischen Gefäss (Arterie oder Vene) und Hirnstamm bzw. Gesichtsnerv ist unserer Meinung nach unbedingt erforderlich. Er erfolgt mit Hilfe einer Magnetresonanztomografie (MRT bzw. MRI von engl. magnetic resonance imaging).
Das ist allerdings nicht immer einfach, weil der Gesichtsnerv im Anfangssegment noch dicht am Hirnstamm anliegend verläuft. Der Nerv ist dort im MRI-Bild nicht klar vom Hirnstamm abgrenzbar. Axiale, sehr dünn geschichtete spezielle CISS-Sequenzen sind in der Bildgebung immer notwendig, um einen Hemispasmus facialis darzustellen. Es zeigen sich im Bild typischerweise Schlingen der Arteria inferior anterior cerebelli (AICA) oder der Arteria inferior posterior cerebelli (PICA), die den Gesichtsnerv oder den Hirnstamm direkt unterhalb des Gesichtsnervs berühren.
Das MRI dient auch dazu, andere mögliche Ursachen für die Spasmen auszuschliessen.
Welche Therapiemöglichkeiten gibt es?
Wenn ein Hemispasmus facialis unbehandelt bleibt, gibt es nur sehr selten eine Besserung der Symptome. Je nach Schwere der Symptome und Grad der Beeinträchtigung kann der Hemispasmus facialis symptomatisch oder kausal behandelt werden.
Medikamentöse Therapie
Zu Beginn der Behandlung werden Carbamazepin, Clonazepam, Baclofen oder Gabapentin zur Bekämpfung der Symptome eingesetzt. Der Erfolg ist meist gering oder nicht lange anhaltend. Diese Medikamente sind deshalb nur zur Behandlung von sehr leichten Formen geeignet *. Häufig zeigen sich ausserdem Abgeschlagenheit und Müdigkeit unter der Medikation.
Injektion von Botulinumtoxin
Die Injektion von Botulinumtoxin in die Gesichtsmuskulatur führt zunächst in 90 % der Fälle zu einer Linderung der Beschwerden. In 10–20 % der Fälle kann es allerdings zu vorübergehenden Nebenwirkungen wie Doppelbildern, herabhängenden Augenlidern (Ptosis) oder Gesichtslähmungen (Facialisparese) kommen. Die Wirkungsdauer der Spritze beträgt 3–4 Monate. Die Injektion von Botulinumtoxin kann zwar wiederholt werden, verliert jedoch über die Zeit immer mehr an Wirkung. Diese Therapie führt nicht zur Heilung, sondern muss dauerhaft fortgesetzt werden.
Operation: die Therapie mit 90%iger Heilungschance
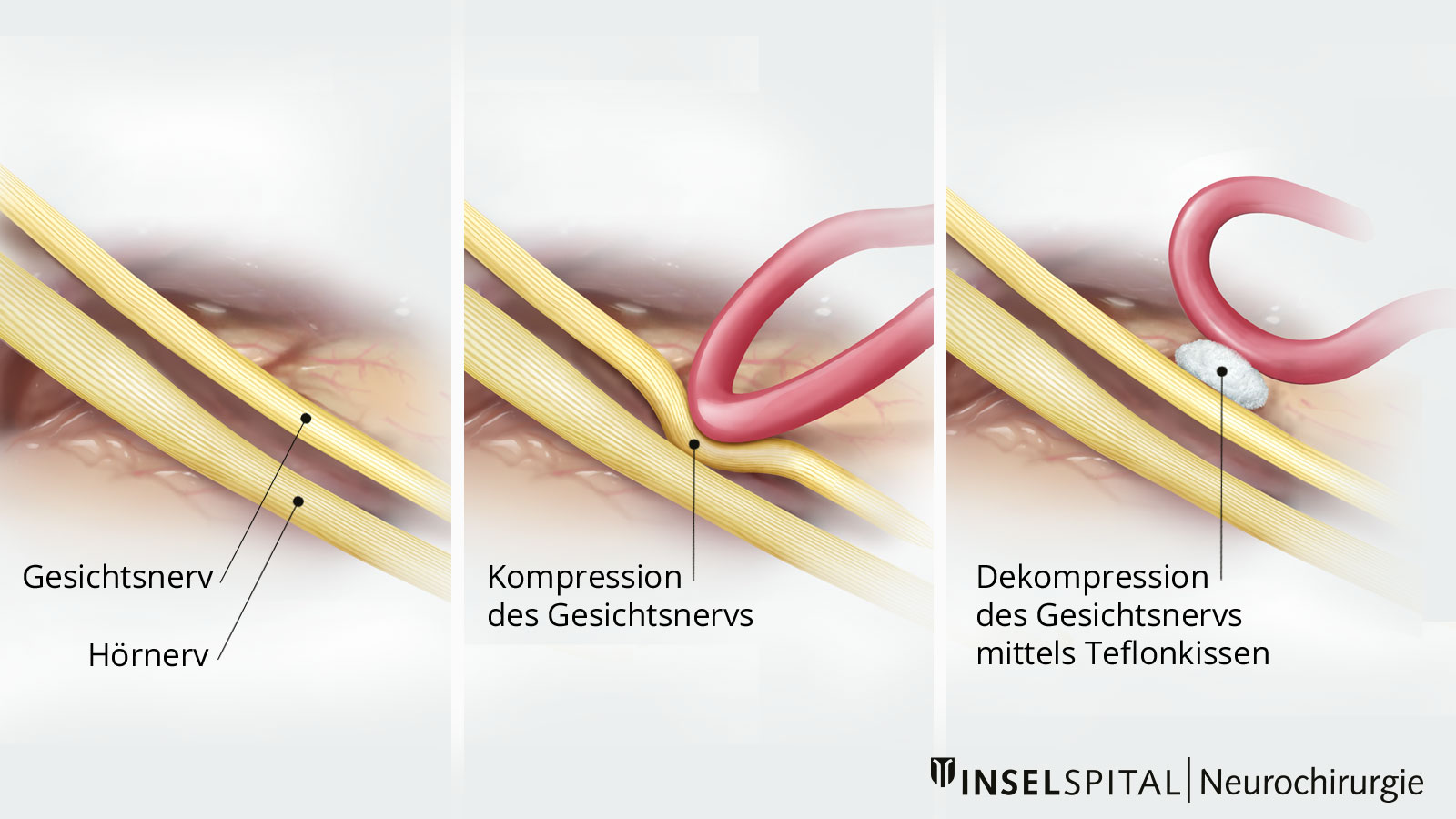
Die Operation ist aktuell die einzige Möglichkeit für eine länger andauernde Besserung oder Heilung. Sie ist von der Technik her ähnlich wie die mikrovaskuläre Dekompression bei einer Trigeminusneuralgie. Im Prinzip wird bei der OP die pulsierende Arterie (seltener auch Vene) unter hoher mikroskopischer Vergrösserung vom Gesichtsnerv gelöst und gering verlagert, so dass sie keinen Kontakt mehr zum Nerv hat. Zwischen Arterie und Nerv wird anschliessend ein Teflonstreifen eingelegt, damit das Blutgefäss nicht wieder zurückrutscht und den Nerv erneut reizt.
Wichtig ist dabei vor allem, dass die Operation mit den höchsten Sicherheitsstandards unter Einsatz spezieller Monitoring-Techniken durchgeführt wird. Dabei werden die Nervenleitung und Erregbarkeit des Gesichtsnervs überwacht. Mit Hilfe dieser Techniken können die Präparation und die Verlagerung der Gefässschlinge genau geleitet und das Ergebnis der Operation vorhergesagt werden. In dem Moment, in dem der Chirurg die ursächliche Gefässschlinge vom überreizten Nerv wegbewegt, verschwindet das sogenannte «lateral spread», die Übererregbarkeit des Nervus facialis.
Erfolg der Operation
Die Erfolgsrate ist hoch. Die Besserung tritt meist schon 2–3 Tage nach der Operation ein, teilweise aber auch erst Tage bis Wochen nach dem Eingriff.
6 Monate nach der Operation sind 80–90 % der Patienten beschwerdefrei oder zeigen eine Reduktion der Spasmen um über 90 %.
Bei 5–10 % der Patienten tritt nur eine partielle Besserung ein und bei 5–10 % der Patienten bringt die Operation keine nennenswerte Verbesserung der Symptome.
Weiterhin kann es bei 10 % der Patienten mit zunächst guten Operationsergebnissen zu einem Rezidiv, also einem Wiederauftreten der Symptome kommen.
In einer Metastudie, die 22 Studien und Daten von insgesamt 5 685 Patienten erfasst, galten 91,1 % aller Patienten nach einer mittleren Beobachtungsdauer von fast 3 Jahren als geheilt. Rezidive traten nur bei 2,4 % der primär erfolgreich operierten Patienten auf *, *. Tritt zunächst kein Erfolg ein, sollte geprüft werden, ob eine erneute Operation möglich ist, da es zum Rezidiv des neurovaskulären Konflikts durch Verschiebung der Arterie kommen kann.
Komplikationsrate der Operation
Die Komplikationsrate beträgt 3 % für einen Hörverlust auf der operierten Seite, 2 % für Schwindel und weniger als 0,5 % für eine lebensgefährliche Komplikation wie eine Nachblutung oder einen Hirnschlag.
In 3–5 % der Fälle ist eine verzögerte Lähmung der Gesichtsmuskulatur (Facialisparese) zu beobachten, die etwa 1–2 Wochen nach der Operation auftritt und sich in fast allen Fällen wieder komplett zurückbildet. Eine anhaltende Facialisparese wurde in der erwähnten Metastudie nur in 0,9 % aller Fälle beschrieben *.
Referenzen
-
Rosenstengel C, Matthes M, Baldauf J, Fleck S, Schroeder H. Hemifacial Spasm. Deutsches Aerzteblatt Online. 2012;.
-
Nilsen B, Le K, Dietrichs E. Prevalence of hemifacial spasm in Oslo, Norway. Neurology. 2004;63(8):1532-1533.
-
Raabe A, Jaiimsin A, Seifert V, Beck J. Use of a strip-clip technique to maintain transposition of a vertebral artery in microvascular decompression surgery. Acta Neurochirurgica. 2011;153(12):2393-2395.
-
Miller L, Miller V. Safety and effectiveness of microvascular decompression for treatment of hemifacial spasm: a systematic review. British Journal of Neurosurgery. 2011;26(4):438-444.