Unser Gehirn ist auf eine ausreichende und kontinuierliche Durchblutung angewiesen. Es benötigt für seine normale Funktion ca. 20 % des gesamten Schlagvolumen des Herzens. Kommt es aufgrund einer Gefässerkrankung zu einer verminderten Durchblutung im Gehirn, einer sogenannten zerebralen Durchblutungsstörung oder Hypoperfusion, kann es zu einem Schlaganfall kommen. Häufige Ursache sind Verengungen der hirnversorgenden Arterien durch arteriosklerotische Ablagerungen. Werden bestimmte diagnostische Kriterien erfüllt, kann die Durchblutungsstörung operativ behandelt werden.
Wie funktioniert die Blutversorgung des Gehirns?
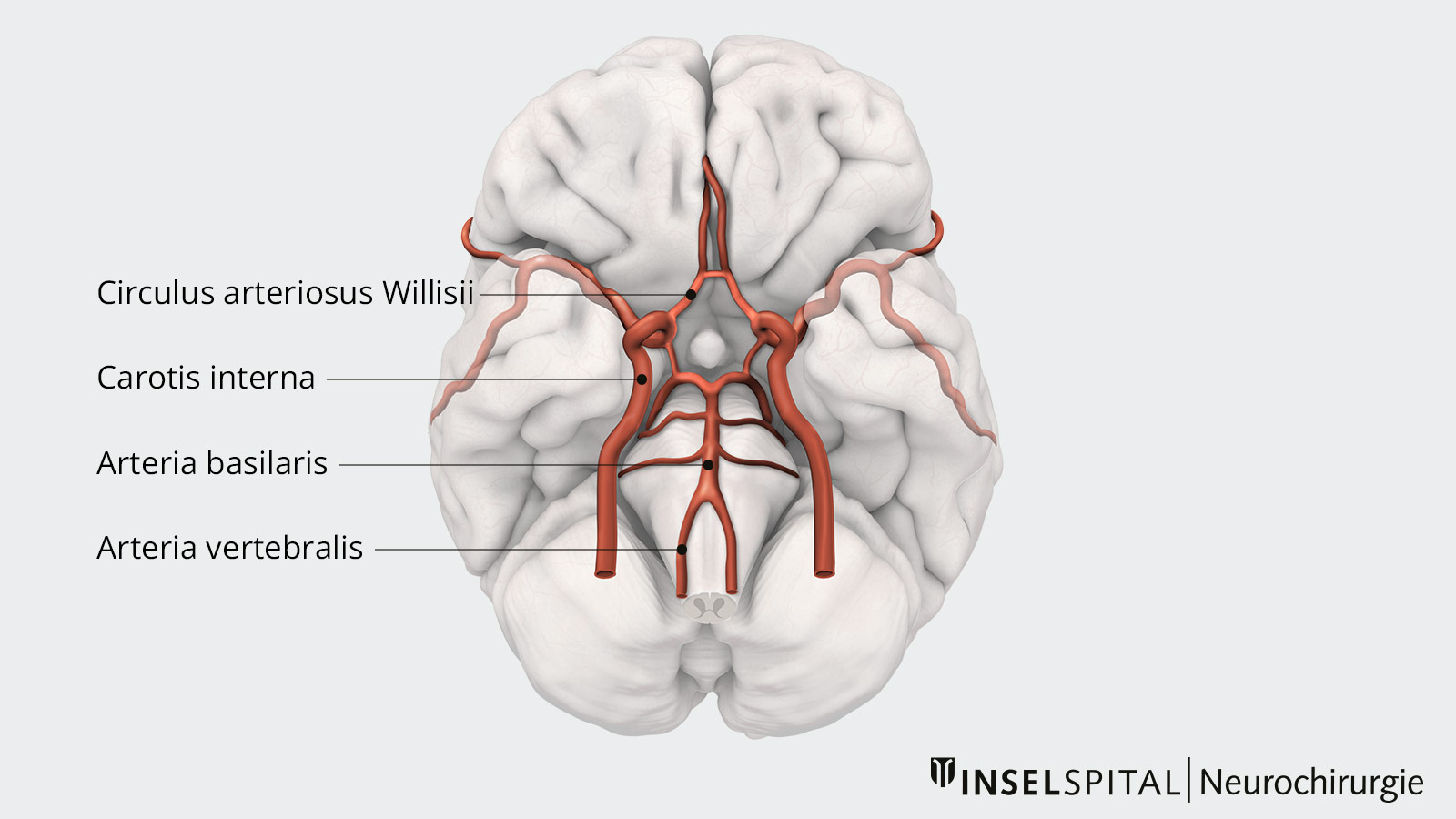
Das Gehirn wird durch jeweils zwei paarige Arterien (links und rechts) mit Blut versorgt: die Arteria carotis interna (innere Kopfarterie) für die Versorgung des vorderen Teils des Gehirns und die Arteria vertebralis (Wirbelarterie) für die posteriore Versorgung. Nach Eintritt in den Schädelknochen verbinden sich die rechte und linke Arteria vertebralis zu einer einzigen Arterie, der Arteria basilaris. An der Basis des Gehirns bilden diese Gefässe über Querverbindungen einen Gefässkreis, den sogenannten Circulus arteriosus Willisii. Trotz dieses Circulus versorgt jedes dieser Gefässe führend einen bestimmten Teil des Gehirns mit Blut.
Was sind Durchblutungsstörungen des Gehirns?
Zerebrale Durchblutungsstörungen entstehen, wenn das Gehirn nicht mehr ausreichend mit Blut versorgt werden kann. Die Ursachen dafür sind vielfältig. So können Einschränkungen des Blutflusses durch Gefässverengung (Stenose), Gerinnselbildung (Thrombose), Verschluss (Embolie) oder Riss eines Blutgefässes (Blutung) entstehen.
Zu den typischen Risikofaktoren für atherosklerotische Gefässverengungen zählen Rauchen, Bluthochdruck, erhöhte Blutfettwerte und Diabetes mellitus. Seltenere Ursachen für eine Durchblutungsstörung sind Erkrankungen, wie beispielsweise die Moyamoya-Erkrankung.
Die Therapie von Durchblutungsstörungen besteht häufig aus einer optimalen Behandlung der Risikofaktoren oder einer endovaskulären Therapie. Jedoch sind vor allem die Karotisstenose, aber auch andere Durchblutungsstörungen chirurgisch therapierbar.
Bei Durchblutungsstörungen, die innerhalb des Schädels ihren Ursprung haben und nicht endovaskulär therapierbar sind, muss ein zerebraler Bypass in Erwägung gezogen werden. Für eine erfolgreiche Therapie ist es unabdingbar, die Patienten entsprechend dem Schweregrad ihrer Durchblutungsstörung zu klassifizieren.
Wie werden zerebrale Durchblutungsstörungen eingeteilt?
Man unterscheidet 3 Phasen der hämodynamischen Einschränkung:
Phase I
Während der ersten Phase wirkt der Körper der Minderdurchblutung des Gehirns entgegen, indem er die Gefässe weitet und so das transportierte Blutvolumen erhöht. Die zerebrale Autoregulation – die Blutflusskontrolle im Gehirn – wird maximal ausgeschöpft.
Phase II
In der zweiten Phase reicht die Weitstellung der Gefässe nicht mehr aus, um der Minderdurchblutung entgegenzuwirken. Es wird dem Blut mehr Sauerstoff entzogen. Man spricht medizinisch von einer erhöhten Sauerstoffextraktion. Der zerebrale Metabolismus kann jedoch noch aufrechterhalten werden.
Phase III
In der letzten Phase reichen sowohl die Weitstellung der Gefässe als auch die Erhöhung der Sauerstoffentnahme aus dem Blut nicht mehr aus. Der zerebrale Metabolismus kann nicht mehr aufrechterhalten werden. Es kommt zum Schlaganfall.
Wie wird eine zerebrale Durchblutungsstörung diagnostiziert?
Je nach Lokalisation der Minderdurchblutung, den Symptomen des Patienten und der Phase der Einschränkung kommen verschiedene Untersuchungen in Betracht. Die Art der Untersuchung hängt massgeblich von der Fragestellung ab. So können mit einem Xenon-CT, dem transkraniellen Doppler (TCD), der Einzelphotonen-Emissionscomputertomografie (SPECT) oder der Magnetresonanztomografie (MRT bzw. MRI von engl. Magnetic Resonance Imaging) die zerebrale Autoregulation bestimmt werden (Phase I). Die Rate des entnommenen Sauerstoffs kann im Rahmen einer Positronen-Emissions-Tomografie (PET) bestimmt werden (Phase II). Bei der Positronen-Emissions-Tomografie (PET) handelt es sich um ein bildgebendes Diagnoseverfahren, das krankhafte Veränderungen effektiv darstellen kann. Ende 2020 wurde der weltweit schnellste PET-CT-Scanner in der Universitätsklinik für Nuklearmedizin des Inselspitals in Betrieb genommen. Dieser Scanner der allerneuesten Technologie ermöglicht eine exzellente Untersuchungsqualität bei kürzeren Untersuchungszeiten und reduzierter Strahlenbelastung für unsere Patienten.
Wie wird eine zerebrale Durchblutungsstörung behandelt?
Als chirurgisches Verfahren bei intrazerebralen Gefässstenosen steht ein extrakranieller-intrakranieller Bypass zur Verfügung. Hierbei wird ein extrakranielles Gefäss über eine Schädeleröffnung mit einem Gefäss des Gehirns verbunden (Bypass). Auf diese Weise kann ein verengtes Gefäss überbrückt und die Durchblutung des Gehirns verbessert werden.
Prinzipiell muss zwischen Bypässen unterschieden werden, welche die Blutversorgung in einem bestimmten Hirnareal unterstützen, und Bypässen, die die Blutversorgung komplett übernehmen. Bei Bypässen, die die Blutversorgung unterstützen sollen, ist ein geringerer Blutfluss ausreichend. In diesen Fällen spricht man von einem Standard-flow-Bypass. Müssen grössere Blutflüsse erreicht oder die ganze Blutversorgung ersetzt werden, ist die Anlage eines Intermediate-flow- oder High-flow-Bypasses notwendig.
Type I Standard-flow-Bypass
Für einen Standard-flow-Bypass wird eine Arterie der Kopfhaut, z. B. die Arteria temporalis superficialis, operativ mit einer Hirnarterie, in der Regel der Arteria cerebri media, verbunden. Die Blutmenge, die über diesen Bypass transportiert wird, kann 20–70 ml/min betragen. Die 5-Jahres-Offenheitsrate dieses Bypasses liegt bei ca. 95 %.
Type II Intermediate-flow-Bypass
Für einen Intermediate-flow-Bypass wird eine Arterie des Arms, meist die Arteria radialis, entnommen und am Hals mit der Arteria carotis externa verbunden. Das Gefäss wird dann unter der Haut bis zum Kopf entlanggeführt (getunnelt) und mit einem grösseren, etwas tiefer liegenden Ast, beispielsweise der Arteria cerebri media, verbunden. Über einen Intermediate-flow-Bypass können ca. 60–100 ml/min transportiert werden. Die 5-Jahres-Offenheitsrate liegt für diesen Bypass bei ca. 90–95 %.
Type III High-flow-Bypass
Bei einem High-flow-Bypass wird eine grosskalibrige Beinvene wie die Vena saphena entnommen und ähnlich wie beim Intermediate-flow-Bypass am Hals mit der Arteria carotis interna oder auch der Arteria carotis communis verbunden und dann zum Schädel geführt. Hier erfolgt in der Regel eine Verbindung in der Tiefe des Gehirns mit dem Hauptast der Arteria cerebri media. Über einen High-flow-Bypass können ca. 100–200 ml/min transportiert werden. Die 5-Jahres-Offenheitsrate liegt bei ca. 80–85 %.
Weitere Indikationen für einen zerebralen Bypass
Neben der zerebralen Durchblutungsstörung können auch andere Erkrankungen die Anlage eines Bypasses notwendig machen. Dazu gehören insbesondere komplexe und grosse Aneurysmen oder auch Tumoren der Schädelbasis. Komplexe Aneurysmen können in seltenen Fällen auch nur durch ihre Isolation aus dem Blutkreislauf behandelt werden. Hierfür muss das aneurysmatragende Gefäss verschlossen werden. Daraus resultiert eine Minderdurchblutung, die einen Bypass notwendig macht, um den reduzierten Blutfluss zu ersetzen. Eine ähnliche Situation kann durch einen Tumor entstehen, der eine Hirnarterie umwächst und einengt.
