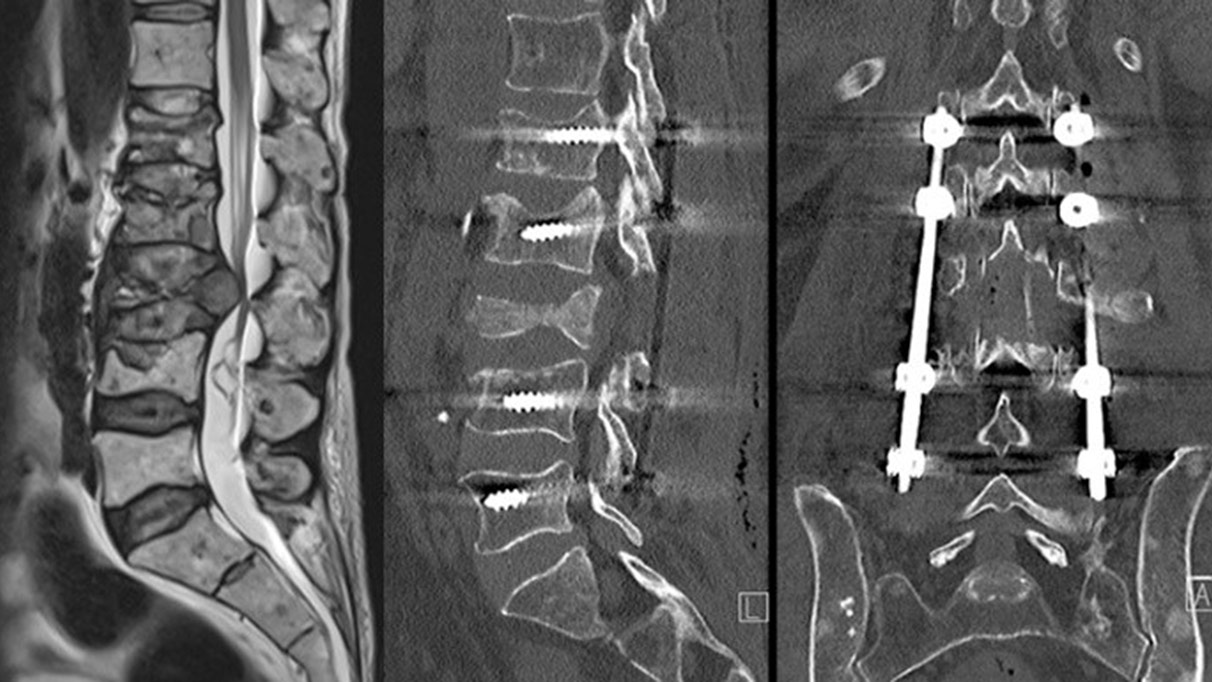
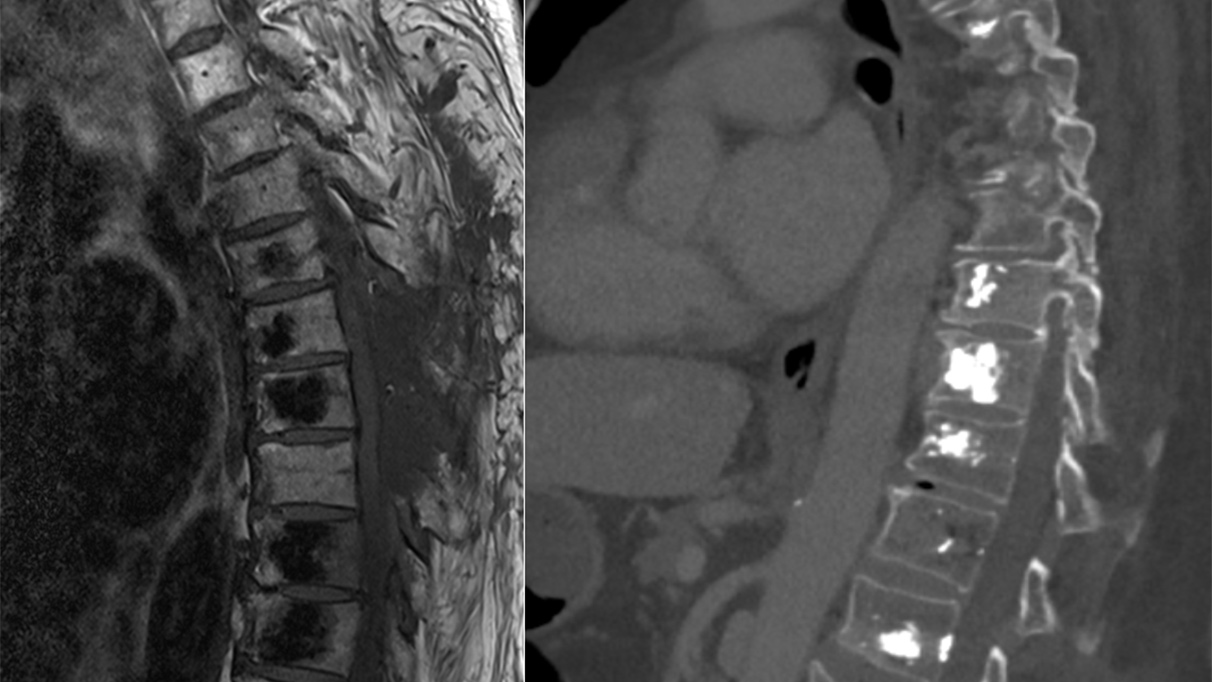
Bei der Mehrheit der Wirbelsäulentumoren handelt es sich um Metastasen von Tumoren ausserhalb der Wirbelsäule. Bis zu 10 % der Krebspatienten entwickelen im Laufe ihrer Krebserkrankung Wirbelsäulenmetastasen. Zu den häufigsten Primärtumoren zählen Brust-, Prostata- und Bronchialkarzinome. Symptomatisch werden Wirbelmetastasen häufig durch Schmerzen im Bereich der Wirbelsäule, eventuell mit Ausstrahlung in Arme, Thorax oder Beine. Aufgrund der begrenzten Raumverhältnisse in der Wirbelsäule können Metastasen bei zunehmenden Wachstum zu rasch fortschreitenden neurologischen Defiziten bis hin zum Querschnittsyndrom führen.
Wie häufig sind Wirbelmetastasen?
Aufgrund der immer besseren Prognose von Krebspatienten werden auch immer häufiger Metastasen in der Wirbelsäule diagnostiziert. Sie treten mittlerweile bei 10 % aller Karzinompatienten auf. Männer sind etwas mehr betroffen als Frauen. Die Diagnose wird meistens bei Patienten im mittleren Alter gestellt (40–65 Jahre). Im Kindesalter sind Metastasen sehr selten. Hier kommen häufiger intramedulläre Tumoren vor, bei denen es sich meist um hirneigene Tumoren handelt.
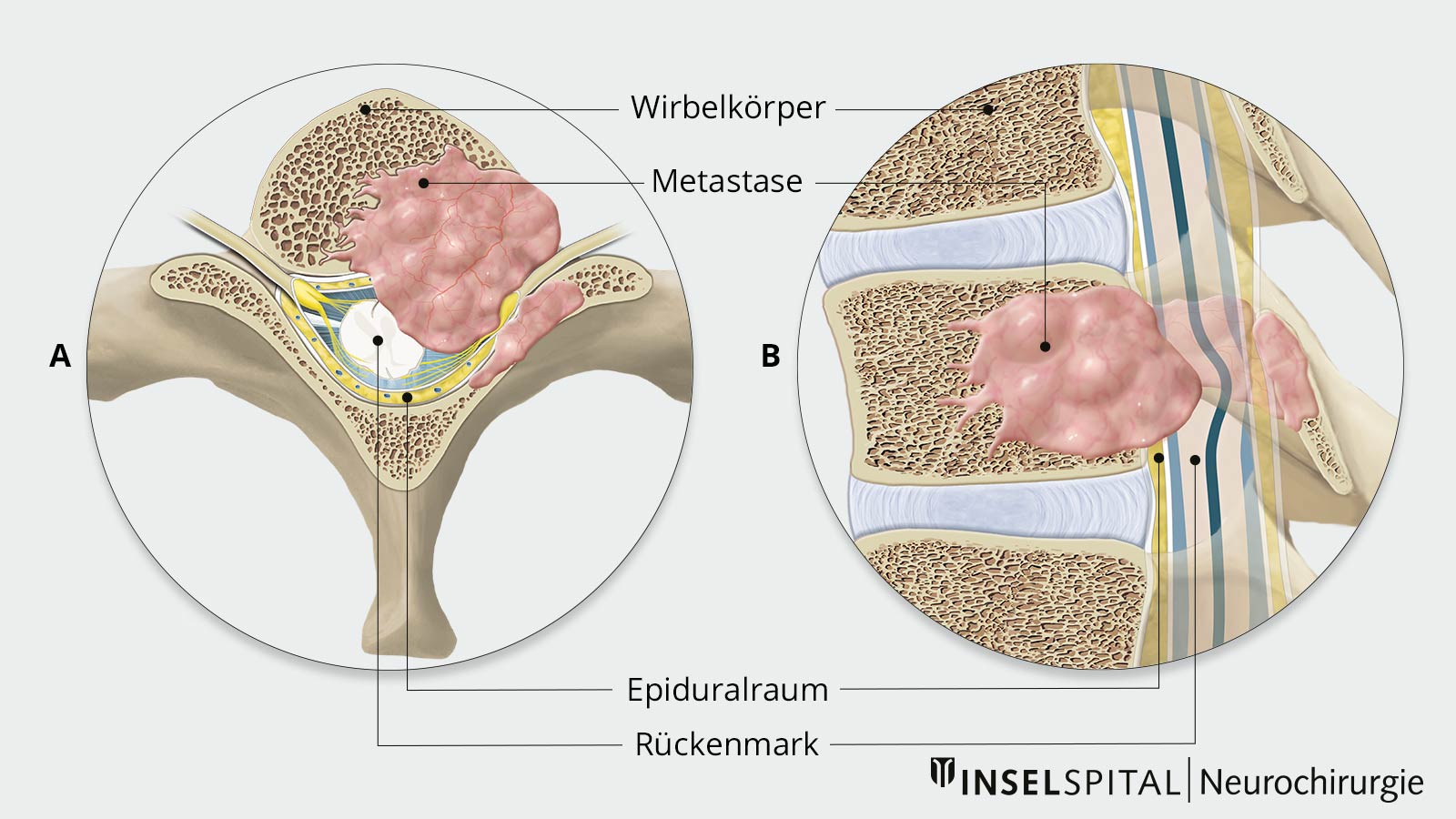
Nach der Leber und der Lunge ist der Knochen der dritthäufigste Metastasierungsort, wobei 2/3 dieser Knochenmetastasen die Wirbelsäule betreffen *. Dabei kommt es meist über den Blutkreislauf zu einer Metastasierung in die Wirbelsäule. Dort werden normalerweise zunächst die Wirbelkörper befallen. Mit fortlaufendem Wachstum der Metastasen von transpedikulär nach epidural wird aber auch immer stärker das Rückenmark bedrängt. Eine Manifestation primär lateral oder dorsal des Rückenmarks findet deutlich seltener statt. Die allermeisten Metastasen der Wirbelsäule wachsen nicht in die Dura, so dass es lediglich in 2–4 % der Fälle zu einer intraduralen und nur in 1–2 % der Fälle zu einer intramedullären Ausbreitung kommt *.
Grundsätzlich kann jede Art einer malignen Tumorerkrankung zu Metastasen in der Wirbelsäule führen. Besonders häufig, etwa bei 80 % der Patienten, treten jedoch Lungen-, Brust-, Gastrointestinal-, Prostata-, Nierenzellkarzinome oder Lymphome auf *.
Metastasen in der Wirbelsäule können auch zur Erstdiagnose eines Karzinoms führen (in 5–10 % aller Fälle). Proportional zur Länge der zervikalen, thorakalen und lumbalen Segmente ist die Brustwirbelsäule (thorakale Wirbelsäule) mit 50–60 % der Fälle am häufigsten betroffen (meist BWK 4–BWK 7). Anzumerken ist dabei, dass es beim Prostatakarzinom mehrheitlich zu Metastasen in der Lendenwirbelsäule (lumbale Wirbelsäule) kommt. Bei über der Hälfte der Patienten mit Wirbelmetastasen sind mehrere Höhen der Wirbelsäule betroffen und bei 10–38 % der Patienten kommt es zu einer Metastasierung in verschiedene, nicht benachbarte Segmente.
Wie werden Wirbelmetastasen eingeteilt?
Spinale Tumoren lassen sich nach ihrer Lokalisation in drei Gruppen unterteilen:
- Extradurale Tumoren bilden mit 55 % die Mehrheit und wachsen im Epiduralraum oder im Bereich des Wirbelkörpers (z. B. Metastasen)
- Intradurale, extramedulläre Tumoren bilden die zweitgrösste Gruppe (40 %) mit Entstehung im Bereich der Leptomeningen oder der Nervenwurzeln (z. B. Meningeome, Neurinome)
- Intradurale, intramedulläre Tumoren sind deutlich seltener und wachsen innerhalb des Rückenmarks (z. B. Ependymome, Gliome)
Welche Symptome treten bei Wirbelmetastasen auf?
Wirbelsäulenmetastasen können Symptome verursachen, wenn sie Druck auf Nervenwurzeln und das Myelon, einem Nervenstrang im Wirbelkanal, der wichtige motorische und sensorische Nervenbahnen enthält, ausüben. Grundsätzlich haben Wirbelsäulenmetastasen eine relativ lange Latenz. Vom Einsetzen der ersten Symptome bis zur Diagnose vergehen durchschnittlich 2 Monate. Zu Beginn klagen die Patienten meistens über hartnäckige, therapieresistente Schmerzen ohne erkennbare Ursache, die vorwiegend nachts auftreten. Es handelt sich mit 95 % um das mit Abstand häufigste Symptom.
Man unterscheidet folgende Schmerzen:
- Lokalschmerz, dieser tritt meist im betroffenen Wirbelsäulensegment auf und nimmt im Liegen (besonders nachts) zu
- radikulärer Schmerz, er strahlt von der betroffenen Nervenwurzel bis in das Versorgungsgebiet des Nervs aus, z. B. gürtelförmig in den Brustkorb, in Arme oder Beine. Dieser Schmerz besitzt einen scharfen, elektrisierenden Charakter.
Motorische und autonome Funktionseinschränkungen sind die zweithäufigsten Symptome. 85 % der Patienten mit Wirbelmetastasen sind davon betroffen. Dabei kommt es zu einer Kraftminderung in den Beinen und/oder Armen, die bis zu einer vollständigen Lähmung reichen kann. 76 % der Patienten leiden bei Diagnosestellung bereits unter einer motorischen Schwäche. 15 % sind sogar von einer Querschnittlähmung betroffen. Davon werden nach der Therapie nur weniger als 5 % wieder laufen können.
Hinzu kommen oftmals autonome Störungen wie Blasenentleerungsstörungen, Mastdarmfunktionsstörungen und Impotenz. Diese Symptome sind deutliche Hinweise auf eine ausgeprägte Kompression des Rückenmarks. Hierzu zählen auch Sensibilitätsstörungen, die sich in Form von Missempfindungen und Taubheitsgefühlen (Anästhesie, Hypästhesie oder Parästhesie) äussern können. Dabei kann insbesondere bei Manifestation im Hals- oder Brustbereich das Niveau der sensorischen Störung bereits auf die betroffene Höhe in der Wirbelsäule hinweisen.
Des Weiteren kann es durch das destruktive Wachstum der Metastasen zu tumorbedingten Frakturen der Wirbelkörper kommen. Eine mögliche Folge ist die Kompression des Rückenmarks, die innerhalb weniger Stunden zu einer rasch aufsteigenden Querschnittlähmung führen kann. Durch die Zerstörung des Knochens kommt es ausserdem zu einem erhöhten Kalziumspiegel im Blut, der sogenannten Hyperkalzämie. Diese kann neben Symptomen wie schneller Ermüdbarkeit, Muskelschwäche und Konzentrationsstörungen auch zahlreiche internistische Probleme (wie Obstipation, Pankreatitis, Niereninsuffizienz, Herzrhythmusstörungen bis hin zum Koma) nach sich ziehen.
Patienten, die aufgrund einer bösartigen Vorerkrankung zur Risikogruppe für Wirbelmetastasen gehören, sollten daher bei Auftreten von Symptomen zeitnah ihren behandelnden Arzt konsultieren. Denn je schwerer die neurologischen Störungen sind, desto geringer ist die Wahrscheinlichkeit für eine komplette Heilung durch die Behandlung.
Mit Hilfe der Brice-McKissock-Klassifikation wird der Schweregrad der klinischen Symptome bestimmt und eingeteilt.
| Grad der Störung | Beschreibung | |
|---|---|---|
| 1 | gering | Patient kann laufen. |
| 2 | moderat | Patient kann die Beine bewegen, jedoch nicht gegen die Schwerkraft. |
| 3 | schwerwiegend | geringe motorische und sensorische Restfunktionen. |
| 4 | komplett | keine motorischen und sensorischen Funktionen mehr vorhanden, die Spannung des Schliessmuskels ist erloschen. |
Wie werden Wirbelmetastasen diagnostiziert?
Wenn entsprechende Symptome vorliegen, erfolgt zunächst eine neurologische Untersuchung, um den Verdacht auf Wirbelsäulenmetastasen zu bestätigen. Erhärtet sich dabei der Verdacht, muss eine Bildgebung erfolgen:
Magnetresonanztomografie
Die Magnetresonanztomografie (MRT oder MRI von engl. Magnetic Resonance Imaging) verwendet ein Magnetfeld, um die Weichteilverhältnisse detailliert darzustellen. Sie bietet die Möglichkeit, Wirbelsäulenmetastasen von anderen Erkrankungen der Wirbelsäule abzugrenzen. Die Untersuchung wird mit Kontrastmittel durchgeführt.
Computertomografie
Die Computertomografie (CT) ist eine in vielen Fällen rasch durchführbare Bildgebung. Sie zeigt detailliert die Knochenstrukturen. Für die Darstellung von Wirbelsäulenmetastasen ist sie nicht so sensitiv wie ein MRI. Die Untersuchung wird mit Röntgenstrahlen und ergänzend meist mit einem Kontrastmittel zur besseren Darstellung des Tumors durchgeführt.
Positronen-Emissions-Tomografie
Eine Positronen-Emissions-Tomografie (PET) ist eine Ganzkörper-Screening-Methode aus der Nuklearmedizin, um bei Patienten mit bekanntem Karzinom, Metastasen nachzuweisen. Die Sensitivität ist hoch, aber die bildmorphologische Detaildarstellung ist gering. Ende 2020 wurde der weltweit schnellste PET-CT-Scanner in der Universitätsklinik für Nuklearmedizin des Inselspitals in Betrieb genommen. Dieser Scanner der allerneuesten Technologie ermöglicht eine exzellente Untersuchungsqualität bei kürzeren Untersuchungszeiten und reduzierter Strahlenbelastung für unsere Patienten.
Röntgenaufnahme
Eine Röntgenaufnahme ist eine schnell und einfach durchführbare Untersuchung. Sie ist aber nicht spezifisch, so dass lediglich indirekte Zeichen einer Metastasierung wie pathologische Frakturen oder Veränderungen in der Knochenstruktur offengelegt werden können.
Digitale Subtraktionsangiografie
Eine digitale Subtraktionsangiografie (DSA) ist nur in Ausnahmefällen notwendig und wird vor allem in der Diagnostik vaskulärer Pathologien und für ihre diagnostische Abgrenzung zu Tumoren eingesetzt (z. B. bei arteriovenösen Malformationen (AVM) mit Myelopathiesignal in der MRI-Bildgebung).
Neben den entscheidenden bildgebenden Untersuchungen finden sich laborchemisch häufig eine erhöhte Aktivität der alkalischen Phosphatase, eine Hyperkalzämie sowie ein erhöhter Wert für das prostataspezifische Antigen (PSA) beim Prostatakarzinom. Für eine genaue Diagnose gilt es bei der Tumorsuche, die Tumormarker zu bestimmen. Die Liquordiagnostik bringt selten entscheidende zytologische Befunde.
Wie sieht die Therapie von Wirbelmetastasen aus?
Metastasen in der Wirbelsäule stellen eine komplexe Situation im Rahmen einer bösartigen systemischen Grunderkrankung dar. Daher erfolgt die Therapieplanung immer interdisziplinär mit den behandelnden Onkologen und Radio-Onkologen sowie den Neurochirurgen.
Einstufung der Patienten
Die Dringlichkeit der Abklärung und Behandlung richtet sich dabei nach dem jeweiligen neurologischen Status des Patienten. Hier unterscheidet man drei Gruppen:
Gruppe 1: Notfall
Symptome einer neuen oder progressiven neurologischen Störung durch eine Rückenmarkskompression. Es besteht ein hohes Risiko für eine schnelle Verschlechterung. Eine schnelle Diagnostik und Behandlung innerhalb von Stunden ist dringend erforderlich.
Gruppe 2: dringlich
Milde oder stabile Symptome einer neurologischen Störung durch eine Rückenmarkskompression sowie Anzeichen für eine Reizung oder Schädigung der Nervenwurzeln (Radikulopathie) sollten innerhalb von 24 Stunden abgeklärt und dann gegebenenfalls zeitnahe behandelt werden.
Gruppe 3: elektiv
Alleinige Rückenschmerzen ohne neurologische Störungen können ambulant innerhalb von Tagen abgeklärt und eine Behandlung planmässig durchgeführt werden.
Therapiewahl
Die Wahl der Therapie ist vom Typ des zugrundeliegenden Karzinoms, der Lokalisation, der Stabilität der Wirbelsäule, der Dauer und Ausprägung der Symptome sowie dem Allgemeinbefinden des Patienten abhängig. Bei der Entscheidung, ob eine Operation und wenn ja, welche Art von Operation notwendig ist, helfen verschiedene Klassifikationssysteme (Tomita Score, Tokuhashi Score oder Spinal Instability Neoplastic Score). Diese Einteilungen sind allerdings nicht universell anwendbar und tragen deshalb nicht immer zur Entscheidungsfindung bei. Sie sind vielmehr Orientierungshilfen bei einer im Wesentlichen interdisziplinären Entscheidungsfindung.
Das primäre Ziel der Therapie ist eine Reduzierung oder komplette Resektion des Tumors, um das Rückenmark und die betroffenen Nervenwurzeln vom Druck zu befreien und eine Schmerzlinderung zu erreichen.
Zur Wahl steht eine Kombination aus folgenden Therapieoptionen:
Medikamentöse Behandlung
Cortison hilft, die akute Schwellung und den Druck auf die Nervenstrukturen zu mindern. Dadurch können die Symptome vorübergehend verringert und Schmerzen erheblich reduziert werden.
Bisphosphonate stammen ursprünglich aus der Osteoporose-Behandlung. Sie können den weiteren Knochenabbau verhindern und ebenfalls eine Schmerzlinderung herbeiführen.
Bei manchen Tumoren kommen auch Hormonpräparate zum Einsatz.
Bestrahlung des Tumors
Durch die Bestrahlung des Tumors in unserer Universitätsklinik für Radio-Onkologie können Tumorzellen effektiv reduziert werden. Es kommen technisch verschiedene Bestrahlungsarten zum Einsatz. Sie kann als alleinige Behandlung durchgeführt oder im Anschluss an eine Operation vorgenommen werden.
Operation
Eine Operation wird notwendig, wenn es zu einer schnellen neurologischen Verschlechterung kommt, die noch nicht lange besteht. Die meist verwendete Technik zur Entlastung des Rückenmarks ist die Laminektomie, bei der Teile des knöchernen Wirbelkörpers entfernt werden. Allerdings erreicht man damit den Tumor nicht immer gut, und es wird eine weitere Instabilität der Wirbelsäule erzeugt.
Bestehen durch die Schädigung der knöchernen Strukturen eine Instabilität oder relevante Verformung, muss eine Stabilisation und Rekonstruktion der Wirbelsäulenstrukturen erfolgen. Für die Abschätzung, ob eine operative Stabilisierung notwendig ist, werden Klassifizierungssysteme wie der SINS-Score verwendet. Dabei werden unter anderem Faktoren wie Lokalisation der Metastase, Ausmass der Schädigung und Position der Wirbelkörper zueinander berücksichtigt*.
Kypho- oder Vertebroplastie
Eine Kyphoplastie oder Vertebroplastie ist eine Behandlung, die bei pathologischen Frakturen der Wirbelkörper eingesetzt wird. Bei beiden Methoden wird über einen kleinen Einschnitt Zement in den Wirbelkörper eingebracht. Bei der Kyphoplastie wird dafür ein Ballon im Wirbelkörper aufgeblasen, der eine Höhle formt, in die dann kontrolliert der Knochenzement eingefüllt wird. Diese Methode wird vor allem zur Schmerzbehandlung eingesetzt und führt bei 84 % der Betroffenen zu einer funktionellen Verbesserung.
Wie ist die Prognose bei Wirbelmetastasen?
Die Gesamtprognose ist bei Krebspatienten mit Knochenmetastasen grundsätzlich abhängig von der Prognose des Primärtumors. Vorranging für uns sind die Schmerzkontrolle, der Erhalt der Wirbelsäulenstabilität sowie das Verhindern oder zumindest die Besserung eines Querschnittsyndroms. Insgesamt gibt es zahlreiche Faktoren, die die Prognose verbessern oder verschlechtern können *.
Günstig Faktoren sind:
- keine Metastasen in anderen Organen
- eine einzelne Knochenmetastase
- Karzinome von Brust und Niere, Lymphome oder Myelome als Primärtumoren
Ungünstige Faktoren sind:
- multiple Metastasen
- pathologische Frakturen
- ein Lungenkarzinom als Primärtumor
- Ausfall neurologischer Funktionen
Auch der Status der neurologischen Funktionen vor einer Operation oder anderen Therapien bestimmt massgeblich das Ergebnis. Insbesondere die Gehfähigkeit und Schliessmuskelfunktion sind dabei von Bedeutung, so stellt ein vollständiger Verlust der Sphinkterfunktion einen ungünstigen prognostischen Faktor dar und ist in der Regel irreversibel *.
Der Ort der Metastasierung im Skelett hat zwar keinen spezifischen Einfluss auf die Prognose, bestimmt jedoch erheblich die Möglichkeiten einer chirurgischen Behandlung.
Referenzen
-
Abeloff MD, Armitage JO, Niederhuber JE, Kastan MB, McKenna WG. Abeloff’s Clinical Oncology E-Book. Elsevier Health Sciences; 2008:2592.
-
Algra PR, Heimans JJ, Valk J, Nauta JJ, Lachniet M, Van Kooten B. Do metastases in vertebrae begin in the body or the pedicles? Imaging study in 45 patients. AJR Am J Roentgenol. 1992;158:1275-1279.
-
Greenberg MS. Handbook of Neurosurgery. Thieme; 2016:1664.
-
Fisher CG, DiPaola CP, Ryken TC et al. A novel classification system for spinal instability in neoplastic disease: an evidence-based approach and expert consensus from the Spine Oncology Study Group. Spine (Phila Pa 1976). 2010;35:E1221-9.
-
Bauer HC, Wedin R. Survival after surgery for spinal and extremity metastases. Prognostication in 241 patients. Acta Orthop Scand. 1995;66:143-146.