Operationsbereich
Der Operationsbereich mit 4 hochmodernen Operationssälen ist das Herz unserer Klinik. Unser OP-Team umfasst Anästhesisten, Experten der Narkose- und Lagerungspflege sowie hochqualifizierte OP-Fachpflegende, die bei Operationen eine professionelle Assistenz gewährleisten.
Unser Status als Universitätsspital und Operationszentrum ermöglicht eine Ausstattung mit modernsten Technologien. Wir können deshalb neue Operationstechniken frühzeitig einführen und innovative intraoperative Verfahren mit der notwendigen Erfahrung bereitstellen.
Der Einzug von Computer und Navigation in den Operationssaal, die Anwendung von Mikroskop und Endoskop und die immer weiter verbesserte Bildgebung auch während eines Eingriffs erlauben eine Präzision der Operation im submillimetrischen Bereich. Funktionelle Neuronavigation, Fiber Tracking und Bahnennavigation, intraoperative Bildgebung wie Ultraschall, 5-ALA-Fluoreszenz und Indocyaningrün-Infrarot-Angiografie oder elektrophysiologische Techniken wie Mapping und SEP-/MEP-/D-Wave-Monitoring sind heute aus dem OP nicht mehr wegzudenken. Besonders die letzteren Verfahren sind für uns bei vielen Operationen unter dem Aspekt der Sicherheit unverzichtbar geworden.
Die Weiterentwicklung und Perfektionierung intraoperativer Techniken ist eine essenzielle Voraussetzung für Spitzenmedizin und ein wichtiger Forschungsschwerpunkt unserer Klinik, bei dem wir auch international anerkannt sind.
Intraoperative Bildgebung
Eine besondere Rolle spielen Verfahren zur Bilddarstellung während der Operation, wie Ultraschall, Fluoreszenztechniken, aber vor allem auch die Bilduntersuchungen wie Computertomografie (CT) oder Magnetresonanztomografie (MRT oder MRI von engl. Magnetic Resonance Imaging) durch Grossgeräte mit der besten Bildqualität. Die intraoperative Bildgebung erlaubt im Gegensatz zur subjektiven Einschätzung des Operateurs eine objektive Darstellung des Operationserfolgs und ist somit die höchste Qualitätskontrolle.
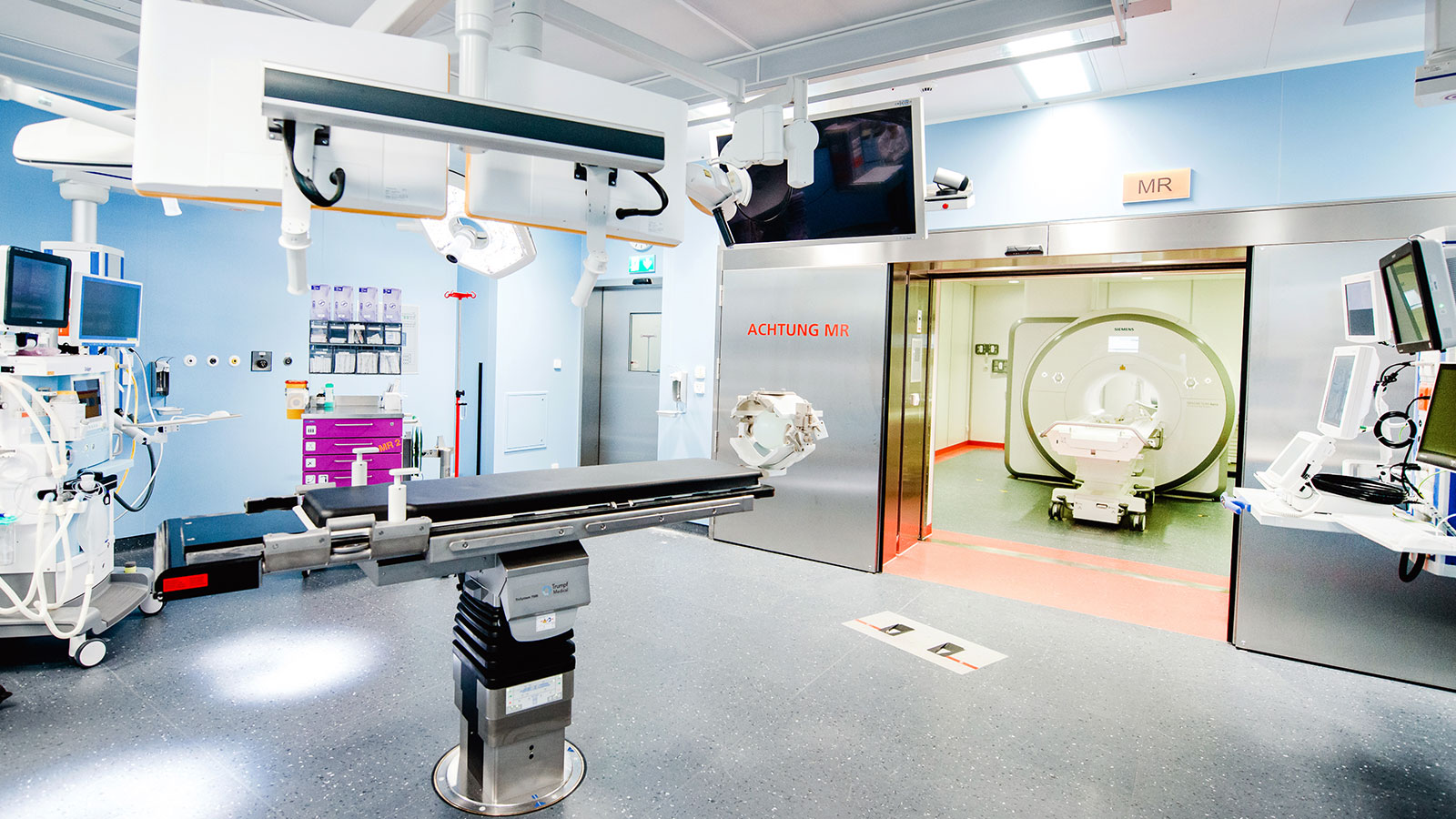
Das Inselspital-Konzept: Hochpräzisionsoperationen
Am Inselspital wurde ein Operationskonzept realisiert, dass es jedem Fachgebiet ermöglicht, eine optimale Bildgebung während der Operation durchzuführen. Dazu wurden alle 3 grossen Modalitäten verbaut: MRI, CT, und Angiografie. Diese Hochpräzisionssäle werden gemeinsam und variabel nach Bedarf genutzt. Jedes Gerät in den Operationssälen ist mit einer Navigation verknüpft. Diese Plattform wurde bewusst offen gestaltet, um der Erforschung und Entwicklung neuer innovativer Operationsverfahren Raum zu geben.
Warum ist intraoperative Bildgebung in speziellen Fällen sinnvoll?
Sowohl Tumoren als auch Funktionen im Gehirn sind für den Operateur oft nicht mit dem blossen Auge oder unter dem Operationsmikroskop sichtbar und lokalisierbar. An der Wirbelsäule werden Schnitte durchgeführt oder Cages gelegt oder Schrauben an Stellen in der Tiefe eingebracht, die für den Chirurgen nicht mehr einsehbar sind. Trotz sorgfältigster Planung kann deshalb bei einer Operation Restgewebe eines Tumors zurückbleiben oder eine Schraube oder ein Cages falsch gelegt werden. Deshalb gehört die Kontrolle mit einer Bildgebung nach der Operation oft zum Standard und kann bei einem entsprechenden Befund zur Entscheidung einer Revisionsoperation führen. Bei ausgewählten Operationen ist es sinnvoll, diese Ergebniskontrolle noch während der Operation durchzuführen, wenn eine Korrektur des Resultats noch möglich ist.
Eine Bildgebung mit dem CT, MRI oder der intraoperativen digitalen Subtraktionsangiografie wird aber nur bei den Operationen angewendet, bei denen eine gewisse Wahrscheinlichkeit eines suboptimalen Ergebnisses trotz bester Planung besteht. Diese direkte Auswirkung auf die Qualität der Operation ist nicht bei jeder Operation zu erwarten. Bildgebung noch während der Operation hilft vielmehr, die Rate von Operationen mit optimalem Ergebnis zu erhöhen.
Intraoperative Computertomografie (iCT)
Ein iCT wird zur Darstellung von knöchernen Strukturen verwendet. Dies betrifft am häufigsten Operationen an der Wirbelsäule. Dabei muss der Chirurg oft Schrauben in die biomechanisch stabilste Stelle eines einzelnen Wirbels setzen, um eine kurz- oder langstreckige Stellungskorrektur und Stabilisierung zu erreichen. Die intraoperative Bildgebung hilft, diese Schrauben optimal zu platzieren und andere Korrekturschritte zu überwachen.
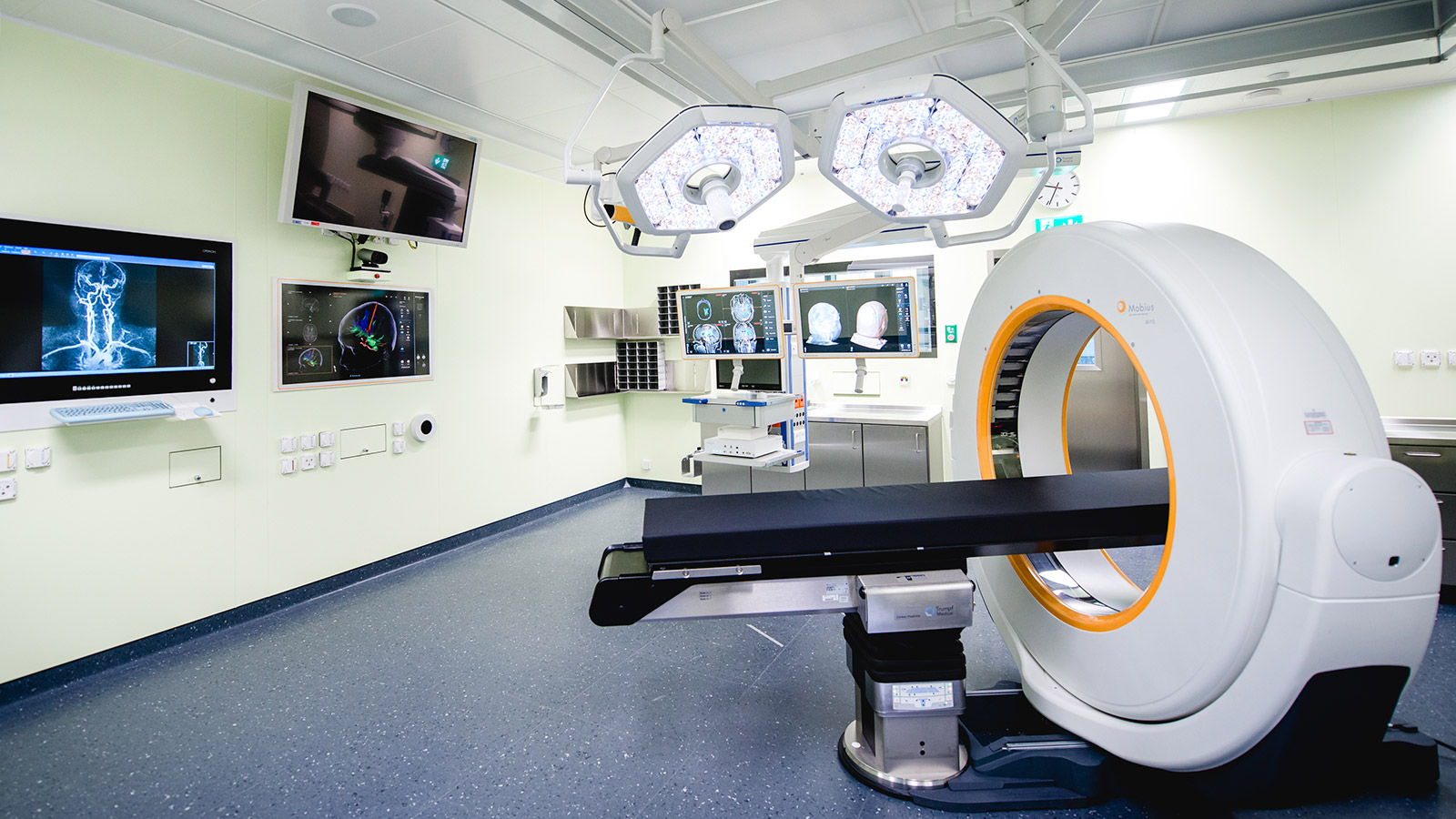
Intraoperative Magnetresonanztomografie (iMRI)
Die intraoperative MRI ist das von uns am häufigsten bei der Operation von Hirntumoren eingesetzte Verfahren. Obwohl jede Operation mit einer präzisen Vorplanung und mit Navigation durchgeführt und der Patient damit «gläsern» gemacht wird, kommt es während der Operation zu Verschiebungen von Gehirnanteilen, weil Tumorgewebe entfernt wird. So kann am Ende der Operation in der Tiefe noch Resttumor verbleiben, wenn dieser nicht sichtbar ist. Ein intraoperatives MRI dient als Echtzeitdarstellung und kann möglichen Resttumor aufspüren. Mit den aktualisierten Bildern wird der Chirurg, wiederum durch Navigation gesteuert, punktgenau an die nachzubessernde Stelle geführt.
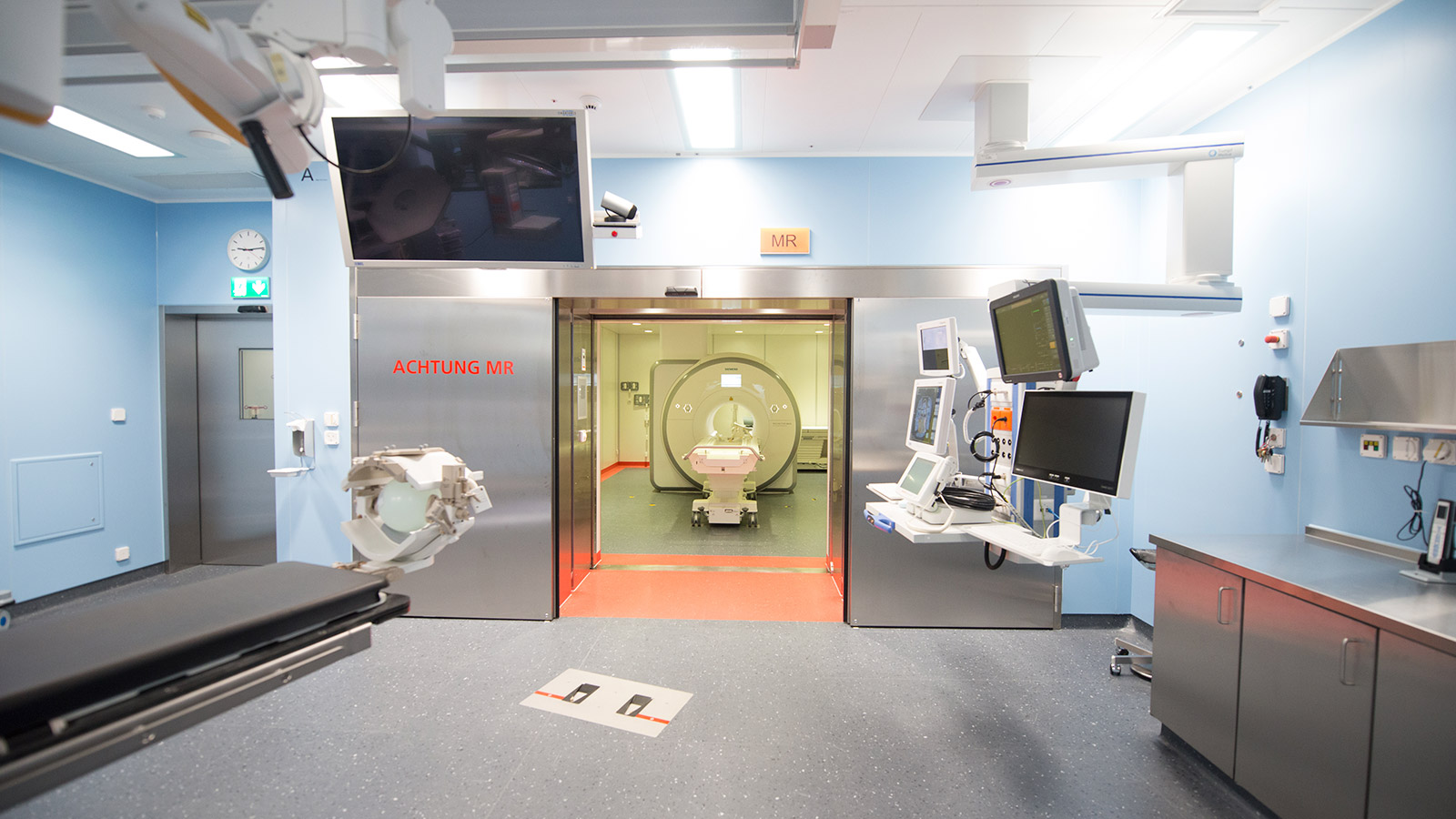
Intraoperative digitale Subtraktionsangiografie (iDSA)
Die Darstellung der Gefässe und Gefässerkrankungen mit Kontrastmittel während der Operation dient der Beurteilung, ob z. B. ein Aneurysma oder eine arteriovenöse Malformation komplett ausgeschaltet wurden und die normalen Hirngefässe unbeeinträchtigt geblieben sind. Vor allem bei komplexen Befunden führt diese Methode in 20 % der Fälle zu einer Korrektur des Clips, der das Aneurysma verschliesst. Ein OP-Saal mit iDSA wird auch als Hybrid-OP bezeichnet, weil Kardiologie und Herzchirurgie oder Neurochirurgie und Neuroradiologie jeweils gemeinsam operieren können.
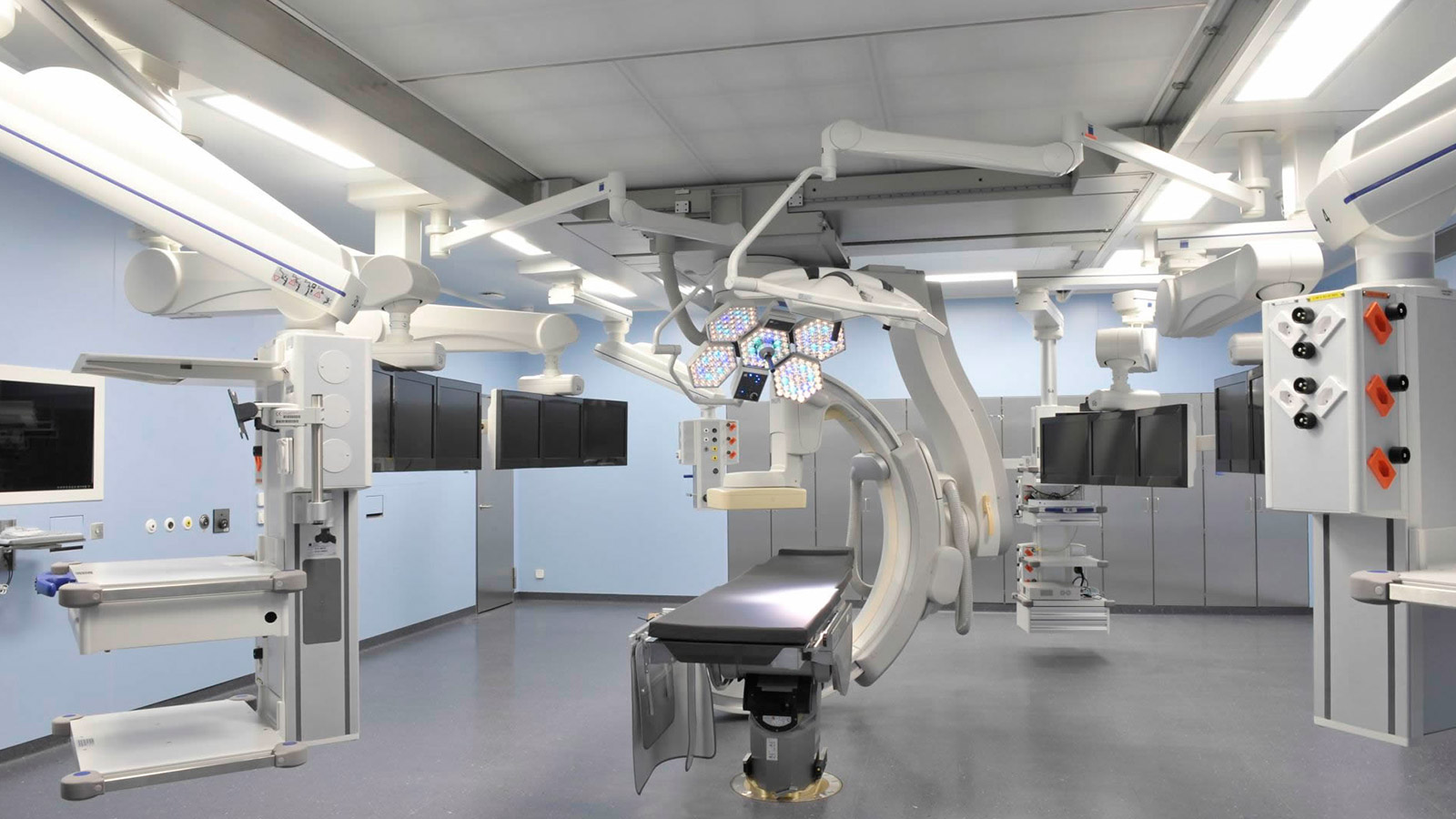
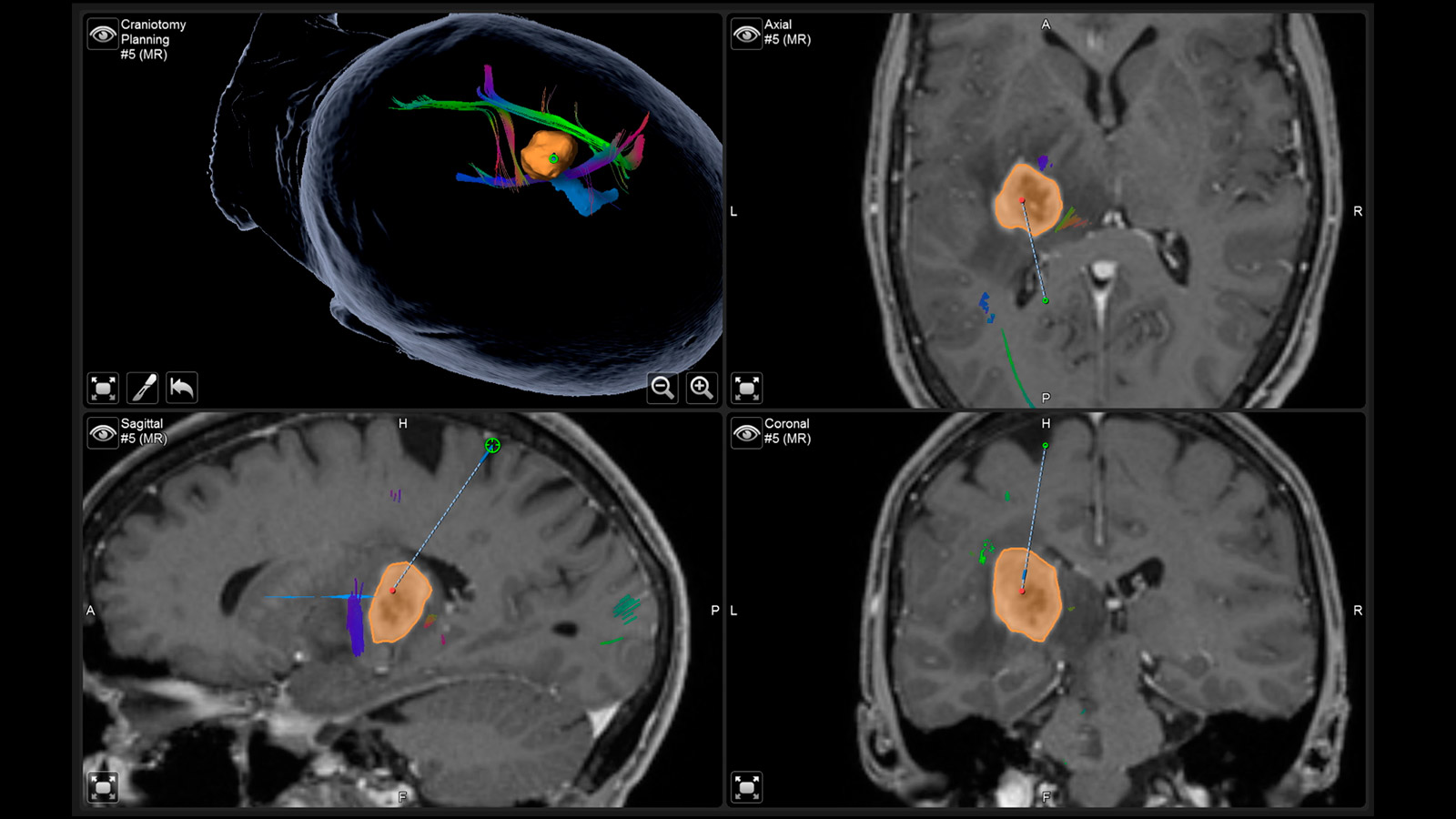
Operieren mit Neuronavigation
Die Neuronavigation ist ein computergestütztes Verfahren, das dem Neurochirurgen die präzise Planung einer Operation und die millimetergenaue Orientierung während des Eingriffs am Gehirn, der Schädelbasis oder der Wirbelsäule ermöglicht.
Operieren mit Augmented Reality
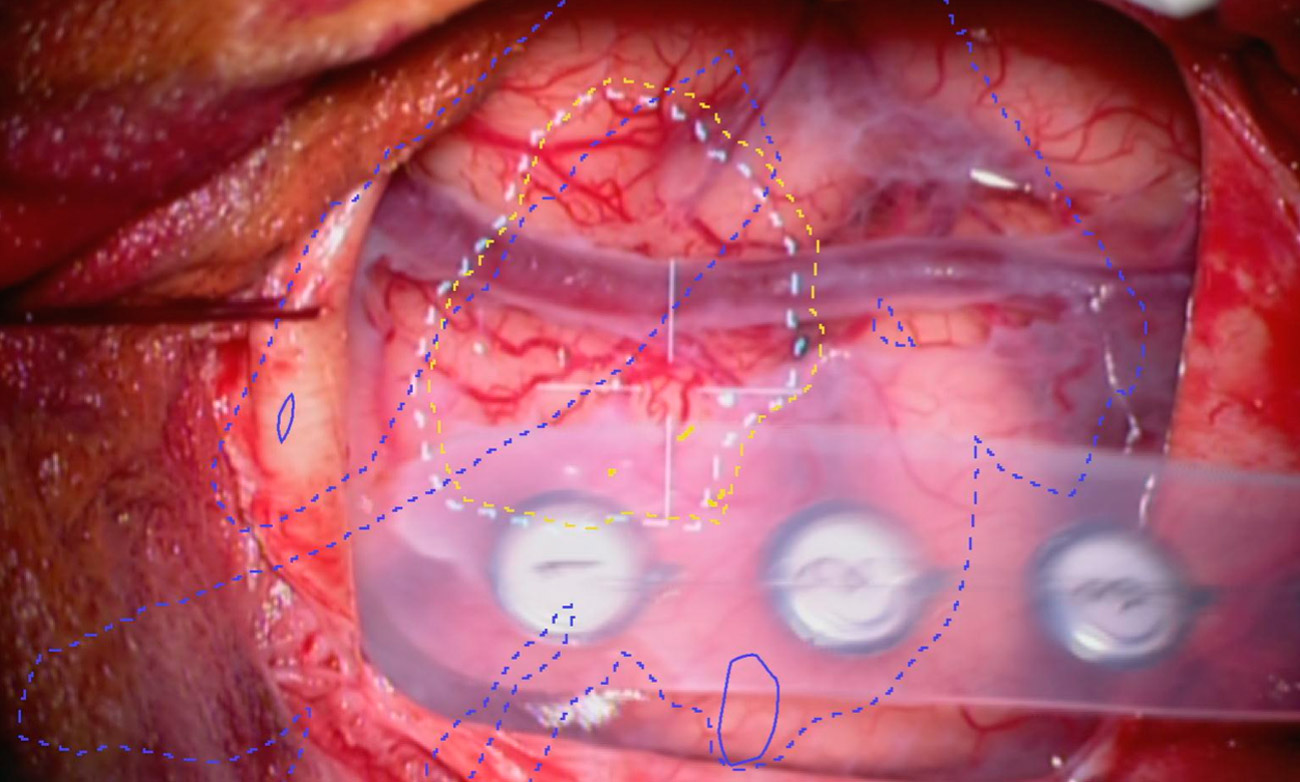
Zu den modernen und innovativen Operationstechniken, die bei uns in der Neurochirurgie verwendet und weiterentwickelt werden, gehört auch die Augmented Reality (AR). Mit Hilfe dieser computergestützten Erweiterung der Realitätswahrnehmung kann sich der Neurochirurg besser orientieren und präziser operieren.