Zwei Methoden – ein Ziel
Wir kombinieren modernste Technologie mit Expertenwissen, um die Patientensicherheit am Inselspital bei Operationen am Gehirn oder am Rückenmark nachhaltig zu erhöhen. Durch die Kombination von Überwachungsmethoden (Monitoring) und Lokalisationsmethoden (Mapping) können postoperative Defizite wie beispielsweise Lähmungserscheinungen bei unseren Patienten deutlich vermindert werden. Unsere Neurochirurgische Klinik ist ein spezialisiertes Zentrum für diese Art von Operationen.
Was ist Monitoring?
Beim Monitoring wird ein bekannter Funktionsort kontinuierlich stimuliert und gemessen, ob das Signal normal über die gesamte Bewegungsbahn weitergeleitet wird. Dafür wird eine Überwachungselektrode direkt auf dem Bewegungszentrum platziert. Darüber wird kontinuierlich mit einem Mikrostrom ein sogenannter Train-of-five-Impuls gesetzt. Dieser löst einen einzelnen Bewegungsimpuls aus, der mit einer speziellen Nadelelektrode im Ziel-Muskel empfangen wird. Auslösen des Impulses im Gehirn und Empfangen im Zielmuskel signalisieren eine intakte und funktionierende Bewegungsbahn.
Was ist Mapping?
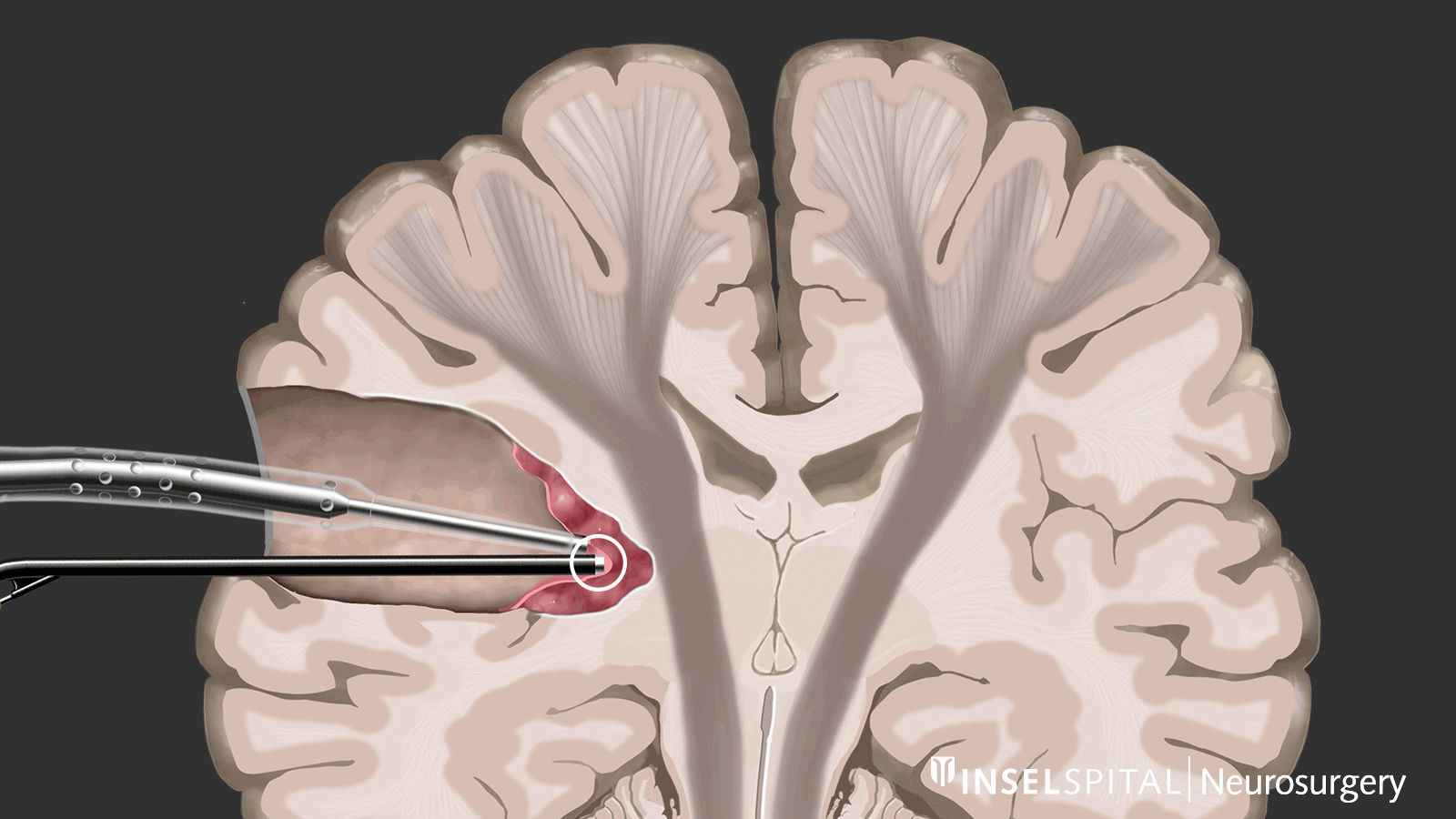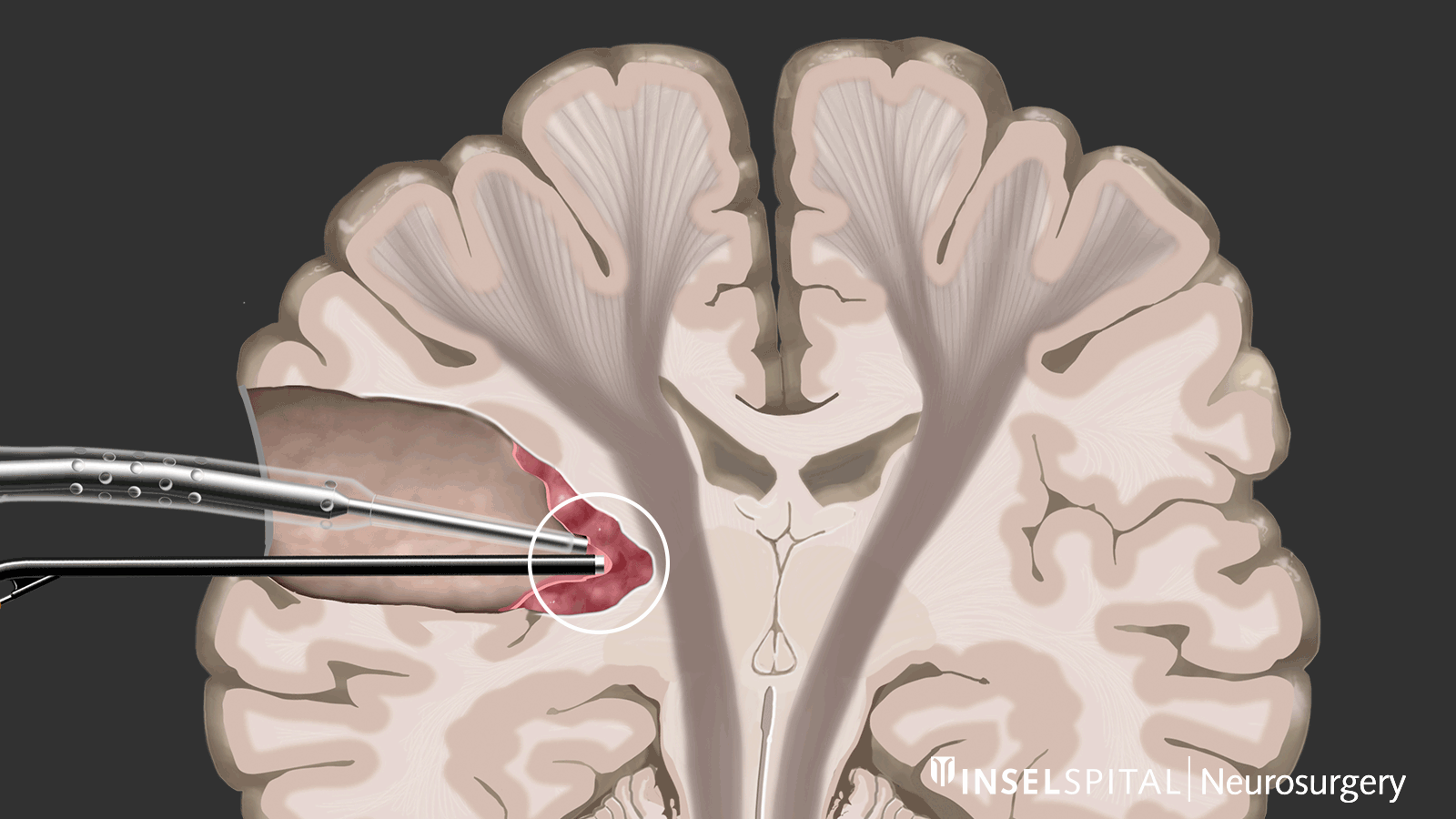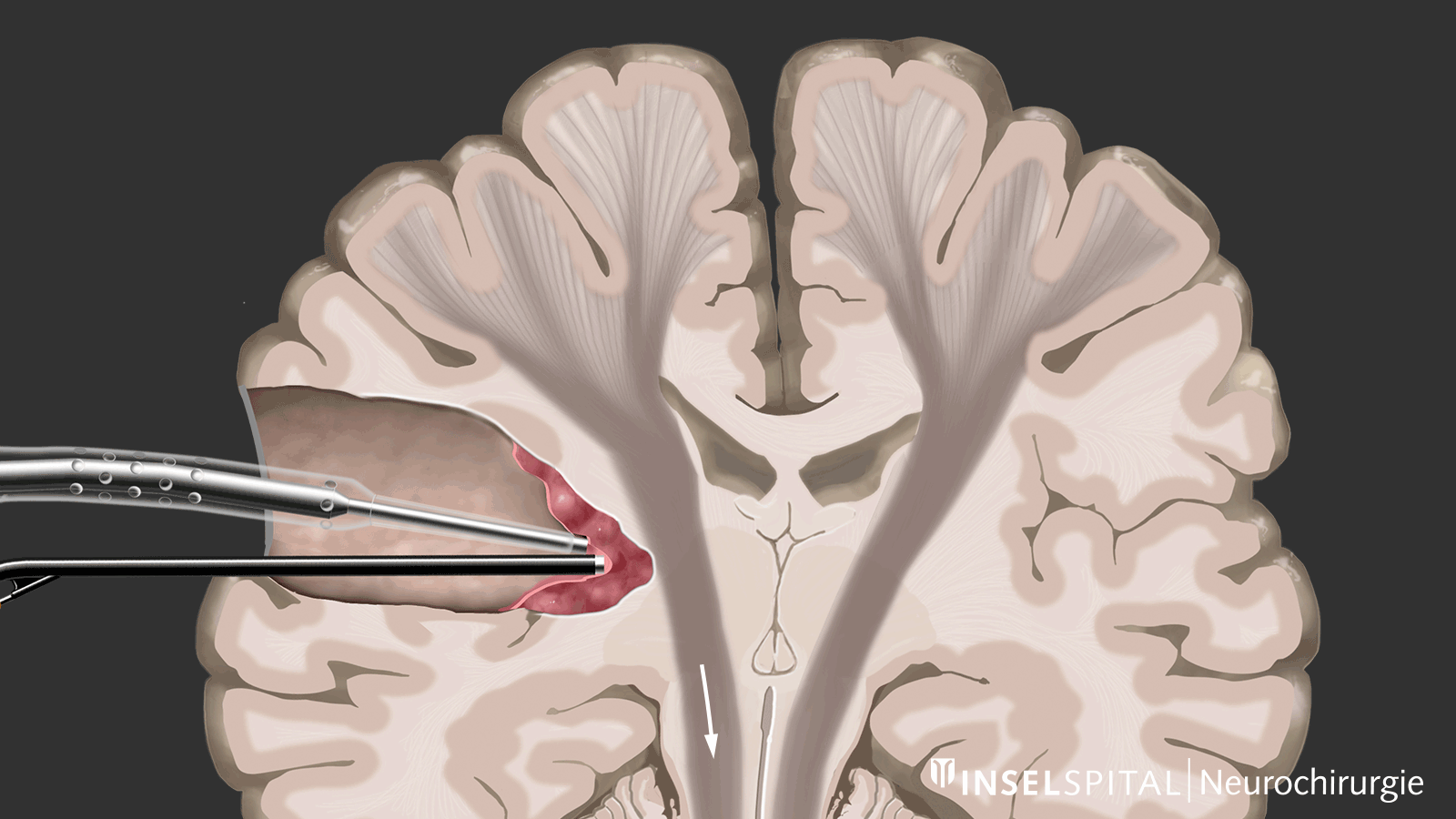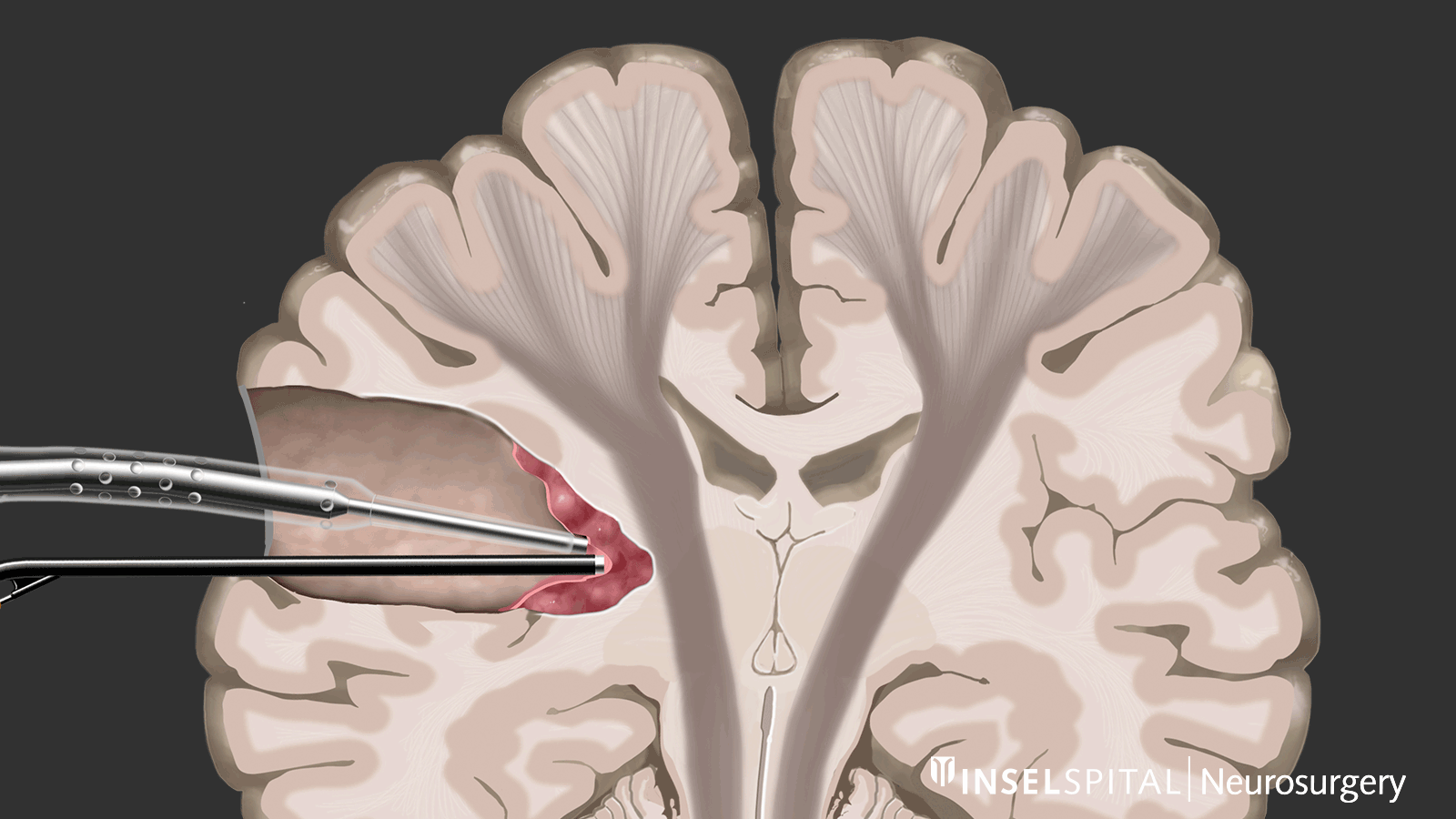
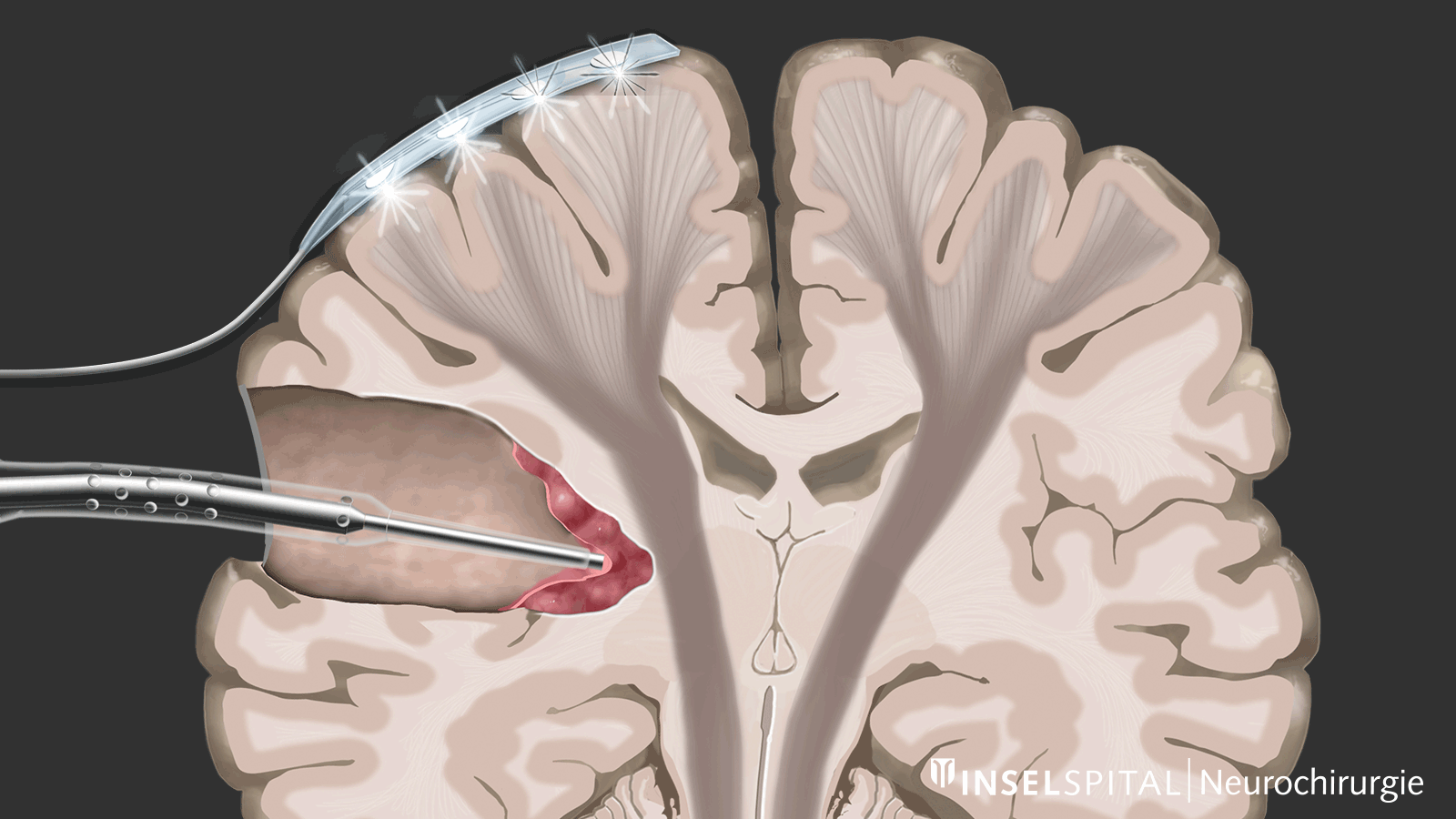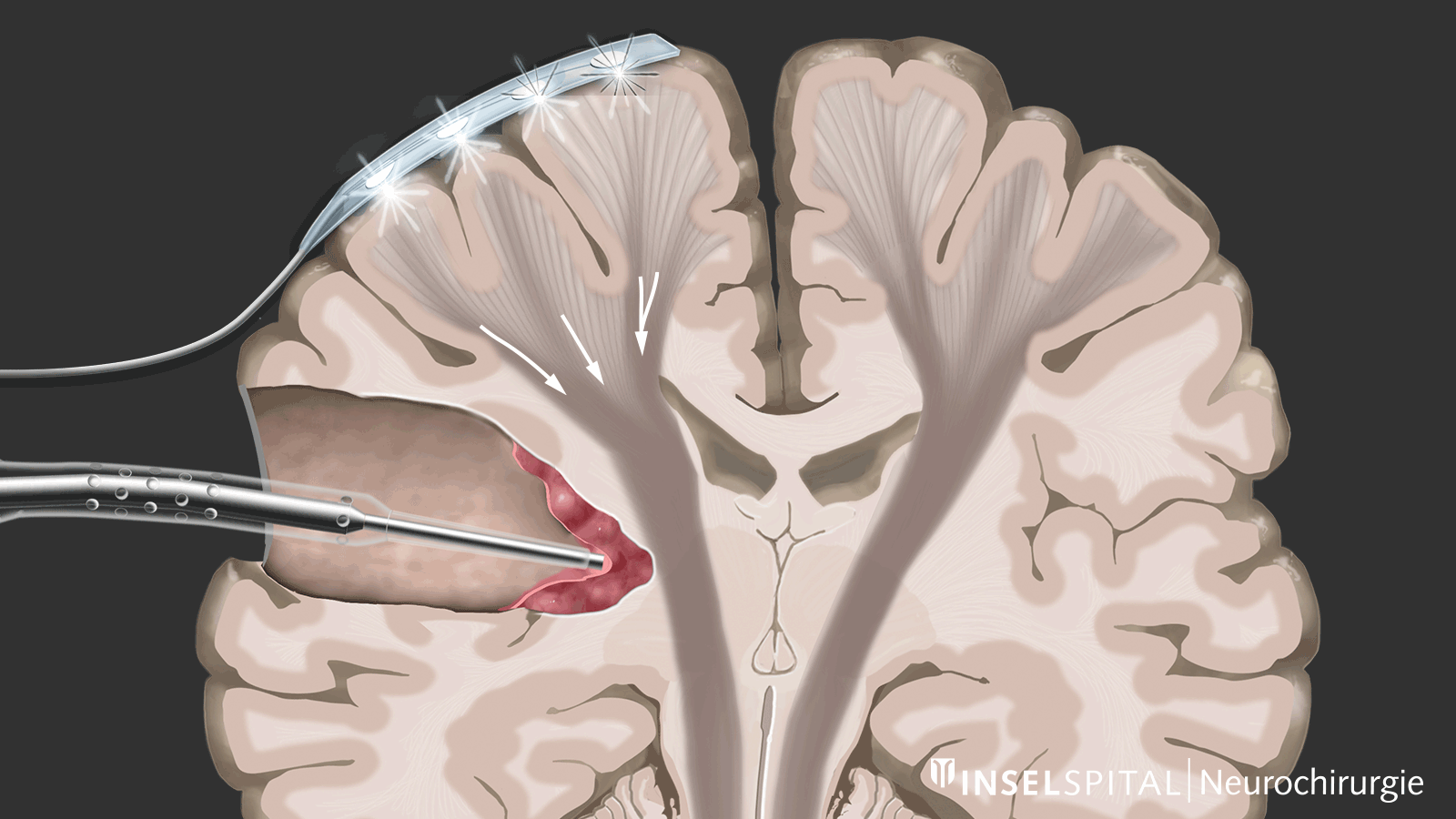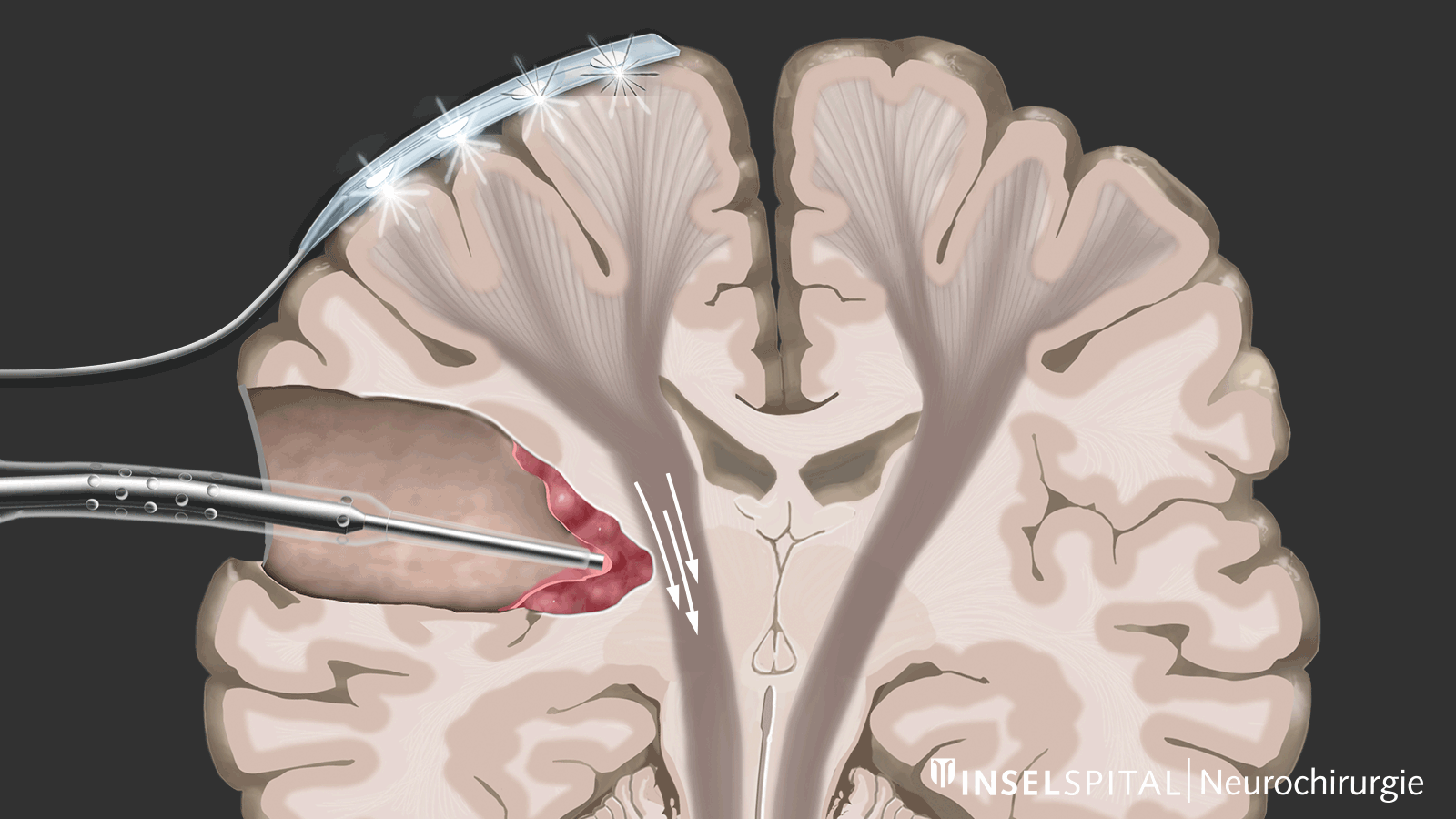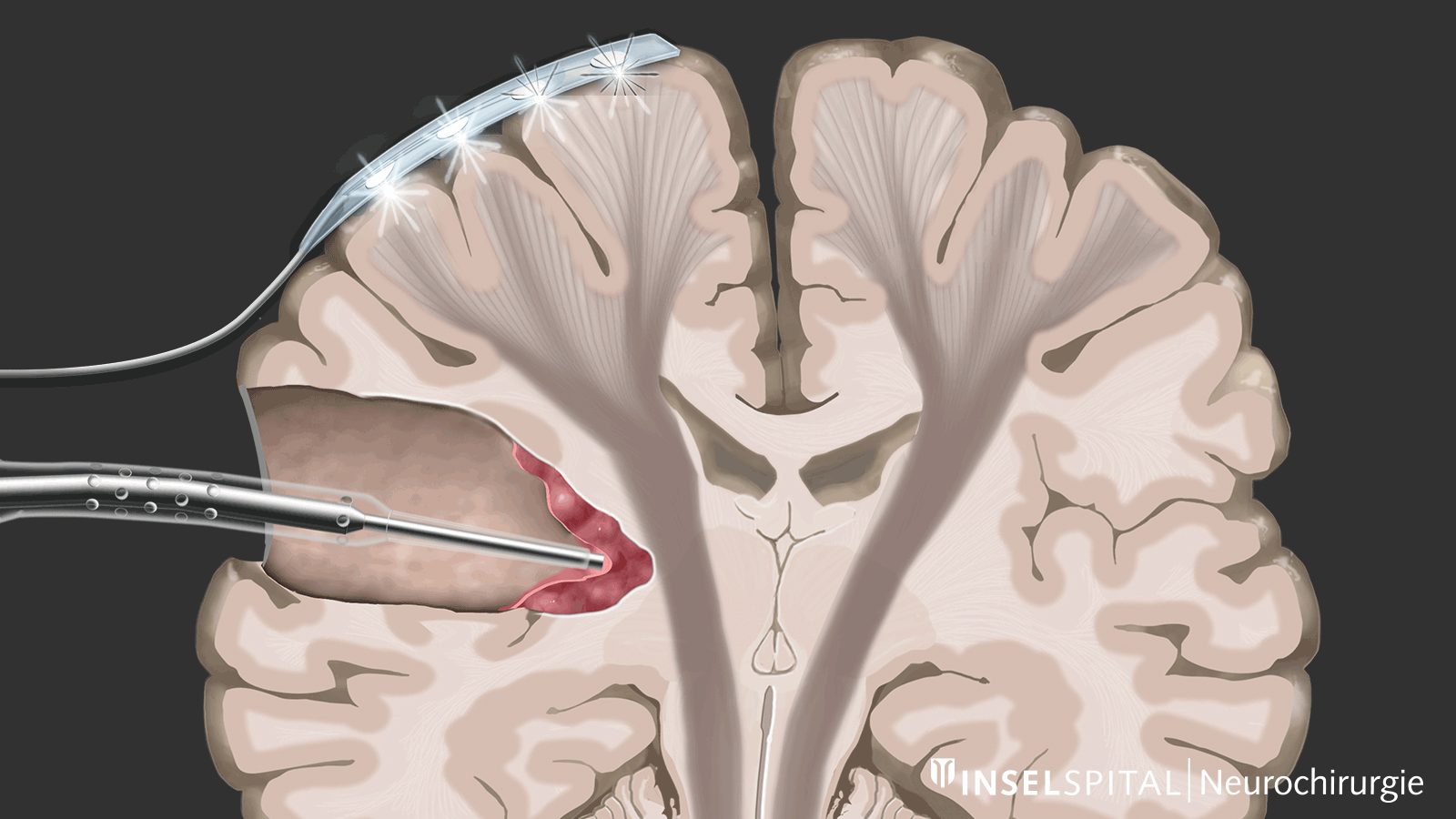
Im Gegensatz dazu ist beim Mapping der Ort der Funktion unbekannt. Dies ist bei den meisten Operationen unterhalb der Hirnrinde der Fall. Mit Hilfe einer speziellen Sonde wird das Operationsgebiet gezielt mit einem Mikrostrom stimuliert und abgesucht, ob dort eine unsichtbare Funktion verborgen ist. Kommt der Chirurg in die Nähe einer Funktion, wird er mit einem Warnton gewarnt, in dieses Gebiet hinein zu operieren.
Diese Methode des dynamischen Mappings wurde von unserer Arbeitsgruppe am Inselspital entwickelt.
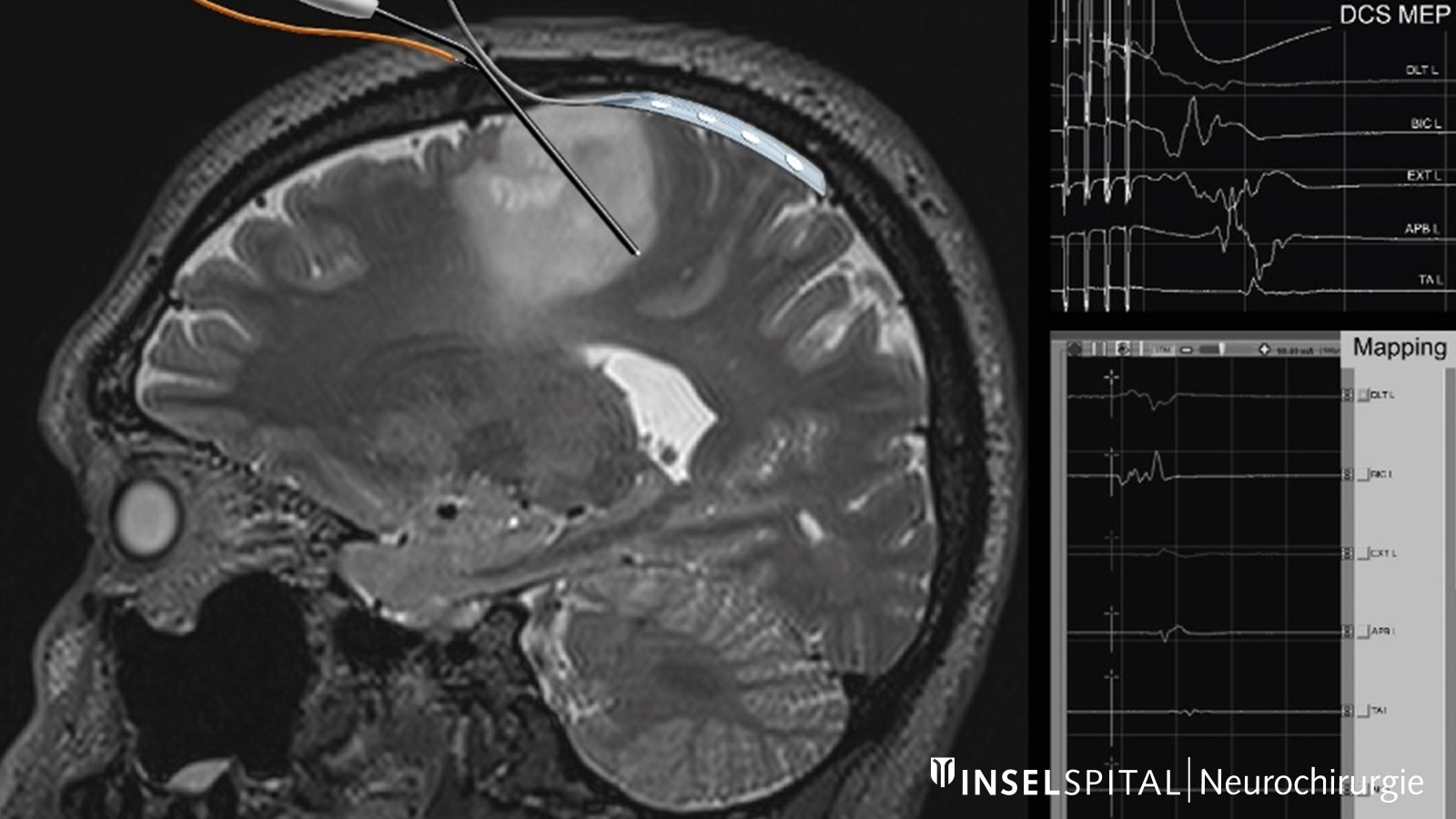
Kontinuierliches Monitoring bei Operationen am Bewegungszentrum
Bei Operationen in der Nähe des präzentralen Gehirns, der Pyramidenbahn und des Rückenmarks werden motorisch evozierte Potenziale (MEP) zur Überwachung der motorischen Funktionen und der Muskelkraft eingesetzt. Dabei erfolgt die Aktivierung der Nervenverbindungen und die Messung der elektrischen Potenziale entweder über die Haut mittels spezieller Elektroden (transkranielle elektrische Stimulation, TES) oder direkt auf der Hirnoberfläche mittels Streifenelektroden (direkte kortikale Stimulation, DCS) *, *.
Veränderungen dieser Potenziale dienen dem Chirurgen als wichtige Warnsignale und führen zu einer Anpassung des chirurgischen Vorgehens, um das Risiko von Schädigungen der motorischen Funktionen deutlich zu verringern. Dieses Verfahren ist fest in unserer neurochirurgischen Klinik am Inselspital etabliert und wird insbesondere bei Tumoroperationen * und Hirnaneurysmaoperationen * genutzt.
Unser Team hat zu diesem Thema bereits mehrere wissenschaftliche Beiträge in internationalen Fachzeitschriften veröffentlicht und auf internationalen Kongressen vorgestellt.
Kontinuierliches dynamisches Mapping bei Operationen am Bewegungszentrum
Die exakte Stelle im Gehirn, an der sich eine wichtige Funktion wie die Motorik befindet, ist häufig durch den Tumor verschoben und ausserdem mit dem Auge nicht sichtbar. Diese Faktoren führen dazu, dass die Rate postoperativer Lähmungen nach Tumorentfernungen mit herkömmlichem Mapping und Monitoring immer noch bei etwa 10 % liegt. Durch unsere Entwicklung und Einführung des speziellen kontinuierlichen dynamischen Mapping konnten wir diese Rate auf 3–5 % senken *.
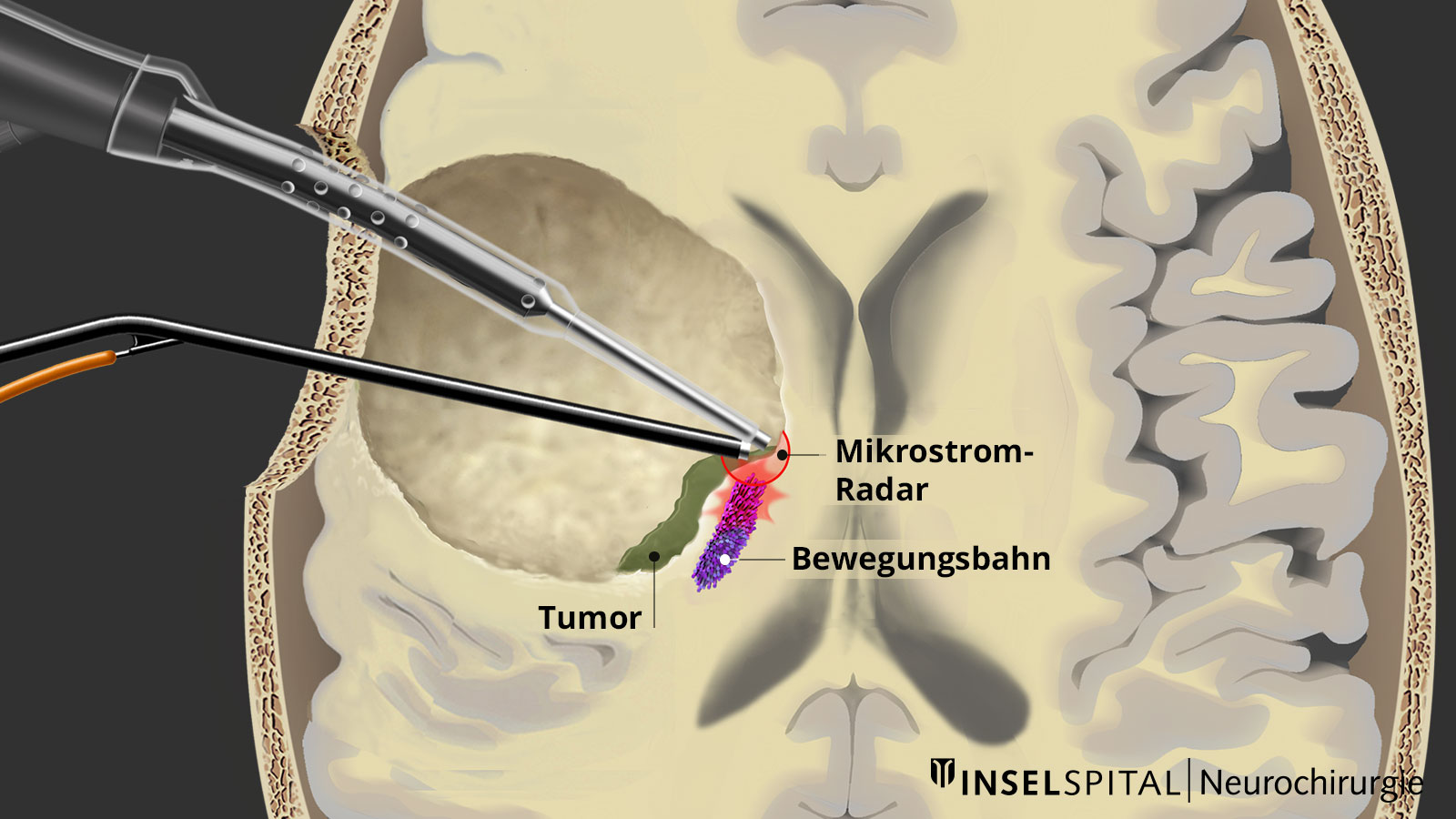
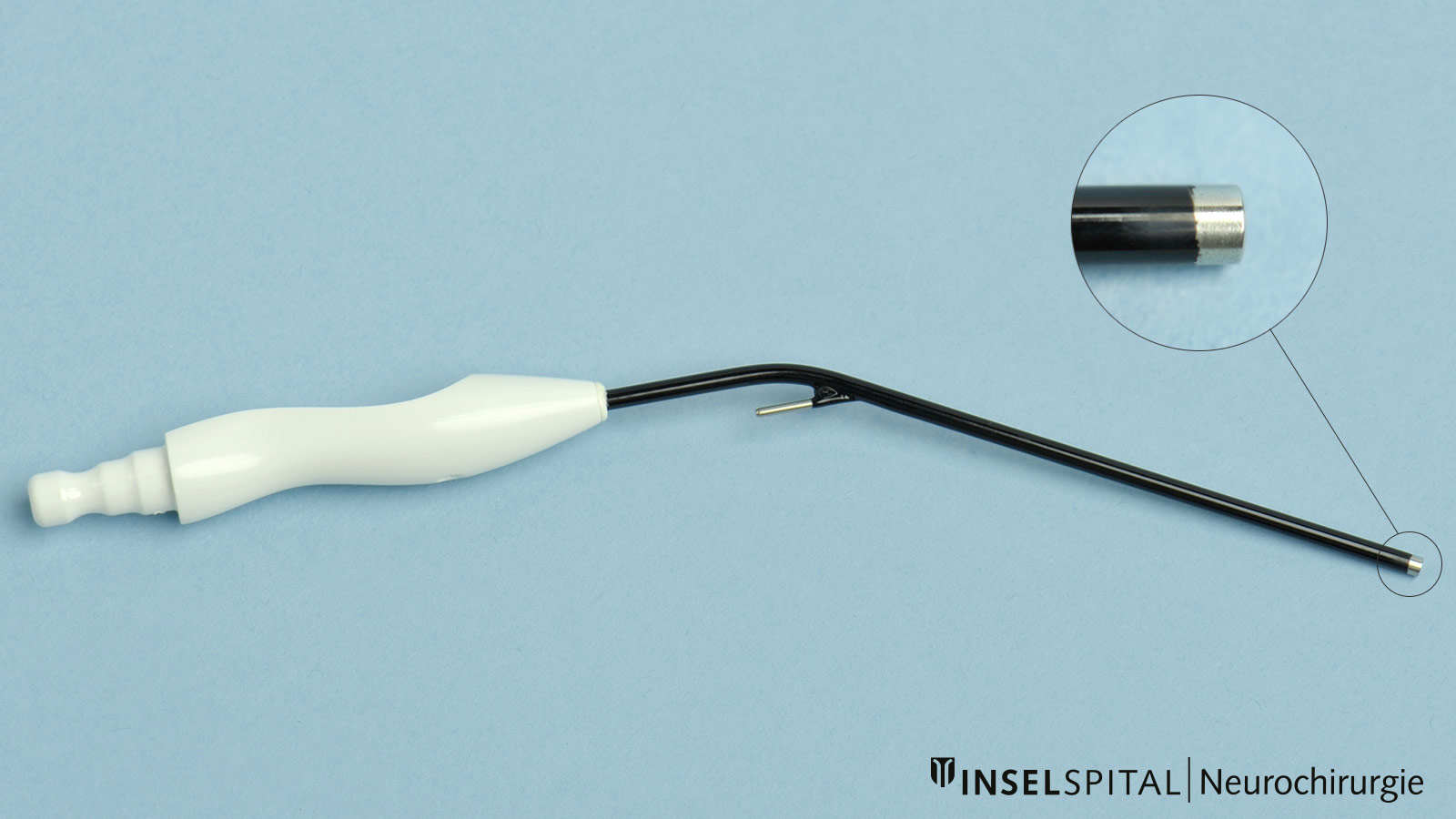
Um dies zu erreichen, haben wir ein Instrument entwickelt, das eine kontinuierliche subkortikale Stimulation ermöglicht, ohne den chirurgischen Ablauf der Tumorentfernung zu unterbrechen. Dafür haben wir eine Stimulationssonde in einen klassischen chirurgischen Sauger integriert. * Der klassische chirurgische Sauger kann an seinem Schaft mit einem Stimulationskabel verbunden werden. Nur die Spitze leitet den Strom und wird so zur monopolaren Mappingsonde. Bei einer positiven MEP-Antwort gibt ein Alarmton dem Chirurgen in Echtzeit Feedback.
Unsere Erfahrungen am Inselspital
Studienergebnisse zur Sicherheit und Zuverlässigkeit des kontinuierlichen dynamischen Mappings
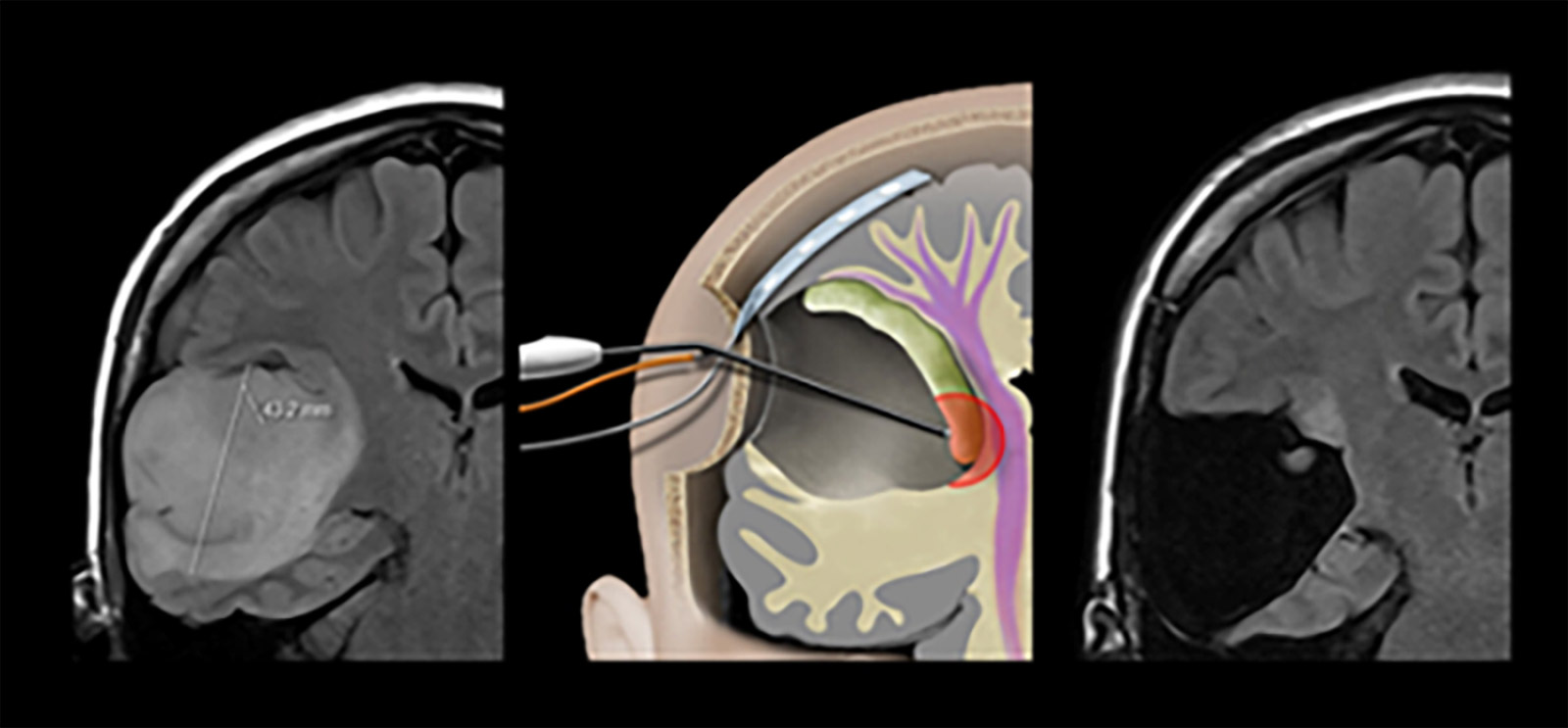
In einer Studie konnten wir die Sicherheit und Zuverlässigkeit der Methode bei Tumoren in hoch sensiblen Hirnregionen demonstrieren. Die Rate bleibender motorischer Defizite lag bei nur 3 %, bedingt durch eine vaskuläre und nicht durch eine mechanische Schädigung der Pyramidenbahn *.
In einer weiteren Studie zu Glioblastomen zeigten die Ergebnisse eine vollständige Resektion des kontrastmittelaufnehmenden Tumoranteils (CRET) in 69 % der Fälle und eine permanente Defizitrate von 4 %, ebenfalls aufgrund vaskulärer Läsionen, trotz der Nähe des Tumors zur Pyramidenbahn *.
Durch die Integration in das chirurgische Instrument des Minisaugers kann das kontinuierliche Mapping bei allen chirurgisch wichtigen Schritten inklusive subpialer Dissektion und Hämostase genutzt werden kann *, *, *, *.
Referenzen
-
Seidel K, Beck J, Stieglitz L, Schucht P, Raabe A. The warning-sign hierarchy between quantitative subcortical motor mapping and continuous motor evoked potential monitoring during resection of supratentorial brain tumors. Journal of neurosurgery 2013;118:287-296.
-
Landazuri P, Eccher M. Simultaneous Direct Cortical Motor Evoked Potential Monitoring and Subcortical Mapping for Motor Pathway Preservation During Brain Tumor Surgery: Is it Useful? Journal of clinical neurophysiology : official publication of the American Electroencephalographic Society 2013;30:623-625.
-
Raabe A, Seidel K. Prevention of ischemic complications during aneurysm surgery. Journal of neurosurgical sciences 2016;60:95-103.
-
Raabe A, Beck J, Schucht P, Seidel K. Continuous dynamic mapping of the corticospinal tract during surgery of motor eloquent brain tumors: evaluation of a new method. Journal of neurosurgery 2014;120:1015-1024.
-
Schucht P, Seidel K, Beck J, et al. Intraoperative monopolar mapping during 5-ALA-guided resections of glioblastomas adjacent to motor eloquent areas: evaluation of resection rates and neurological outcome. Neurosurgical focus 2014;37:E16.
-
Schucht P, Beck J, Seidel K, Raabe A. Extending resection and preserving function: modern concepts of glioma surgery. Swiss medical weekly 2015;145:w14082.
-
Schucht P, Seidel K, Jilch A, Beck J, Raabe A. A review of monopolar motor mapping and a comprehensive guide to continuous dynamic motor mapping for resection of motor eloquent brain tumors. Neuro-Chirurgie 2017;63:175-180.