Das Tethered-Cord-Syndrom, kurz TCS, ist eine seltene Erkrankung, bei der das Rückenmark im unteren Bereich der Wirbelsäule abnorm festgewachsen ist, was ein normales Wachstum stark einschränkt. Ein TCS kann bereits pränatal, kurz nach der Geburt oder im Kindesalter diagnostiziert werden. Die Symptome sind vielfältig und umfassen Rückenschmerzen, Beinschwäche sowie Probleme mit Blasen- und Darmfunktion. Die Behandlung erfordert oft eine chirurgische Lösung der Fixierung, um die Rückenmarksfunktion zu erhalten und weitere Schäden zu verhindern. Eine frühzeitige Diagnose und Intervention sind hier entscheidend, um die optimale Entwicklung und Gesundheit des Kindes sicherzustellen.
Wie entsteht ein Tethered-Cord-Syndrom?
Grundsätzlich unterteilt man das TCS in eine angeborene (primäre) und eine erworbene (sekundäre) Form.
Primäres Tethered-Cord-Syndrom
Die Entwicklung des zentralen Nervensystems ist hoch komplex. Bereits in den ersten Wochen der embryologischen Entwicklung beginnt die Bildung des Rückenmarks mit dem Verschluss des Neuralrohrs *. Störungen während dieser Entwicklungsphasen können zu bleibenden Fehlbildungen führen, die unter dem Begriff Dysraphien zusammengefasst werden. Diese Neuralrohrdefekte können eine Vielzahl von Symptomen und Problemen verursachen.
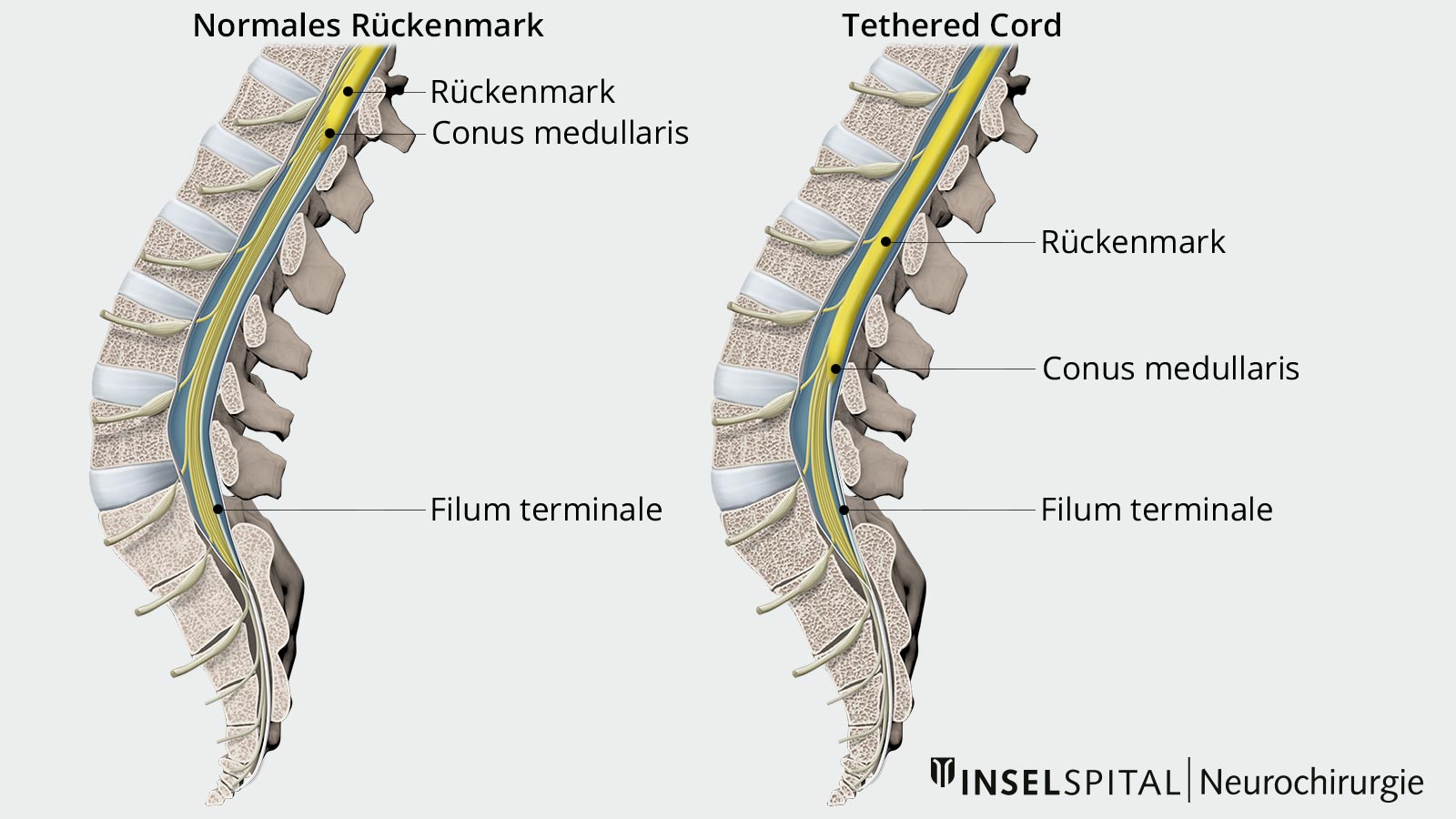
Normalerweise ist das Rückenmark weitgehend beweglich innerhalb der Wirbelsäule und nur durch das Filum terminale, einem zarten Bändchen am unteren Ende des Spinalkanals, fixiert. Dadurch ist die notwendige Mobilität des Rückenmarks bei Bewegungen gewährleistet. Infolge verschiedener Ursachen kann jedoch das Filum terminale „verfettet“, verdickt oder anderweitig verändert sein, sodass es mit den Rückenmarkshäuten verwächst. In solchen Fällen ist das Rückenmark nicht mehr frei beweglich. Es kommt zu einer Fixierung oder sogar einem Tiefstand des Rückenmarks. Bewegungen können dann zu Überdehnung und damit zur Schädigung des Rückenmarks führen.
Das Tethered-Cord-Syndrom kann auch als Folge anderer Erkrankungen auftreten, darunter Myelomeningozelen (MMC), Lipomyelomeningozelen und Split Cord Malformationen *. In solchen Fällen kommt es ebenso zu einer Verwachsung des Rückenmarks oder der Nervenwurzeln mit den Rückenmarkshäuten. Insbesondere bei Kindern mit syndromalen Erkrankungen wie der VACTERL-Assoziation tritt das TCS gehäuft auf *.
Sekundäres Tethered-Cord-Syndrom
Deutlich seltener tritt das TCS sekundär, sprich „erworben“ auf. Dies kann etwa der Fall sein nach Traumata, Infektionen oder Operationen im Bereich der Lendenwirbelsäule.
Welche Symptome verursacht ein Tethered-Cord-Syndrom?
Die Diagnose des TCS bei Säuglingen und Kindern gestaltet sich oft schwierig, da einige Symptome schleichend auftreten können. Häufig werden die gängigsten Anzeichen wie Rückenschmerzen, Gangunsicherheit und Blasenprobleme in der Kindheit zunächst anderen Ursachen zugeschrieben.
Die Altersvariabilität der Symptome erschwert die Diagnose zusätzlich: Während ältere Kinder und Erwachsene hauptsächlich unter Rücken- und Beinschmerzen sowie Schwäche in den unteren Extremitäten leiden, können Säuglinge Verzögerungen in der motorischen Entwicklung zeigen, wie zum Beispiel verspätetes Laufen.
Auch neurokutane Anzeichen wie dunkle oder rote Flecken, Haarbüschel oder weiche Knötchen im unteren Rückenbereich können auf eine Dysraphie hinweisen.
In manchen Fällen treten begleitende Fehlbildungen wie Beinlängendifferenzen, Fussdeformitäten und Skoliose in Kombination mit dem TCS auf.
Zusammengefasst kann ein TCS eine Vielzahl an Symptomen aufweisen:
- Rückenschmerzen
- Beinschmerzen
- Taubheitsgefühl oder Kribbeln in den Beinen
- Schwäche der Beine
- Atrophie der Beinmuskulatur
- Verschlechterung des Gangbilds
- Harninkontinenz bzw. Harnretention
- rezidivierende Harnwegsinfekte
- Stuhlinkontinenz
- Querschnittsymptomatik
Aufgrund der möglichen Auswirkungen des TCS auf verschiedene Organsysteme arbeiten Spezialisten aus Bereichen wie Neuropädiatrie, Kinderneurochirurgie, Pädiatrie, Kinderchirurgie, Kinderurologie und Kinderorthopädie eng zusammen. Dadurch ist eine gezielte Diagnostik und die Entwicklung eines individuell angepassten Behandlungsplans möglich. Diese interdisziplinäre Zusammenarbeit erstreckt sich auch über den Zeitraum der Nachkontrollen.
Wie wird ein Tethered-Cord-Syndrom diagnostiziert?
In den meisten Fällen kommen Kinder mit Verdacht auf ein TCS zuerst in Kontakt mit Ärzten aus der Pädiatrie und Neuropädiatrie, die dann in Absprache mit anderen Fachgebieten die erforderlichen Untersuchungen einleiten.
Bei Kindern unter 3 Monaten wird oft zunächst eine Ultraschalldiagnostik als erste Untersuchung durchgeführt, um erste Hinweise zu erhalten.
Wenn der Verdacht auf ein TCS besteht, ist eine diagnostische Magnetresonanztomografie (MRT oder MRI) der gesamten Neuroachse, vom Kopf bis zum Steißbein, notwendig, um die Diagnose zu bestätigen und andere Ursachen auszuschliessen.
In speziellen Fällen kann bei unklarem Befund auch ein MRI in Bauchlage durchgeführt werden, um die Beweglichkeit des Rückenmarks zu beurteilen und eine Fixierung des Filum terminale festzustellen *. Diese Untersuchung wird von unseren Neuroradiologiespezialisten im Inselspital durchgeführt.
Wie wird ein Tethered-Cord-Syndrom behandelt?
Nach der Diagnosestellung wird ein mikrochirurgischer Eingriff geplant.
Die Operation ist ein Routineeingriff in der Neurochirurgie und wird minimal-invasiv durchgeführt. Unter Verwendung eines Operationsmikroskops wird ein kleiner Zugang (Fenestrierung) durch die knöchernen Strukturen geschaffen und die Hirnhaut (Dura mater) eröffnet. Das Filum terminale wird unter dem Mikroskop lokalisiert und mittels intraoperativem Neuromonitoring (IOM) sicher identifiziert, bevor es durchtrennt wird. Dieser Schritt wird von Medizinern als Detethering bezeichnet.
Bei anderen Ursachen für ein TCS, wie zum Beispiel bei Meningozelen oder spinalen Lipomen, ist die Operation in der Regel komplexer, da es schwierig sein kann, eine ausreichende Entfernung der Verwachsungen des Rückenmarks zu erreichen.
Das Risiko eines Re-Tetherings, also einer erneuten Verwachsung des Filum terminale nach einer erfolgreichen Operation, liegt zwischen 5,2 und 8,6 % *, *. In solchen Fällen kann eine erneute Operation erforderlich sein. Bei behandelten Myelomeningozelen ist die Rate des Re-Tetherings sogar etwas höher, aufgrund der Komplexität dieser Erkrankung *.
Wie geht es nach der Operation weiter?
Nach einer kurzen Phase der Bettruhe kann bereits unmittelbar nach der Operation eine frühe Mobilisierung unter physiotherapeutischer Anleitung erfolgen. In der Regel bestehen nach dem Eingriff keine signifikanten Einschränkungen.
Die Nachsorge nach der Behandlung eines TCS wird vom behandelnden interdisziplinären Ärzteteam in Zusammenarbeit mit ambulanter oder stationärer Physiotherapie und/oder Ergotherapie durchgeführt.
Was passiert bei einem unbehandelten TCS?
Bei einem unbehandelten TCS kann es im Laufe der Zeit zu einer Verschlechterung der bestehenden Symptome und zum Auftreten neuer Beschwerden kommen. Besonders bei Kindern, deren Wirbelsäulenwachstum noch nicht abgeschlossen ist, ist es wichtig, regelmässige Verlaufskontrollen durchzuführen, um solche Entwicklungen frühzeitig zu erkennen.
Eine Operation bleibt jedoch grundsätzlich die einzige Behandlungsoption, um das Fortschreiten der Symptome zu stoppen.
Referenzen
-
Rohen Johannes W, Lütjen-Drecoll Elke. Funktionelle Embryologie. Thieme; 6. Aufl. 2022. 204 p.
-
Greenberg Mark S. Handbook of Neurosurgery. Thieme Medical Publishers; 9th ed. 2019. 1781 p.
-
Kuo MF, Tsai Y, Hsu WM, Chen RS, Tu YK, Wang HS. Tethered spinal cord and VACTERL association. J Neurosurg. 2007 Mar;106(3 Suppl):201-4. doi: 10.3171/ped.2007.106.3.201.
-
Stamates MM, Frim DM, Yang CW, Katzman GL, Ali S. Magnetic resonance imaging in the prone position and the diagnosis of tethered spinal cord. J Neurosurg Pediatr. 2018 Jan;21(1):4-10. doi: 10.3171/2017.3.PEDS16596.
-
Finger T, Schaumann A, Grillet F, Schulz M, Thomale UW. Retethering after transection of a tight filum terminale, postoperative MRI may help to identify patients at risk. Childs Nerv Syst. 2020 Jul;36(7):1499-1506. doi: 10.1007/s00381-019-04458-9.
-
Yong RL, Habrock-Bach T, Vaughan M, Kestle JR, Steinbok P. Symptomatic retethering of the spinal cord after section of a tight filum terminale. Neurosurgery. 2011 Jun;68(6):1594-601; discussion 1601-2. doi: 10.1227/NEU.0b013e31821246c6.
-
Ferreira Furtado LM, Da Costa Val Filho JA, Dantas F, Moura de Sousa C. Tethered Cord Syndrome After Myelomeningocele Repair: A Literature Update. Cureus. 2020 Oct 14;12(10):e10949. doi: 10.7759/cureus.10949.

